Недостатки. • Конкуренция двух одинаковых органов в одном организме
• Конкуренция двух одинаковых органов в
одном организме. Так, установлено, что в
жёлчи, выделяемой печенью реципиента,
жёлчных кислот в несколько раз больше, чем
в донорской жёлчи, секреция которой дос-
тигала максимума к 5-му дню, а потом быс-
тро угасала.
• Отсутствие свободного места в брюшной
полости. Иногда приходится удалять селе-
зёнку или почку, что крайне нежелательно,
особенно у ослабленных больных, или спе-
циально подбирать донорскую печень не-
больших размеров.
• Нефизиологичное положение печени в
брюшной полости вызывает гемодинамичес-
кие расстройства, лёгочные осложнения (за-
труднена экскурсия диафрагмы), нарушения
функций из-за сдавления паренхимы и пе-
регибов сосудов, что может приводить к раз-
витию тромбозов и резко ухудшает резуль-
таты гетеротопической трансплантации.
Техника. Гетеротопическую трансплантацию
печени вначале производили путём сшивания
16—2052
воротной вены и печёночной артерии донора
с подвздошными сосудами реципиента, одна-
ко более физиологичными являются методы,
предусматривающие сохранение воротного
кровотока. Наибольшее распространение по-
лучили два варианта: разработанный Хагиха-
рой и Абсолоном метод пересадки печени в ле-
вый верхний квадрант брюшной полости после
предварительной спленэктомии (рис. 16-23) и
рекомендуемый Ю.М. Лопухиным и Т.Е. Ост-
роверховым метод трансплантации в правую
половину брюшной полости (под печень ре-
ципиента) (рис. 16-24).
Для предотвращения конкуренции между
двумя органами и улучшения функций донорс-
кой печени некоторые авторы предлагают пе-
ревязывать печёночную артерию или общий
жёлчный проток печени реципиента. Также при
наложении анастомоза между воротной веной
донора и селезёночной веной реципиента мож-
но сузить воротную вену реципиента для повы-
шения давления в портальной системе. Однако
и при распределении воротной крови соперни-
чество остаётся и присутствие печени реципи-
ента отрицательно действует на печень донора.
Восстановление прохождения жёлчи в ки-
шечник, как правило, производят наложени-
ем холецистоеюноанастомоза с перевязкой
общего жёлчного протока. Пересаженную пе-
чень фиксируют за участок диафрагмы, иног-
да круглую и серповидную связки к брюшной
стенке.
ды хирургов одновременно: одна бригада — у
реципиента, другая — у донора.
Показание. Обычно первичный рак печени.
ТРАНСПЛАНТАЦИЯ ДОЛИ ПЕЧЕНИ
ОТ ЖИВОГО РОДСТВЕННОГО
ДОНОРА
Отсутствие в принятом законе РФ актов с
констатации смерти мозга у детей исключает
возможность получения трансплантатов малых
размеров как для детей, так и для взрослых
реципиентов. В связи с этим особый интерес
представляет ортотопическая трансплантация
части печени от живого родственного донора,
успешно развивающаяся в России, США, Япо-
нии и Германии.
Выбор варианта резекции печени у донора
(гемигепатэктомия или резекция левой доли
печени) определяется потребностями реципи-
ента в массе печёночной паренхимы, а также
анатомическими особенностями кровоснабже-
ния донорской печени. Наличие правой пе-
чёночной артерии, отходящей от верхней бры-
жеечной артерии, позволяет использовать
общую печёночную артерию в качестве арте-
рии трансплантата. Правосторонняя гемигепат-
эктомия у донора обеспечивает достаточную
массу трансплантата и хорошие условия его ре-
васкуляризации в организме реципиента.
ОРТОТОПИЧЕСКАЯ
ТРАНСПЛАНТАЦИЯ ПЕЧЕНИ
Ортотопическая пересадка — пересадка до-
норской печени на место удалённой собствен-
ной печени реципиента. В техническом отно-
шении это чрезвычайно трудное вмешательство.
Очень осторожно нужно извлечь печень из орга-
низма донора. Важно, чтобы орган бьш полно-
ценным в анатомо-физиологическом отноше-
нии и жизнеспособным. После удаления печени
сначала у донора, а потом у реципиента нужно
сшить многочисленные магистральные сосуды.
Необходимо также резецировать и пересадить
участок нижней полой вены вместе с печёноч-
ными венами, пересечь, а затем восстановить
общий жёлчный проток, восстановить крово-
ток в системе воротной вены. В связи с этим
такие операции обычно производят две брига-
ТРАНСПЛАНТАЦИЯ СЕРДЦА
Эксперименты по пересадке сердца начались
давно. В 1946—1960 гг. В.П. Демихов впервые
в мире в эксперименте произвёл пересадку сер-
дечно-лёгочного комплекса и пересадку вто-
рого сердца в грудную полость (рис. 16-25).
Эксперименты В.П. Демихова показали, что
донорское сердце способно взять на себя всё
кровообращение реципиента. Этим была до-
казана состоятельность насосной функции пол-
ностью денервированного сердца.
В 1960 г. Шамвей и Лоуер, используя мето-
дику искусственного кровообращения, впер-
вые в эксперименте выполнили ортотопичес-
кую трансплантацию сердца, которая по сей
день технически и практически не изменилась.
Трансплантация сердца — радикальный
метод хирургического лечения хронической
Рис. 16-23. Схема гетеротопической
трансплантации печени по Хагихаре
и Абсолону. (Из: Дедерер Ю.М., Кры-
лова Н.П. Атлас операций на печени. —
М., 1975.)
Рис. 16-24. Схема гетеротопической пересадки печени по
Лопухину и Островерхову. (Из: Дедерер ЮМ., Крылова Н.П.
Атлас операций на печени. — М., 1975.)
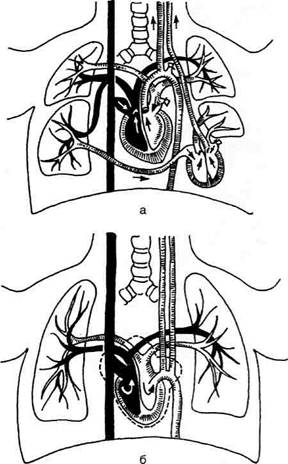
Рис. 16-25. Пересадка второго сердца с лёгким (а) и схе-
ма полной замены сердца вместе с лёгкими (б) по Деми-
хову. (Из: Демихов В.П. Трансплантация жизненно важных
органов в эксперименте. — М., 1960.)
сердечной недостаточности, обусловленной
тяжёлым необратимым повреждением миокар-
да. Об этом свидетельствует мировой опыт
13 000 трансплантаций, выполненных за пос-
ледние 7—8 лет. Максимальная продолжитель-
ность жизни 12 лет.
Показания. Это прежде всего кардиомиопа-
тии и склероз коронарных артерий. Заключе-
ние о необходимости пересадки сердца можно
сделать только в тех случаях, когда больной
находится в терминальной стадии декомпен-
сации кровообращения (обычно выживаемость
таких больных составляет около 6 мес, несмот-
ря на активную терапию), что необходимо под-
твердить результатами специальных исследо-
ваний (зондирование и ангиокардиография
правого и левого желудочков, селективная ко-
ронарография). Необходимо также доказать,
что другие методы хирургического лечения не
способны излечить пациента. Сердце переса-
живают в 51,7% случаев при кардиомиопати-
ях, в 30,2% при ИБС и в 18% при врождённых
пороках сердца, клапанной патологии или от-
торжении трансплантата.
Противопоказания
• Абсолютные противопоказания: выраженная
лёгочная гипертензия, инфекционные забо-
левания, болезни, представляющие угрозу
для жизни (например, новообразования).
• Относительные противопоказания: сахарный
диабет I типа, последняя стадия хроничес-
кой сердечной недостаточности, истощение,
психические заболевания.
Используют аутотрансплантацию, гетерото-
пическую и ортотопическую трансплантацию,
трансплантацию сердечно-лёгочного комплек-
са, пересадку второго сердца в грудную клет-
ку. Наибольшее распространение получила
ортотопическая трансплантация сердца.
Пневматическое искусственное сердце нахо-
дится в стадии интенсивной разработки. Серд-
це будут использовать в тех случаях, когда не-
обходима срочная замена сердца при отсутствии
донорского сердца. После подбора донорского
сердца его трансплантируют, а искусственное
удалят. Ведутся активные исследования, направ-
ленные на создание полностью имплантирован-
ного искусственного сердца.
ОРТОТОПИЧЕСКАЯ
ТРАНСПЛАНТАЦИЯ СЕРДЦА
СТАНДАРТНАЯ МЕТОДИКА
Донорское сердце имплантируют после уда-
ления сердца реципиента. При этом заднюю
стенку обоих предсердий с местами впадения
полых вен оставляют. Сердце донора в области
предсердия и межпредсердной перегородки, так
же как и лёгочную артерию и нисходящую часть
аорты, сшивают с соответствующими тканями
реципиента (рис. 16-26, 16-27).
Стандартная методика ортотопической пе-
ресадки сердца предполагает фиксацию донор-
ского сердца на 4 анастомозах, 2 из которых
осуществляют с сохранённой частью предсер-
дий и межпредсердной перегородки сердца
реципиента.
Недостатки
• Нарушения ритма сердца.
• Трикуспидальная и митральная недостаточ-
ность.
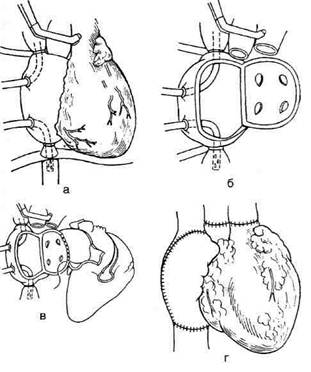
Рис. 16-26. Ортотопическая трансплантация сердца у
больных по Норману (1972). а — реципиент подготовлен для
сердечно-лёгочного шунтирования, б — сердце реципиента
вырезано с оставлением задней стенки обоих предсердий, в —
пришивание донорского сердца начинается на левой стенке
предсердия, затем зашивается в такой последовательности:
перегородка предсердий, правое предсердие, лёгочная арте-
рия, аорта, г— швы наложены; после снятия зажима с аорты
восстанавливается кровообращение.

Рис. 16-27. Пересадка сердца. Заштрихован участок донора.
(Из: Общая хирургия / Под ред. В. Шмидта, В. Хартига, М.И.
Кузина. — М., 1985.)
Очень большая полость комбинированных
предсердий.
Относительный стеноз межпредсердного шва
левого предсердия.
Электромеханическая диссоциация комбини-
рованных предсердий.
Тромбообразование в увеличенной полости
комбинированных предсердий.
Фистулы коронарных артерий.
БИКАВАЛЬНАЯ ТЕХНИКА
ТРАНСПЛАНТАЦИИ СЕРДЦА
Эта методика, всё шире применяемая в прак-
тике ведущих кардиохирургических центров,
занимает промежуточное положение между
стандартной техникой и техникой полной
трансплантации.
Трансплантация сердца
по Сиверсу (1991)
Техника. Левое предсердие анастомозируют
на единой площадке, а правое полностью уда-
ляют и отдельно выполняют анастомозы верх-
ней и нижней полых вен. Эту технику можно
применять у реципиентов с нормальным или
незначительно увеличенным левым предсерди-
ем, поскольку при значительном увеличении
полости левого предсердия или гипертрофии
его стенок происходит деформация левопред-
сердного анастомоза и образуется избыточный
шов на уровне предсердий (относительное сте-
нозирование).
Дата добавления: 2015-01-18 | Просмотры: 979 | Нарушение авторских прав
1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 |
|









