|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
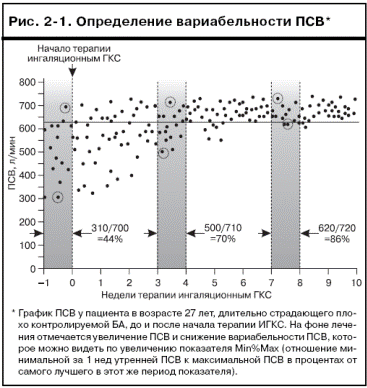
Методы исследования для диагностики и последующего наблюденияОценка функции легких. Диагностика БА обычно основывается на выявлении у больного характерных симптомов. Однако исследование функции легких и в особенности подтверждение обратимости нарушений функции легких значительно повышает достоверность диагноза. Это связано с тем, что больные БА, особенно с длительным стажем заболевания, часто не осознают наличия у них симптомов заболевания или неадекватно оценивают их тяжесть. Врач также может ошибаться при выявлении таких симптомов, как одышка и свистящие хрипы. Исследование функции легких позволяет оценить тяжесть бронхиальной обструкции, ее обратимость, вариабельность и подтвердить диагноз БА. Существуют различные методы оценки степени бронхиальной обструкции, но из них только два используются повсеместно у пациентов, в частности определение объема форсированного выдоха за 1-ю секунду (ОФВ1) и форсированной жизненной емкости легких (ФЖЕЛ); пикфлоуметрия – измерение пиковой скорости выдоха (ПСВ). Должные показатели ОФВ1, ФЖЕЛ и ПСВ были получены в результате проведения популяционных исследований; их значения зависят от возраста, пола и роста пациентов. Эти показатели постоянно пересматриваются. С их помощью можно определить, соответствуют ли норме результаты исследования функции легких у конкретного пациента (это не относится к ПСВ, для которой характерны очень широкие границы колебаний должных значений). Термины «обратимость» и «вариабельность» используются для характеристики изменений симптомов, сопровождающихся изменениями выраженности бронхиальной обструкции; эти изменения происходят спонтанно или в ответ на терапию. Термином «обратимость» обычно обозначается быстрое увеличение ОФВ1 (или ПСВ), выявляемое через несколько минут после ингаляции бронхолитика быстрого действия – например, 200–400 мкг сальбутамола – или более медленное улучшение функции легких, развивающееся через несколько дней или недель после назначения адекватной поддерживающей терапии, например ингаляционными ГКС. Термином «вариабельность» обозначают колебания выраженности симптомов и показателей функции легких в течение определенного времени. Вариабельность симптомов и показателей функции легких может отмечаться в течение 1 сут (в таком случае говорят о суточной вариабельности), нескольких дней, месяцев или носить сезонный характер. Установление вариабельности симптомов и показателей функции легких является важным компонентом диагностики БА. Кроме того, определение вариабельности является частью оценки контроля над БА. С п и р о м е т р и я является методом выбора для оценки выраженности и обратимости бронхиальной обструкции в процессе диагностики БА. ОФВ1 и ФЖЕЛ измеряют с использованием спирометра при форсированном выдохе. Общепринятым критерием диагностики БА служит прирост ОФВ1 ≥12% (или ≥200 мл) по сравнению со значением до ингаляции бронхолитика. Однако у большинства больных БА (особенно получающих соответствующее лечение) обратимость бронхиальной обструкции можно выявить не при каждом исследовании, поэтому чувствительность этого исследования достаточно низкая. Рекомендовано проводить повторные исследования на разных визитах. Результаты спирометрии являются воспроизводимыми, однако они зависят от усилия пациента. Поэтому пациентов необходимо тщательно проинструктировать о выполнении форсированного выдоха, провести дыхательный маневр трижды и зафиксировать лучший из полученных результатов. Снижение ОФВ1 может быть следствием различных заболеваний легких, поэтому для оценки бронхиальной обструкции важно определять отношение ОФВ1/ФЖЕЛ. В норме отношение ОФВ1/ФЖЕЛ >0,75–0,80. Снижение этого отношения ниже указанных значений позволяет заподозрить бронхиальную обструкцию. Пиковая скорость выдоха измеряется с помощью пикфлоуметра и является важным методом диагностики и оценки эффективности терапии БА. Современные пикфлоуметры отличаются сравнительно невысокой стоимостью, они портативные, сделаны из пластика и являются идеальным выбором для ежедневной оценки выраженности бронхиальной обструкции пациентами в домашних условиях. Однако измерения ПСВ не являются взаимозаменяемыми с определением других показателей функции легких, например ОФВ1. При определении ПСВ возможна недооценка тяжести обструкции, особенно при нарастании тяжести бронхиальной обструкции и появлении «воздушных ловушек». Так как использование разных пикфлоуметров может приводить к получению разных значений ПСВ, а диапазон должных значений ПСВ очень широк, предпочтительно сравнивать результаты пикфлоуметрии у конкретного пациента с его собственными лучшими показателями с использованием пикфлоуметра пациента. Лучший показатель обычно регистрируют в период отсутствия симптомов и/или максимального объема терапии. Этот показатель используется в качестве эталона при оценке результатов изменения терапии. Так как результаты пикфлоуметрии зависят от усилия выдоха пациента, для получения достоверных данных следует тщательно инструктировать пациента. Чаще всего ПСВ измеряют утром, сразу после пробуждения, до приема препаратов; обычно при этом получают близкое к минимальному значение ПСВ. Вечером ПСВ измеряют перед сном, как правило, получая более высокий показатель. Одним из методов оценки вариабельности ПСВ является определение минимальной за 1 нед ПСВ (измеряемой утром до приема бронхолитика) в процентах от самого лучшего в этот же период показателя (Min%Max) (рис. 2-1). Предполагается, что этот метод является лучшим способом оценки лабильности просвета дыхательных путей с помощью ПСВ в клинической практике, поскольку полученный показатель проще рассчитать, он лучше, чем другие параметры, коррелирует с бронхиальной гиперреактивностью, и для его определения требуется измерение ПСВ только один раз в день.
Мониторинг ПСВ целесообразен для определенной категории больных БА и может быть полезен в следующем: • Подтверждение диагноза БА. Несмотря на то что методом выбора для подтверждения бронхиальной обструкции является спирометрия, прирост ПСВ послеингаляции бронхолитика на 60 л/мин (или на величину ≥20% ПСВ, измеренной до ингаляции бронхолитика) либо изменение ПСВ в течение суток более чем на 20% (при измерении ПСВ 2 раза в сутки – более чем на 10% указывает на наличие БА. • Улучшение контроля над БА, особенно у больных, плохо ощущающих симптомы заболевания. Показано, что планы лечения БА, включающие самостоятельную оценку симптомов или ПСВ при леченииобострений, улучшают исходы лечения БА. График ПСВ служит более простым инструментом для оценки эффективности терапии, чем дневник пикфлоуметрии. • Выявление факторов окружающей среды (включая профессиональные), провоцирующих появление симптомов БА. Для этого используется измерениепиковой скорости выдоха пациентом ежедневно или несколько раз в день в течение периода предполагаемого воздействия факторов риска дома или на рабочем месте, при физических упражнениях или других видах деятельности, а также в периоды отсутствия воздействия факторов риска. Оценка бронхиальной реактивности. У пациентов с жалобами на характерные симптомы БА, но с нормальными показателями функции легких в постановке диагноза может помочь исследование реакции бронхов на метахолин, гистамин, маннитол или физическую нагрузку. Бронхиальная реактивность отражает «чувствительность» дыхательных путей к так называемым триггерам, т.е. факторам, способным вызывать появление симптомов БА. Результаты теста обычно приводятся в виде провокационной концентрации (или дозы) агента, вызывающего заданное снижение ОФВ1 (как правило, на 20%). Эти тесты являются чувствительным методом диагностики БА, однако их специфичность ограничена. Это означает, что отрицательный результат теста может помочь исключить диагноз персистирующей БА у пациента, не получающего ИГКС, но положительный результат не всегда означает, что пациент страдает БА. Неинвазивное определение маркеров воспаления дыхательных путей. Для оценки активности воспаления в дыхательных путях при БА можно исследовать спонтанно продуцируемую или индуцированнуюингаляцией гипертонического раствора мокроту наклетки воспаления – эозинофилы или нейтрофилы. Оценка аллергического статуса. Существует четкая взаимосвязь БА с аллергическим ринитом, поэтому наличие аллергических реакций, аллергических заболеваний и в особенности аллергического ринита увеличивает вероятность БА у пациентов с симптомамизаболевания дыхательных путей. Кроме того, выявление у больных БА аллергии (подтвержденной с помощью кожных проб или определения специфических IgE в сыворотке крови) может помочь в установлении факторов риска, вызывающих симптомы БА у конкретных пациентов. Кожные пробы с аллергенами представляют собой основной метод оценки аллергического статуса. Они просты в применении, не требуют больших затрат времени и средств и обладают высокой чувствительностью. Однако неправильное выполнение проб может привести к получению ложноположительных или ложноотрицательных результатов. Главным недостатком методов оценки аллергического статуса является то, что положительные результаты тестов не обязательно указывают на аллергическую природу заболевания и на связь аллергена с развитием БА, так как у некоторых пациентов специфические IgE могут обнаруживаться в отсутствие какихлибо симптомов и не играть никакой роли в развитии БА. Наличие соответствующего воздействия аллергена и его связь с симптомами БА должны подтверждаться данными анамнеза. Измерение уровня общего IgE в сыворотке крови не является методом диагностики атопии.
ТРУДНОСТИ ДИАГНОСТИКИ И ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА У большинства пациентов для подтверждения диагноза требуется тщательный сбор жалоб и анамнеза, результаты физикального обследования и выявление обратимой и вариабельной бронхиальной обструкции (желательно с помощью спирометрии). Следует проводить дифференциальную диагностику со следующими заболеваниями: • гипервентиляционный синдром и панические атаки; • обструкция верхних дыхательных путей и аспирация инородных тел; • дисфункция голосовых связок; • другие обструктивные заболевания легких, в особенности ХОБЛ; • необструктивные заболевания легких (например, диффузные поражения паренхимы легких); • нереспираторные заболевания (например, левожелудочковая недостаточность).
Поскольку БА широко распространена, она может сочетаться с любым из перечисленных выше состояний, что затрудняет диагностику, оценку степени тяжести и уровня контроля БА. Это особенно справедливо, когда БА сочетается с гипервентиляционным синдромом, дисфункцией голосовых связок и ХОБЛ. Для того чтобы определить роль БА и сопутствующего заболевания в развитии симптомов у конкретного пациента, нередко требуется проводить не только тщательную диагностику, но и лечение обоих заболеваний. Дата добавления: 2015-02-06 | Просмотры: 905 | Нарушение авторских прав |