 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Анатомия ЦНСОтряд первой медицинской помощи (ОПМ) предназначен для оказания первой врачебной помощи населению в очагах поражения. Создается местными органами здравоохранения на базе лечебно-профилактического учреждения города или района сельской местности, независимо от его ведомственной принадлежности. Численность ОПМ составляет - 143 человека, в том числе: Врачей - 9 и среднего медперсонала - 63. В составе ОПМ имеются следующие отделения: приемно-сортировочное, операционно-перевязочное, госпитальное, эвакуационное, частичной санитарной обработки и дезактивации одежды и обуви, медицинского снабжения (аптека), лабораторное и хозяйственное. Из техники к ОПМ приписываются: 13 грузовых автомобилей, 1 легковой, 1 мотоцикл, подвижная электростанция, радиостанция 105 (Р-109). Полностью укомплектованный кадрами и оснащенный табельным имуществом ОПМ за 12 ч. работы может принять, провести медицинскую сортировку, оказать первую врачебную помощь и подготовить к эвакуации до 500 пораженных. В настоящее время разработана и проходит апробацию перспективная модель нового мобильного формирования медицинской службы ГО - отряд первой врачебной помощи (ОПВП). Задание на формирование ОПВП, как и ОПМ, планируется возложить на местные органы здравоохранения, и осуществлять его на базе лечебно-профилактических учреждений. Распределительный пост - - - - отделение частичной санитарной обработки и дезактивации одежды и обуви - - сортировочная площадка -------Приемно-сортировочная для легкораненых, приемно-сортировочная для тяжелых и средней тяжести пораженных, приемно-сортировочная для больных -превязочная для легкопораженных, первязочная, противошоковая палата, операционная, анаэробная, инфекционные изоляторы, психоизоляторы -для ожадающих эвакуации, госпитальные палаты -эвакуация в больничную базу Машина оказания первой медицинской помощи ППМП предназначена для организации в районах боевых действий или в зонах чрезвычайных ситуаций мобильных перевязочных пунктов для оказания первой медицинской помощи раненым и пострадавшим. Использование в качестве базового шасси многоцелевого гусеничного бронетранспортера МТ-ЛБу позволяет обеспечить возможность передвижения машины в условиях бездорожья по пересеченной местности, преодоление на плаву водных преград, а также защиту экипажа от пуль и осколков. В кормовой части корпуса машины располагается отсек общим объемом до 8 м³, в котором размещаются шкафы с медицинским оборудованием и инструментом, запасом лекарств и перевязочных материалов. Здесь же располагаются откидные сидения для перевозки легкораненых, имеется возможность размещения в три яруса носилок с тяжелоранеными. На стоянке у кормового листа корпуса машины, напротив кормового люка разворачивается палатка, в которой организуется отделение обработки раненых в полевых условиях. В движении палатка в сложенном виде перевозится в корзинах, расположенных на обоих бортах машины. На машине установлены фильтровентиляционная и климатическая установки, имеется бак для возимого запаса питьевой воды. Для обеспечения автономного энергоснабжения на машине применяется переносной дизельный генератор переменного тока мощностью до 5 кВт. 35. Организация защиты медицинского имущества в чрезвычайных ситуациях мирного и военного времени. При некоторых ЧС мирного времени в результате аварий на предприятиях химической, ядерной и других отраслей промышленности, а в военное время при применении противником оружия массового поражения, медицинское имущество может быть приведено в негодное состояние РВ, АОХВ, БС. Характер их поражающего действия неодинаков. При воздействии на медицинское имущество сильного светового излучения при взрыве ядерного боеприпаса или во время пожара, попадании на тару, упаковку или непосредственно на предметы РВ, АОХВ и БС имущество может быть полностью или частично уничтожено. Наибольшую чувствительность к воздействию высокой температуры и светового из2лучения проявляют лекарственные и другие средства и предметы, относящиеся к легковоспламеняющимся жидкостям, веществам или материалам. Некоторые светочувствительные лекарственные средства и химические реактивы могут оказаться непригодными к употреблению вследствие происшедших в них под влиянием светового излучения фотохимических процессов. Даже обесцвечивание этикеток на упаковках лекарственных средств может исключить их применение и вызвать необходимость идентификации. Под влиянием проникающей радиации в лекарственных средствах происходят радиационно-химические превращения, которые в ряде случаев существенно изменяют их фармакологические свойства (специфическую эффективность, токсичность). Чувствительность лекарственных средств к проникающей радиации зависит главным образом от химической природы лекарственных и вспомогательных веществ (способность к наведенной радиации), лекарственной формы, а также от условий облучения. Высокую чувствительность к воздействию ионизирующих излучений проявляют разбавленные водные растворы лекарственных средств с высоким молекулярным весом. В результате облучения они могут оказаться непригодными к употреблению. К числу очень чувствительных к ионизирующим излучениям относятся растворы ряда лекарственных средств, широко применяемых службой медицины катастроф для оказания медицинской помощи пораженным: 0,1% р-ры адреналина гидрохлорида и гидротар-трата, атропина сульфата, дикаина, стрихнина нитрата; 0,01% р-р армина; 0,02% р-ры рибофлавина и фурацилина; 0,05% р-рыпрозерина, скополаминагидробромида; 0,06% р-р коргликопа; растворы цианкоболамина, цитизина и др., а также инсулин. Проникающая радиация может привести в непригодное состояние некоторые химические реактивы, рентгеновскую пленку. Большие дозы проникающей радиации вызывают окрашивание некоторых кристаллических препаратов и стекла либо изменения их цвета. Негативным результатом воздействия ионизирующих излучений является наведенная радиоактивность (величина которой может оказаться значительной), появляющаяся у некоторых препаратов и предметов, содержащих натрий, фосфор и другие элементы, а также у стеклянной тары. Вместе с тем проникающая радиация, как правило, существенно не изменяет химические и фармацевтические свойства лекарственных средств в твердой и мягкой лекарственных формах (порошки, таблетки, драже, мази и т.п.). Она не влияет на свойства перевязочных средств, медицинской техники (за исключением оптики), подвижных медицинских установок. Лекарственные средства и другое медицинское имущество могут быть загрязнены РВ при изготовлении и фасовке лекарств (от загрязненных поверхностей аптечного и складского оборудования, тары, спецодежды и рук персонала). При высокой плотности радиоактивного загрязнения имущество изымается из употребления. Использование растворов для инъекций, других лекарственных средств и химических реактивов, подвергшихся воздействию проникающей радиации или загрязнению радиоактивными веществами, допускается только после проведения экспертизы, а использование лекарственных средств и медицинского имущества с наведенной радиоактивностью - после их естественной дезактивации и проверки уровня радиации. Медицинская техника и другое имущество, степень радиоактивного загрязнения которых превышает допустимые пределы, разрешается применять по назначению только после проведения дезактивации и проверки ее полноты. Медицинское имущество, находящееся вне упаковки или в упаковке, не обеспечивающей надежную защиту, может подвергаться загрязнению АОХВ в капельножидком, аэрозольном и парообразном (газообразном) состоянии. Загрязнению подвергается медицинское имущество в результате непосредственного воздействия облака АОХВ, образовавшегося после аварии на химически опасном объекте или испарения с загрязненного участка местности. Медицинское имущество может быть загрязнено и при оказании медицинской помощи в очаге химического загрязнения. Степень его загрязненности зависит от вида АОХВ, плотности и экспозиции загрязнения, а также от характера и герметич2ности тары. Стойкие АОХВ способны загрязнять медицинское имущество на несколько дней и недель, нестойкие - на короткий срок. Все медицинское имущество, находящееся на открытой местности или в негер-метизироваиных объектах, после воздействия аэрозоля или паров фосфорорганиче-ских отравляющих веществ считается загрязненным и подлежит дегазации. Предметы, загрязненные капельножидкими АОХВ, должны подвергаться дегазации в максимально короткие сроки. Задержка дегазации приводит к снижению ее эффективности из-за более глубокого проникновения АОХВ в пористые материалы. Характер загрязнения предметов медицинского имущества зависит от свойств материалов и их поверхности. Капли АОХВ не впитываются в неокрашенные металлы и стекло, в дерево проникают на глубину до 10 мм, в фанеру - до 4 мм. Многие лакокрасочные покрытия, многослойная бумага, картон, брезент, пленки из некоторых полимерных материалов пропитываются насквозь. Незащищенные кристаллические препараты (натрия хлорид, натрия бромид, сахароза и ряд других) подвергаются загрязнению капельножидкими АОХВ на глубину до 6 мм; вазелин, свиное сало и другие жиры, применяемые в качестве мазевых основ, - на глубину 10-15 мм, после чего постепенно загрязняются более глубокие слои, прилегающие к наружному. Быстрому загрязнению во всем объеме подвергаются растительные масла или лекарственные средства на их основе, в которых капли, аэрозоли и пары АОХВ хорошо растворяются. Хорошо проникают ядовитые аэрозоли во многие кристаллические и аморфные препараты - на глубину от 3 до 15 мм. Мази, жиры и масла легко загрязняются парами АОХВ. В первые часы некоторые мазевые основы удерживают их в наружном слое толщиной около 5 мм. В последующие 2-3 сут они проникают в основу на глубину 10-15 мм. Кристаллические препараты (натрия хлорид, натрия бромид и др.) загрязняются на глубину до 30 мм. При этом в порошки пары этих веществ из-за малой сорбционной способности кристаллов проникают неравномерно. Крахмал и некоторые другие аморфные препараты загрязнятся парами АОХВ на глубину до 70-60 мм, но в наружном слое толщиной 10 мм находится 80-90% этих веществ. Использовать медицинское имущество, подвергшееся загрязнению АОХВ, разрешается только после дегазации и последующего контроля. Лекарственные средства и другое медицинское имущество могут быть заражены также БС. Заражение может произойти в результате попадания БС на недостаточно защищенное имущество и в результате контакта с инфекционными больными, бациллоносителями, зараженными животными и насекомыми. Длительность заражения медицинского имущества современными БС при пасмурной погоде и низкой температуре может достигать нескольких месяцев. Использовать медицинское имущество, зараженное БС, разрешается только после проведения дезинфекции и проверки ее полноты. Для предотвращения воздействия на медицинское имущество упомянутых поражающих факторов и максимального их ослабления применяется следующий комплекс мероприятий: • радиационная, химическая и бактериологическая (биологическая) разведка; • рассредоточение запасов медицинского имущества и их укрытие с использо • оборудование укрытий для размещения и хранения запасов медицинского • использование защитных свойств упаковок и тары, подручных средств укры • соблюдение правил пожарной безопасности; • соблюдение санитарно-гигиенических правил при заготовке, транспортиро • выполнение противоэпидемических и специальных профилактических меро • подготовка к работе в условиях загрязнения территории РВ, АОХВ и зараже • эвакуация (при необходимости) учреждений медицинского снабжения (ап • применение специального транспорта для перевозки медицинского имущества; • размещение складов медицинского имущества, а также других учреждений Особое значение в комплексе защитных мероприятий приобретает упаковка, которая может полностью или частично защитить медицинское имущество от загрязнения РВ, АОХВ и заражения БС. Хорошими защитными свойствами обладает тара, из-отовленная из материалов, непроницаемых для перечисленных средств, устойчивых воздействию обезвреживающих рецептур и обладающих гладкими поверхностями. Герметично укупоренные стеклянные бутылки, банки, флаконы, склянки, пробирки, металлические бочки, бидоны, канистры и другие виды герметичной металлической, стеклянной и толстостенной пластмассовой тары полностью защищают лекарственные средства и другое медицинское имущество. Дополнительная обвязка полиэтиленовой или полихлорвиниловой пленкой предварительно загерметизированных фасовок повышает устойчивость укупорки к воздействию капельножидких ядовитых веществ. Защиту медицинского имущества от проникновения РВ, БС и (частично) паров АОХВ обеспечивают: пакеты из полиэтиленовой или полихлорвиниловой пленки; коробки картонные с полиэтиленовым вкладышем; пакеты из бумаги, покрытые полиэтиленом; ящики фанерные и дощатые с полиэтиленовым вкладышем; ящики из влагостойкого сплошного склеенного картона или сплошного гофрированного картона, армированного полиэтиленом, или с вкладышем из него; контейнеры картонные изотермические. Обычные фанерные, картонные и дощатые ящики, бочки деревянные, барабаны фанерные, обрешетки дощатые, мешки бумажные и льняные, чехлы брезентовые, применяемые для упаковки медицинского имущества, не защищают от загрязнения АОХВ, РВ и заражения БС. Однако можно добиться, чтобы некоторые из них приобрели или повысили свои защитные свойства. Так, при нанесении на внешние поверхности дощатых и фанерных ящиков огнестойкого покрытия, плохо впитывающего АОХВ, их устойчивость возрастает. Для этого используют огнезащитные стойкие краски промышленного изготовления. Защитить медицинское имущество при укладке в транспортную тару из разных материалов можно применением дополнительной индивидуальной герметизации с помощью запаянных пакетов из полимерных пленок. На складах степень загрязнения РВ, АОХВ и заражения БС снижают за счет храпения медицинского имущества в плотно закрытой таре, укрытия штабелей, пакетов, бунтов на автотранспорте брезентами, пленочными материалами, тканями с полимерной пропиткой и из других водонепроницаемых материалов. При вынужденном хране- нии медицинского имущества вне помещений оно размещается на специально подготовленных площадках на подтоварниках и настилах, применяются различные способы его укрытия с целью защиты также и от неблагоприятного воздействия внешней среды. Медицинское имущество на автомобилях общего назначения перевозят в исправной и, по возможности, герметично закрытой таре. Его загружают в кузов, дно которого выстилают фанерой, брезентом или защитными пленками для защиты от попадания пыли. Груз размещают в соответствии с предварительно составленной схемой и тщательно укрывают сверху и с боков доступными защитными материалами. В случае загрязнения основных дорог РВ, АОХВ и заражения БС используют объезды или запасные маршруты движения. Для доставки медицинского имущества железнодорожным транспортом используют вагоны и контейнеры с исправными крышами, стенами. Доски пола и обшивки должны быть плотно соединены, люки, колпаки и дверные проемы плотно закрыты. Медицинское имущество, загрязненное радиоактивными или ядовитыми веществами, зараженное бактериальными средствами, подлежит дезактивации, дегазации или дезинфекции. Дезактивации подвергаются предметы, загрязненные РВ выше предельно допустимых величин. Радиометрический контроль при этом обязателен. Для дезактивации медицинского имущества применяются разные способы: • перевязочные средства из марли: без упаковки - стирка с моющими средст • вата: в упаковке - аналогично перевязочным средствам из марли; без упаков • лямки санитарные, носилки санитарные, чехлы сумок санитарных дружин • резиновые изделия: грелки, жгуты, пузыри для льда, маски дыхательных ап • хирургические инструменты, шприцы: многократное промывание в теплых • металлические предметы (различная медицинская техника), полевая меди Дегазация. Медицинское имущество, загрязненное нестойкими АОХВ, дегазируется проветриванием. Лекарственные средства в герметичной, непроницаемой для АОХВ таре после дегазации ее поверхности пригодны к использованию по назначению, при загрязнении парами - дегазируются по специальным режимам. Лекарственные средства в нсгерметичной таре, загрязненные капельно-жидкими АОХВ, уничтожаются. Способы дегазации некоторых групп медицинского имущества: • перевязочные средства - кипячение в 2% р-ре натрия карбоната не менее 1 ч • вата: при загрязнении парами - проветривание, при загрязнении аэрозолями • хирургические перчатки, дыхательные и дренажные трубки, зонды, катете • грелки, жгуты, пузыри для льда, маски дыхательных аппаратов, шлемы для • хирургические инструменты, шприцы, предметы из стекла, фарфора, эбони • металлические предметы (полевая медицинская мебель, типовое медицин Продегазированное медицинское имущество может быть разрешено к использованию только после тщательной проверки. Дезинфекция медицинского имущества проводится следующими способами: • перевязочный материал из марли - кипячение в 1-2% р-ре натрия карбоната • хирургические режущие инструменты - поместить в 70% р-р этилового спирта; • медицинские термометры, другие хирургические инструменты - поместить в Вес работы по дезактивации, дегазации и дезинфекции проводятся в соответствующих средствах индивидуальной защиты на площадках специальной обработки. Границы площадки обозначаются знаками ограждения, а ее территория делится на три части: грязную, где сосредоточивается медицинское имущество, подлежащее специальной обработке, место проведения специальной обработки и чистую, где накапливаются обработанные предметы. На площадке размещаются средства, с помощью которых производится специальная обработка, оборудование для ее проведения, сборники отходов. Индивидуальные средства защиты снимаются только по разрешению руководителя работ. Отдыхать и принимать пищу можно только за пределами площадки специальной обработки на незагрязненной (незараженной) территории.
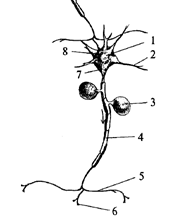
Анатомия ЦНС 1) Строение нейрона, виды нейронов Нейроны являются возбудимыми клетками нервной системы, они способны возбуждаться и проводить возбуждение. Нейроны высокоспециализированные клетки и в течение жизни не делятся. В нейроне выделяют тело (сому) и отростки. Сома нейрона (6-150 микрон) имеет ядро и клеточные органоиды. Основной функцией сомы является осуществление метаболизма клетки. 1 2 - Дендрит 3 – тело Швановской клетки 4 – миелинизированный аксон 5 – коллатераль аксона 6 – терминаль аксона 7 – аксонный холмик 8 – синапсы на теле нейрона Нейроны содержат отростки (от нескольких микрон до 1,5 метров), толщина отростков 10-20 микрон. По строению и выполняемой функции их делят на два типа: одни – короткие, сильно ветвящиеся – называются дендритами. По дендритам сигнал идет к телу клетки. Основная функция – сбор информации от других нейронов. Другой тип отростков – аксоны. Аксон (нейрит) в нейроне один, это чаще длинный отросток, ветвящийся только на дальнем от сомы конце. Эти ветвления аксона называются аксонными терминалами (окончаниями). Место нейрона, от которого начинается аксон, называется аксонным холмиком. Здесь генерируется ответ возбудившейся нервной клетки. По аксону сигнал (нервный импульс) идет от тела клетки к аксонным терминалам. По ходу аксона могут образовываться ответвления – коллатерали. В месте отхождения коллатерали импульс «дублируется» и распространяется как по основному ходу аксона, так и пол коллатерали. Часть аксонов ЦНС покрывается специальным элекроизолирующим веществом – миелином, миелинизацию аксонов осуществляют клетки глии. В ЦНС – о лигодендроциты, в ПНС – Шванновские клетки (разновидность олигодендроцитов). Они оборачиваются вокруг аксона, образуя многослойную оболочку. В пределах ЦНС каждая терминаль аксона заканчивается на дендрите, теле или аксоне других нейронов. Контакты, образуемый аксоном на дендрите – аксо-дендритный; аксоном на теле клетки – аксо-соматический; между двумя аксонами – аксо-аксональный; между двумя дендритами – дендро-дендритный. За пределами ЦНС между нейроном и последующей клеткой образуется специфический контакт – синапс. В образовании синапса участвуют как аксонная терминаль (пресинаптическая часть), так и мембрана последующей клетки (постсинаптическая часть). Синапс состоит из пресинаптической бляшки и постсинаптической мембраны (участка мембраны постсинаптической клетки, лежащего под синаптической бляшкой). Между пресинаптической и постсинаптической мембранами расположежна синаптическая щель. От ее величины зависит тип передачи информации через синапс (< - элекрический, > - химический). Нервные клетки: 1) Чувствительные (рецепторные, аффекторные). На дендритах этих клеток внешние стимулы трансформируются в нервные импульсы. 2) Асоциативные – обеспечивают связь между другии нейронами. 3) Эффекторные – передают нервный импульс на рабочие органы. 4) Нейросекреторные – синтезируют различные вещества (нейрогормоны); встречаются чаще в области промежуточного мозга. Обычно крупные, неправильной формы. Встречаются в области гипоталамуса. Типы нейронов: 1) Униполярные – имеют только один отросток – аксон. (болевая, температурная сенсорная модальность) Псевдоуниполярные – 1 аксон, 1 дендрит. От тела отходит один отросток, но при выходе из сомы разделяется на два. 2) Биполярные – 1 аксон, 1 дендрит. Характерны для зрительной, слуховой, обонятельной систем. (напр.в сетчатке глаза) 3) Мультиполярные – 1 аксон и множество дендритов. Большинство нейронов ЦНС. Исходя из формы их делят на веретенообразные, корзинчатые, звездчатые, пирамидные и т.п.
2) Лимбическая система Лимбическая система – это морфологический субстрат, который контролирует эмоции человека и управляет общим приспособлением к окружающей среде. Отделы лимбической системы: 1) Относящиеся к конечному мозгу А) Участки коры:
- обонятельный тракт обонятельная кора - обонятельный треугольник - переднее продырявленное вещество - поясная извилина - зубчатая извилина - гиппокамп Б) базальные ядра – скопления серого вещества в основании больших полушарий 2) Относящиеся к промежуточному мозгу: сосцевидные тела, переднее таламическое ядро. 3) Нейроглия, функции и типы глиоцитов Нейроглия – вспомогательные клетки нервной ткани. Нейроглия составляет почти половину объема мозга. Типы глиальных клеток: 1) Макроглия - клетки, образующиеся из тех же зачатков, что и нервные клетки. А) Эпендимоциты – клетки, образующие эпителиоподобный слой в желудочках головного мозга, а также в полости спинного мозга. Имеют отростки, которые пронизывают всю нервную ткань. Функция опорная. Б) Астроглия. Астроциты – клетки-звезды с многочисленными отростками. (в коре больших полушарий – сером веществе). 60% клеток глии – астроглия. Функция опорная и трофическая (питание нервных клеток) В) Олигодендроглия Олигодендроциты – меньше чем астроциты и у них меньше отростков. Основная масса олигодендроцитов в белом веществе мозга, ответственна за образование миелина. Принимают участие в проведении нервного импульса, формировании оболочки нервного волокна и др. 2) Микроглия – глиальные макрофаги – клетки соединительно-тканного происхождения (происходят из мезодермы). Выполняют защитную функцию (могут активно передвигаться и выполнять фагоцитарные функции). Микроглия распределена по всей ЦНС.
4) Нервные волокна. Типы нервных волокон Нервные волокна – отростки нервных клеток, покрытые оболочками из глии (глиальные клетки здесь – леммоциты) Нервные волокна: 1) Безмякотные (безмиелиновые) – встречаются в вегетативной нервной системе. Имеют простые оболочки. Проводят нервный импульс со скоростью 1-4 м/с Леммоциты подходят друг к другу, образуют цитоплазматический тяж, затем в этот тяж погружаются несколько (до 30) отростков нервных клеток. 2) Мякотные (миелиновые). При формировании волокна отросток нейрона подходит к леммоциту, прогибает его оболочку, погружается в цитоплазму, края леммоцита сходятся, образуется узкая щель, которая удлиняется и концентрически наслаивается на отросток. У оболочки получается два слоя: внутренний, образованный слоями цитоплазмы (миелиновый) и наружный, состоящий из цитоплазмы, леммоцитов и их ядер. Миелиновые оболочки прерываются там где заканчиваются отдельные клетки, образуя узловые перехваты или перехваты Ранвье. Снаружи все волокно покрыто базальной мембраной, которая не прерывается. Скорость проведения импульса по данному волокну достигает 120 метров в секунду.
5) Черепные нервы: характер и зона иннервации I пара ЧН - обонятельный нерв. Как вырост ГМ(головного мозга) не имеет ядер, относится к конечному мозгу. Образован 15-20 обонятельными нитями, состоящих из отростков обонятельных клеток. Начинается с обонятельной зоны, в которой находятся рецепторы (тела первых нейронов). Проходит через решетчатую пластинку решетчатой кости, оканчивается у обонятельных луковиц, которые продолжаются обонятельный путь.
II пара ЧН - зрительный нерв. Как вырост ГМ не имеет ядер, относится к конечному мозгу. Сетчатка (нервная часть) а) рецепторы, являющиеся одновременно телами первых нейронов - палочки, колбочки б) тела вторых нейронов - биполярные нейроциты в) тела третьих нейронов - ганглиозные нейроциты Диск зрительного нерва Зрительный нерв проходит через зрительный канал, затем происходит зрительный перекрест (Медиальная группа нервных волокон каждого нерва переходит в зрительный тракт противоположной стороны, а латеральная продолжается в соответствующий зрительный тракт) Продолжение называется зрительным трактом Импульсы поступают в подкорковые центры зрения, где располагаются тела четвертых нейронов: а) Ядра верхних бугорков четверохолмия (импульсы идут в спинной мозг) б) Ядра латеральных коленчатых тел (импульсы идут в кору, через внутреннюю капсулу, в подкорковый центр зрения, расположенный вокруг шпорной борозды) в) Ядра подушек таламуса (импульсы идут в лимбическую систему, т. е. выделение слюны, гормонов)
III пара ЧН - глазодвигательный нерв. Двигательные и вегетативные волокна. Возникает в двигательном ядре среднего мозга и парасимпатическом добавочном ядре. Выходит из среднего мозга в полость черепа (на основание мозга у его медиальной ножки), идет вперед в верхней стенке пещеристого синуса и через верхнюю глазничную щель попадает в глазницу. Здесь разветвляется на верхнюю ветвь (к верхней прямой мышце и мышце, поднимающей веко), и нижнюю ветвь (к медиальной и нижней прямым и нижней косой мышцам). От нижней ветви отходит ветвь к ресничному узлу, являющаяся его парасимпатическим корешком.
IV пара ЧН - блоковый нерв. Двигательные волокна. Ядро расположено в среднем мозге. Нерв выходит на основание мозга кнаружи от моста и продолжается вперед в наружной стенке пещеристого синуса. Через верхнюю глазничную щель впадает в глазницу и разветвляется в верхней косой мышце.
V пара ЧН - тройничный нерв. Двигательные и чувствительные волокна. Одно двигательное ядро: -двигательное ядро тройничного нерва Три чувствительных ядра: - мостовое ядро - ядро среднемозгового пути - спинномозговое ядро Расположены в мосту, дают проекцию на верхнюю половинку ромбовидной ямки. Место выхода тройничного нерва на границе моста со средними ножками мозжечка. Далее в полости черепа нерв лежит в тройничном вдавлении. Там же образуется тройничный узел. После вдавления нерв делится на три ветви: - глазной нерв Направляется в глазницу через верхнюю глазничную щель, где делится на три ветви: - лобный нерв - идет по верхней стенке глазницы, выходит через надглазничную вырезку, иннервирует кожу лба и верхнего века. - слезный нерв - идет по латеральной стенке глазницы, иннервирует капсулу слезной железы и латеральный угол глаза - носослезный нерв - идет по медиальной стенке глазницы, проходит через решетчатое отверстие в носовую полость, иннервирует часть слизистой полости, носовые пазухи. Вегетативные волокна третьей пары проводятся по чувствительным волокнам этой веточки. - верхнечелюстной нерв Выходит из черепа через круглое отверстие в крылонебную ямку->нижняя глазничная щель->глазница->нижняя стенка глазницы->подглазничный канал->надглазничное отверстие->выходит на область щеки, где отдает три веточки. - скуловой нерв - иннервирует кожу щеки - подглазничный нерв - иннервирует кожу щеки, верхнюю губу, нижнее веко, кожу крыльев носа. - нижнечелюстной нерв Выходит из черепа через овальное отверстие, где от него отпучковываются двигательные волокна, иннервирующие 4 жевательные мышцы: - жевательная ветвь - височная ветвь - латеральная крыловидная ветвь - медиальная крыловидная ветвь И чувствительные волокна: - щечный нерв - иннервирует кожу щеки и угла рта, часть слизистой рта. - язычный нерв - идет к передним двум третям языка, обеспечивая общую чувствительность (температурную, болевую, но не вкусовую) - ушно-височный нерв - направляется к области виска, иннервируя его кожу, кожу ушной раковины, наружный слуховой проход, капсулу ушной слюнной железы - нижний альвеолярный нерв - идет через нижнечелюстное отверстие в канал нижней челюсти, отдавая веточки зубам, выходит через подбородочное отверстие, иннервируя кожу подбородка и нижнюю губу.
VI пара ЧН - отводящий нерв. Двигательные волокна. Двигательное ядро - ядро отводящего нерва, расположено в мосту, проецируется на верхнюю половину ромбовидной ямки. Нерв выходит из мозга между задним краем моста и пирамидой. В полости черепа идет в пещеристом синусе, далее через верхнюю глазничную щель проникает в глазницу, где иннервирует наружную прямую мышцу глаза.
VII пара ЧН - лицевой нерв. Двигательные, чувствительные, вегетативные волокна. Двигательное ядро: ядро лицевого нерва Чувствительное ядро - ядро одиночного пути Вегетативное ядро - верхнее слюноотделительное ядро Ядра расположены в мосту, проецируются на верхнюю половину ромбовидной ямки. Место выхода из мозга - граница моста с продолговатым мозгом латеральнее олив. В полости черепа нерв заходит в канал лицевого нерва, который начинается внутренним слуховым отверстием и заканчивается шилососцевидным отверстием. Из шилососцевидного отверстия выходят только двигательные волокна (стременной нерв) Здесь от него ответвляются: - задний ушной нерв - двубрюшная ветвь - соединительная ветвь с языкоглоточным нервом Основная часть нервных волокон проходит транзитно через околоушную железу, не иннервируя её, и делятся на пять ветвей, образуя т.н. "гусиную лапку", иннервирующую всю мимическую мускулатуру: - височная ветвь - скуловая ветвь - щечная ветвь - краевая ветвь нижней челюсти - шейная ветвь В области коленца канала лицевого нерва имеется чувствительный узел коленца. Здесь отходят вегетативные волокна, образуя большой каменистый нерв, выходящий из пирамиды через расщелину канала большого каменистого нерва, далее идущего через рваное отверстие->крыловидный канал->крыловидная ямка, где прерываются в крыловидно-небном (вегетативном) узле. Постганглионарные волокна идут: - в глазницу через нижнюю глазничную щель, иннервируя слезную железу - в полость носа через клиновидно-небное отверстие, иннервируя железы полости носа - в полость рта, через большой небный канал, иннервируя мелкие слюнные железы В канале лицевого нерва отходят вегетативные и чувствительные волокна, образующие барабанную струну. Она выходит из пирамиды височной кости из каменисто барабанной щели и идет к языку. Чувствительные волокна барабанной струны обеспечивают вкусовую иннервацию передних 2/3 языка. Вегетативные волокна барабанной струны прерываются в поднижнечелюстном вегетативном узле. Постганглионарные волокна идут к подчелюстной и подъязычной слюнным железам.
VIII пара ЧН - преддверно-улитковый нерв. Чувствительные волокна. Ядра: переднее и заднее улитковое ядро, латеральное, медиальное, верхнее, нижнее вестибулярное ядра Нерв выходит из мозга рядом с лицевым нервом. Выходит из черепа через внутреннее слуховое отверстие. Состоит из двух функционально разных частей - преддверной и улитковой, каждая из которых имеет собственные чувствительные узлы. Преддверная часть проводит импульсы от статического аппарата преддверия и полукружных каналов лабиринта внутреннего уха. Преддверный узел, расположен на дне внутреннего слухового прохода, удлинен. В нем различают две части: верхнюю и нижнюю. От верхней части отходят волокна следующих нервов: -эллиптически-мешотчатый -передний ампулярный - латеральный ампулярный От нижней части: - сферически-мешотчатый - задний ампулярный Улитковая часть обеспечивает передачу звуковых раздражений от спирального органа улитки. Улитковый узел или спиральный узел улитки, находится в улитке. IX пара ЧН - языкоглоточный нерв. Двигательные, чувствительные, вегетативные волокна. Двойное ядро - двигательное Ядро одиночного пути - чувствительное Нижнее слюноотделительно ядро - вегетативное Ядра расположены в продолговатом мозге, дают проекцию на нижнюю половину ромбовидной ямки. Из мозга нерв выходит позади олив продолговатого мозга. Из черепа нерв выходит через яремное отверстие. На входе и выходе из яремного отверстия имеются верхние и нижние чувствительные узлы. После выхода отходят двигательные волокна, которые идут к мышцам глотки (шилоглоточной) Чувствительные волокна идут: - к слизистой глотки - к задней трети языка - общая и вкусовая чувствительность - к миндалинам - к бифуркации сонной артерии Часть волокон (вегетативные и чувствительные) образуют барабанный нерв, заходящий в барабанную полость через барабанный каналец. Его чувствительные волокна образуют сплетение в барабанной полости, иннервирующее её слизистую. Оставшиеся вегетативные волокна выходят из пирамиды височной кости через расщелину канала малого каменистого нерва, и называются соответственно малым каменистым нервом. Далее он через рваное отверстие выходит наружу, направляясь к околоушной слюнной железе, где прерывается в ушном (вегетативном) узле. Постганглионарные волокна иннервирую околоушную слюнную железу.
X пара ЧН - блуждающий нерв. Двигательные, чувствительные, вегетативные волокна. Двойное ядро - двигательное Ядро одиночного пути - чувствительное Заднее ядро - вегетативное Ядра в продолговатом мозге, проецируются на нижнюю половинку ромбовидной ямки. Из мозга выходит через заднелатеральную борозду позади олив, ниже IX пары. Из черепа выходит через яремное отверстие. На входе и выходе имеются верхний и нижний чувствительные узлы. На шее блуждающий нерв идет в составе сосудисто-нервного пучка вместе с сонной артерией и внутренней яремной веной. Затем, через верхнюю апертуру проникает в грудную полость, и правый и левый блуждающий нервы идут по бокам от пищевода, но потом левый блуждающий нерв уходит вперед от пищевода, правый - назад. У пищеварительного отверстия диафрагмы образуют соответственно передний и задний блуждающие стволы, направляющиеся в брюшную полость. Топографически блуждающий нерв делится на четыре отдела: - головной - шейный - грудной - брюшной От головного отдела отходят две чувствительные ветви: менингеальная и ушная. От шейного - три ветви: -глоточные - иннервируют глотку вместе с IX нервом -верхние шейные сердечные ветви - следуют к сердцу, образуя сердечное сплетение - верхние гортанные ветви - иннервируют гортань выше голосовой щели На границе шейного и грудного отделов от блуждающего нерва отходит возвратный гортанный нерв Правый отходит от правого блуждающего нерва на уровне правой подключичной артерии. Левый отходит от левого блуждающего нерва на уровне дуги аорты, огибает её снизу и возвращается на шею. Ветви возвратного гортанного нерва: - нижние шейные сердечные ветви - идут к сердцу - нижние гортанные ветви - иннервируют гортань - железы, слизистую, мышцы ниже голосовой щели - пищеводные ветви Грудной отдел блуждающего нерва отдает: - грудные сердечные ветви - бронхиальные ветви, иннервирующие бронхи и образующие легочное сплетение, иннервирующее ткань легких - пищеводные ветви - иннервируют нижнюю часть пищевода Брюшной отдел. Здесь блуждающий нерв представлен передним и задним блуждающими стволами. Передний блуждающий ствол - продолжение левого блуждающего нерва, идет по передней стенке желудка вдоль малой кривизны, отдавая передние желудочные ветви. Задний блуждающий ствол - производное правого блуждающего нерва - спускается по задней стенке желудка, вдоль большой кривизны, отдавая задние желудочные и чревные ветви (двенадцатиперстная, тонкая, подвздошная, слепая, восходящая ободочная, поперечная ободочная кишки, почки, поджелудочная железа, селезенка)
XI пара ЧН - добавочный нерв. Двигательные волокна. Ядро (ядро добавочного нерва) Выходит из продолговатого мозга черепными корешками - блуждающая часть (ниже выхода блуждающего нерва) и спинномозговыми корешками(выходят из СМ между задними и передними корешками). Спинномозговая часть поднимается до большого затылочного отверстия, входит через него в полость черепа, где соединяется с блуждающей частью. Выходит из черепа через яремное отверстие. Иннервирует трапециевидную и грудинно-ключично-сосцевидную мышцы.
XII пара ЧН - подъязычный нерв. Двигательные волокна. Ядро (ядро подъязычного нерва) находится в продолговатом мозге, нерв выходит между пирамидой и оливой. Ствол проходит через подъязычный канал на шею, идет через поднижнечелюстной треугольник, образуя в нем треугольник Пирогова, и направляется к мышцам языка. • I napa. Обонятельный нерв: передает в головной мозг обонятельные ощущения от слизистой оболочки носовой полости. • II пара. Зрительный нерв: идет к сетчатке глаз и передает зрительные ощущения. • III пара. Глазодвигательный нерв: обеспечивает некоторые движения глазного яблока. • IV пара. Блоковый нерв: обеспечивает движение одной из мышц глаза. • V napa. Тройничный нерв: придает чувствительность всему лицу и обеспечивает движение жевательных мышц. • VI пара. Отводящий нерв: заставляет поворачиваться глазное яблоко в наружную сторону. • VII пара. Лицевой нерв: иннервирует: мимические мышцы лица и обеспечивает чувствительность нижней части языка. • VIII пара. Преддверно-улитковый нерв: передает сигналы, улавливаемые средним ухом (звуки) и внутренним ухом (равновесие). • IX пара. Языкоглоточный нерв: воздействует на мышцы пищевода и передает ощущения нижней части языка. • Х пара. Блуждающий нерв: идет к внутренним органам грудной и брюшной полости и регулирует пищеварительные, обменные и дыхательные функции. • XI пара. Добавочный нерв: обеспечивает движение некоторых мышц шеи. • XII пара. Подъязычный нерв: Облегчает движения речепроизношения, глотания и жевания. 6) Нервные окончания и их типы. Нервные окончания – концевые аппараты нервных волокон. 1) Эффекторные А) двигательные (моторные бляшки). Нервное волокно подходит к мышце, теряет миелин, погружается в мышцу, ветвится и формирует щелевые контакты – нервно-мышечный синапс Б) секреторные – тоже синапсы. Окончания аксонов, которые подходят к секреторным органам (например железам) 2) Чувствительные (рецепторы) – окончания дендритов, в которых под внешним воздействием формируется нервный импульс А) экстеро- и интерорецепторы. Экстерорецепторы воспринимают сигналы из внешней, а интеро – из внутренней среды (Например болевые рецепторы кожи – экстеро, а желудка – интеро). Б) по физ. Природе – механо-, термо-, хемо- и фоторецепторы. 3) Межнейрональные синапсы – контакты между нервными клетками. Главное свойство синапса – односторонняя проводимость. 1 – аксон пресинаптического нейрона
3 – синаптический пузырек (везикула) 4 – синаптическая щель 5 – дендрит постсинаптического нейрона 6 – рецептор для медиатора 7 – постсинаптическая мембрана 8 – пресинаптическая мембрана 9 - митохондрия
7) Характерные черты вегетативной нервной системы. Вегетативная нервная система связана с регуляцией бессознательных функций (деятельность внутренних органов). Центральные структуры вегетативной нервной системы расположены в головном и спинном мозге. В головном это, прежде всего, гипоталамические центры, обеспечивающие постоянство внутренней среды организма, а также стволовые вегетативные ядра. В спинном мозге нейроны вегетативной нервной системы располагаются на границе между базальной и крыловидной пластинами, образуя боковые рога серого вещества. Периферические части вегетативной НС состоят из ганглиев, представляющих собой скопления нервных клеток, лежащих вне пределов ЦНС, и волокон. Эфферентные волокна центральных структур вегетативной НС выходят из ЦНС в составе смешанных черепно-мозговых или по передним корешкам спинномозговых нервов. Затем покидают общий нервный ствол и переключаются в ганглиях. Афферентные волокна заходят в ЦНС вместе с чувствительными соматическими волокнами через задние корешки спинного мозга или в составе черепно-мозговых нервов. Ганглии, в зависимости от местоположения, делятся на: паравертебральные (лежащие в непосредственной близости от позвоночника), превертебральные (удаленные от позвоночника), экстрамуральные (лежащие поблизости от иннервируемого органа) и интрамуральные (расположенные непосредственно в стенке органа). Волокна, подходящие к ганглию (преганглионарные), покрыты миелином, волокна, покидающие ганглий (постганглионарные), немиелизированы и имеют серый цвет. Вся вегетативная НС состоит из: парасимпатического и симпатического отделов. Оба эти отдела иннервируют одни и те же органы, часто оказывая на них противоположное действие. Окончаниями парасимпатического отдела вегетативной НС выделяется медиатор ацетилхолин. Парасимпатический отдел вегетативной НС регулирует работу внутренних органов в условиях покоя. Его активация способствует снижению частоты и силы сердечных сокращений, снижению кровяного давления, увеличению как двигательной, так и секреторной активности пищеварительного тракта. Окончания симпатических волокон выделяют в качестве медиатора норадренилин и адреналин. Симпатический отдел вегетативной НС увеличивает свою активность при необходимости мобилизации ресурсов организма. Увеличивается частота и сила сердечных сокращений, сужается просвет кровеносных сосудов, повышается кровяное давление, тормозится двигательная и секреторная активность пищеварительной системы.
8) Общая характеристика спинного мозга. Спинной мозг представляет собой наиболее «древнюю» часть нервной системы. Это тяж цилиндрической формы длиной примерно 43 см, массой приблизительно 36 грамм, расположенный в позвоночном канале, который сверху переходит в головной мозг, а снизу, на уровне второго поясничного позвонка, заканчивается мозговым конусом, от которого отходит терминальная нить. Терминальная нить окружена корешками поясничных и крестцовых нервов, которые заходят в мешок, образованный твердыми мозговыми оболочками. Спинной мозг имеет два утолщения: шейное и пояснично-крестцовое. От этих утолщений берут начало нервы, идущие к конечностям.
2 – паутинная оболочка 3 – подпаутинное пространство 4 – белое вещество 4а – боковой канатик 4б – передний канатик 4в – задний канатик 5 – мягкая мозговая оболочка 6 – серое вещество 6а – передний рог 6б – задний рог 7 – передний (двигательный) корешок 8 – задний (чувствительный) корешок 9 – спинномозговой узел 10 – смешанный нерв (между 4б и 6а – передняя срединная щель. Выше – задняя срединная борозда. По бокам – латеральные (боковые) борозды) Спинной мозг делится на две симметричные половины. Корешки справа и слева объединяются в спинномозговой нерв. От каждого участка спинного мозга отходит пара спинномозговых нервов. Участок спинного мозга, соответствующий паре спинномозговых нервов. Называется сегмент (в спинном мозге 33 сегмента, 31 пара корешков). Начиная с 8 шейного сегмента порядок сегментов не соответствует порядку позвонков.
2. (Т) Грудные (12) с 1 по 12-й 3. (L) Поясничные с 1 по 5 4. (S) Крестцовые с 1 по 5 5. Копчиковый (копчиковый нерв)
Спинной мозг состоит из следующего вещества: серое вещество и белое вещество. В шейных и верхнегрудных сегментах спинного мозга находится ретикулярная (сетчатая) формация. Образует единую структуру, которая начинается в среднем мозге, проходит через мозговой мост, через продолговатый мозг и заканчивается в верхнегрудных сегментах спинного мозга. Задача – поддерживать тонус различных участков головного и спинного мозга. 9) Закономерности строения периферической нервной системы. Периферическая нервная система редставляет собой часть нервной системы, которая соединяет центральную нервную систему с органами чувств и с произвольными мышцами. В ней выделяют две разные группы нервов: черепномозговые и спинномозговые Черепномозговые нервы - это 12 пар нервов, отходящих от головного мозга и направляющихся к различным органам головы, за исключением одного, идущего к сердцу и в брюшную полость. Эти нервы выполняют чувствительные и (или) двигательные функции Спинномозговые нервы - это 31 пара нервов, отходящих от спинного мозга и управляющих остальной нервной периферической системой, а также частью вегетативной нервной системы. Эти смешанные нервы берут начало в сером веществе спинного мозга, которое находится во внутренней части мозга и окружено белым веществом. Закономерности строения переф.НС: 1) Нервы парные, расходящиеся симметрично от головного и спинного мозга. 2) Симметричность строения, начиная с 4 пары черепных нервов нервы отходят от головного и спинного мозга. 3) Нервы идут к органам по кратчайшему пути. Если в онтогенезе орган перемещается, то нерв удлиняется и следует за ним. Это относится и к мышцам. 4) Нервные стволы сопровождают артерии и лимфатические сосуды. Образуют сосудисто-нервные пучки, которые проходят на сгибательной поверхности конечностей. 10) Серое вещество спинного мозга. Серое вещество включает в себя тела нейронов, нейропиль (многочисленные отростки, обычно без миелина, либо с тонким его слоем, и синапсы) и глиоциты. Серое вещество на поперечном разрезе имеет форму бабочки, формирует передние и задние столбы, которые на поперечном разрезе называют рогами. Нейроны серого вещества бывают трех типов: 1. Корешковые нейроны (крупные нейроны, аксоны которых формируют передние корешки спинно-мозговых нервов) 2. Пучковые нейроны (аксоны формируют пучки белого вещества, соединяющего соседние сегменты) 3. внутренние нейроны – нейроны, обеспечивающие связь внутри серого вещества Нейроны серого вещества объединяются в ядра, в которых нейроны имеют единое строение, функции и происхождение. Выделяются следующие системы ядер: 1. 5 пар моторно-соматических ядер находятся в передних рогах серого вещества спинного мозга 2. В задних рогах серого вещества находятся ядра из мелких вставочных нейронов, к которым подходят аксоны псевдоуниполярных нейронов спинно-мозговых узлов. 3. В боковых рогах находятся центры симпатической нервной системы. Боковые рога начинаются от 8 шейного или 1 грудного сегментов и до 2 поясничного. 11) Белое вещество спинного мозга. Клеточный состав: состоит из отростков нейронов, в основном с толстым миелином, а также глиоцитом. Белое вещество бороздами делится на систему 3 канатиков – передние, боковые и задние. Совокупность отростков канатиков формирует 3 системы пучков (тракты или проводящие пути) (их объединяет строение, функции происхождение). Волокна в пучках тесно прилегают друг к другу и образуют обособленные структуры: 1. Короткие пучки ассоциативных волокон (связывают сегменты спинного мозга между собой). Серое вещество и ассоциативные волокна образуют собственный или сегментарный аппарат спинного мозга (наиболее древняя часть спинного мозга) – здесь протекают простые спинальные рефлексы. 2. Восходящие (они же афферентные или чувствительные пучки). Направляются к головному мозгу. 3. Нисходящие (эфферентные, двигательные) пучки. Идут от головного мозга к клеткам передних рогов спинного мозга. 2 и 3 формируют надсегментарный аппарат двухсторонних связей головного и спинного мозга (проекционные пути)
12) Восходящие проекционные пути. Проекционные нервные волокна (проводящие пути) подразделяются на восходящие и нисходящие. Восходящие связывают спинной мозг с головным, а также ядра мозгового ствола с базальными ядрами и корой большого мозга, нисходящие идут в обратном направлении. Восходящие проекционные пути афферентные, чувствительные. По ним к коре большого мозга поступают нервные импульсы, возникшие в результате воздействия на организм различных факторов внешней среды, включая импульсы, идущие от органов чувств, опорно-двигательного аппарата, внутренних органов и сосудов. В зависимости от этого восходящие проекционные пути делятся на три группы. 1.экстероцептивные пути несут импульсы от кожного покрова (болевые, температурные, осязание и давления), от органов чувств (зрение, слух, вкус, обоняние). Проводящий путь осязания и давления (передний спиноталамический путь) несет импульсы от кожи к клеткам коры постцентральной извилины. 2.проприоцептивные пути проводят импульсы от мышц, сухожилий, суставных капсул, связок, они несут информацию о положении тела, объеме движений. Проводящий путь проприоцептивной чувствительности коркового направления несет импульсы мышечно-суставного чувства к коре постцентральной извилины. 3.интероцептивные пути проводят импульсы от внутренних органов, сосудов, тканей организма. Их рецепторы воспринимают информацию о состоянии гемостаза.
13) Головной мозг, общая характеристика, оболочки и желудочки. Головной мозг расположен в полости черепа. В соответствии с развитием пяти мозговых пузырей головной мозг человека разделяют на пять отделов: продолговатый мозг, задний мозг, средний мозг, промежуточный мозг и конечный мозг. Продолговатый мозг, задний мозг и средний мозг имеют черты сходства в строении со спинным мозгом. От них также отходят нервы (черепные нервы), осуществляющие связь мозга с кожей, мышцами и внутренними органами. Поэтому эти отделы мозга объединяют под общим названием — стволовая часть мозга. Нередко к ней относят еще и промежуточный мозг. Конечный мозг, особенно его полушария, устроен совершенно иным образом. Основная его отличительная особенность связана с наличием коры мозга, которая представляет собой колоссальное скопление нервных клеток (около 109), расположенных в несколько слоев. Наибольшего развития она достигает у человека, головной мозг которого под влиянием труда и членораздельной речи приобретает новые черты строения, отличные от таковых у животных. Полушария головного мозга у человека являются тем материальным субстратом, с которым связана высшая нервная деятельность. Оболочки мозга • Мягкая (или сосудистая) оболочка непосредственно прилегает к мозгу и, повторяя его рельеф, заходит во все борозды. Она содержит кровеносные сосуды и образует сосудистые сплетения, которые расположены в желудочках мозга. Сосудистые сплетения продуцируют спинномозговую жидкость, которая, циркулируя в мозговых желудочках и в подпаутинном пространстве головного и спинного мозга, защищает их от механических влияний и выполняет роль лимфы. Сосудистые сплетения также обладают свойством задерживать и обезвреживать вредные вещества • Средняя (паутинная) оболочка, занимающая срединное положение. Паутинная оболочка в борозды не заходит, а, перекидываясь между извилинами мозга, образует особые подпаутинные пространства — цистерны, в которых циркулирует спинномозговая жидкость. Наиболее крупными из них являются: цистерна боковой ямки большого мозга, межножковая и мозжечково-мозговая цистерны. Подпаутинные пространства сообщаются между собой, с желудочками головного мозга и с подпаутинным пространством спинного мозга. Отделена от твердой мозговой оболочки капиллярным субдуральным пространством. • Твердая мозговая оболочка. Твердая оболочка дает в полость черепа особые выросты — отростки, расположенные между отдельными частями головного мозга и предохраняющие его вместе со спинномозговой жидкостью от сотрясения. Наиболее важные из этих отростков: серп большого мозга, проникающий в продольную борозду между полушариями, и намет мозжечка, отделяющий полушария головного мозга от мозжечка. Твердая оболочка имеет в своем составе два листка. Наружный листок прикрепляется к черепу изнутри и выстилает внутренний канал позвоночника (составляет их надкостницу). Внутренний листок сращен с наружным (образуя в местах сращения мозговые синусы - ложа для оттока венозной крови от мозга и головы). Вокруг мозговых сосудов существуют узкие пространства (периваскулярные). Субарахноидальное пространство Расширения субарахноидалного пространства, заполненные ликвором, получили название подпаутинных цистерн. Желудочки головного мозга • Парные боковые желудочки (первый и второй). Расположены в полушариях мозга. В каждом из желудочков различают передний рог (в области лобной доли), задний рог (в области затылочной доли), нижний рог (в области височной доли), тело желудочка (в области теменной доли) 14) Нисходящие проекционные пути. Нисходящие двигательные пути являются эфферентными. Они проводят импульсы от коры большого мозга и подкорковых центров к нижележащим отделам центральной нервной системы - к ядрам мозгового ствола. Эти пути подразделяются на две группы: пирамидальные и экспирамидальные. Главный двигательный, или пирамидальный путь представляет собой систему нервных волокон, по которым произвольные двигательные импульсы направляются к двигательным ядрам черепных нервов, а от них к скелетным мышцам. В зависимости от направления и расположения волокон пирамидальный путь делится на две части: корково-ядерный путь, идущий к ядрам черепных нервов, и корково-спинномозговой путь. В последнем выделяют латеральный и передний корково-спинномозговые (пирамидальные) пути, идущие к ядрам передних рогов спинного мозга. Экспирамидальные проводящие пути имеют множество связей со стволом мозга и с корой большого мозга, которая управляет экспирамидальной системой. В осуществлении координации движений человека при нарушении равновесия важную роль играет преддверно-спинномозговой путь, который связывает вестибулярные ядра с передними рогами спинного мозга. Кора большого мозга управляет функциями мозжечка, участвующего в координации движений, через мост по кортико-мосто-мозжечковому пути. Таким образом, проводящие пути головного мозга устанавливают связь между афферентными и эфферентными (эффекторными) центрами, замыкают сложные рефлекторные дуги в теле человека. Проводящие пути функционально объединяют организм в единое целое, обеспечивают согласованность его действий.
15) Конечный мозг, доли, извилины, борозды. Имеет 3 полюса: • лобный; • затылочный; • височный; Конечный мозг – самый большой отдел головного мозга. Состоит из 2-х полушарий, которые разделены продольной мозговой щелью. Объединены полушария мозолистым телом и спайками свода. Полушария сильно разрастаются, покрывая собой все остальные отделы головного мозга. Полушария имеют 3 поверхности: • верхняя латеральная; • медиальная; • нижняя. Крупные борозды делят полушария на доли: 1) Лобная доля (самая большая по площади) отделяется центральной бороздой от теменной доли. Параллельно центральной проходит предцентральная борозда, отделяя предцентральную извилину. Перпендикулярно центральной проходят верхняя и нижняя лобные борозды, отделяют верхнюю, среднюю и нижнюю лобные извилины. 2) Теменная доля: теменно-затылочной бороздой отделяется от затылочной доли. Параллельно центральной проходит постцентральная (заднецентральная) борозда, отделяя постцентральную извилину. Перпендикулярно проходит внтутретеменная борозда, отделяя верхнюю и нижнюю теменные доли. 3) Височная доля: латеральной (или сильвиевой) бороздой отделяется от лобной и теменной доли. Параллельно латеральной проходят верхняя и нижняя височные борозды, Дата добавления: 2014-12-11 | Просмотры: 461 | Нарушение авторских прав |
 – Сома (тело) нейрона
– Сома (тело) нейрона - обонятельная луковица
- обонятельная луковица 2 – микротрубочки
2 – микротрубочки 1 – твердая мозговая оболочка
1 – твердая мозговая оболочка