|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология
|
МЕСТНОЕ ОБЕЗБОЛИВАНИЕ.
Местное обезболивание - это обратимая утрата чувствительности тканей на ограниченных участках тела, вызванная действием различных химических, физических или механических факторов на образования периферической нервной системы.
Механизм действия. Местные анестетики предотвращают деполяризацию нервной мембраны, которая необходима для распространения нервного импульса. Уменьшение проницаемости нервной мембраны для катионов, так что поток ионов Na в клетку через нервную мембрану блокируется, а перемещение ионов К из клетки затрудняется. Местные анестетики также конкурируют с эффекторным веществом ацетилхолином, который является химическим медиатором при передаче нервных импульсов.
По месту приложения вещества, анестезию различают:
- Терминальную: а) смазыванием, б) охлаждением.
- Проводниковую.
- Стволовую.
- Инфильтрационную.
- Спинномозговую.
- Перидуральную.
- Внутрисосудистую.
- Внутрикостную.
Все местные анестетики вызывают вазодилятацию(расширение сосудов и резкое снижение АД, кроме кокаина), поэтому к местным анестетикам добавляют адреналин. Таким образом замедляется скорость всасывания из в кровеносное русло, что дает: 1. местный анестетик держится дольше в месте введения и удлиняется анальгезия; 2. уменьшается возможность распространения токсической дозы в кровеносное русло(общая доза адреналина не должна превышать 0,5 мл Ю 1:1000 раствора(0,5мг).
Показания:
- малая хирургия.
- больной должен быть в сознании во время операции.
- отсутствие анестезиолога, аппаратуры и квалифицированного послеоперационного ухода.
- диагностические и терапевтические процедуры.
- недавний прием больным пищи.
- высокая степень риска для общего обезболивания.
- ослабленные и истощенные пациенты.
Противопоказания:
- повышенная индивидуальная чувствительность больного к местным анестетикам.
- детский возраст (меньше 10 лет).
- оперативные вмешательства у больных с нервной психической возбудимостью.
- экстренные операции, связанные с острой кровопотерей, когда необходимо немедленное вмешательство.
- выраженные фиброзные изменения в тканях.
- инфекция вблизи места инъекции.
- оперативное вмешательство, требующие применения больших доз местного анестетика, что может вызвать токсическую реакцию.
СПОСОБЫ ПРОВЕДЕНИЯ МЕСТНОЙ АНЕСТЕЗИИ:
- Анестезия смазыванием или орошением слизистых оболочек(офтальмология, оториноларингология, урология, эндоскопия и т.д.) 3-5% р-р новокаина, 0, 25%-2% раствор дикаина, 1-2 кратное смазывание.
- Анестезия охлаждением путем распыления хлорэтила при ушибах мягких тканей, вскрытия гнойников. Струю хлорэтила направляют на нужный объект с расстояния 30-40 см, кожа охлаждается, чувствительность утрачивается.
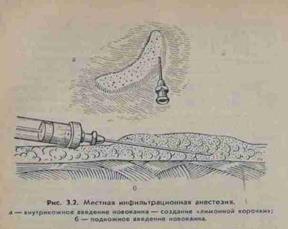
- Инфильтрационная анестезия- основана на послойном пропитывании мягких тканей по линии их рассечения и в окружности объекта операции.
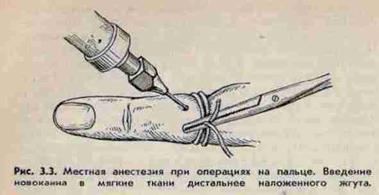
- Проводниковая или регионарная анестезия. Осуществляется путем воздействия анестетика на ствол чувствительного нерва, в результате блокируется проведение болевого импульса из операционного поля в головной мозг(шейная вагосимпатическая и паранефральная блокады, блокада седалищного нерва, плечевого сплетения, блокада межреберных нервов).
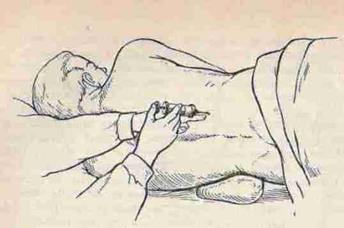
- Внутрикостная анестезия. Анестетик вводят внутрикостно в месте, где кортикальный слой кости наиболее тонкий. Выше места введения анестетика накладывают резиновый жгут до исчезновения на переферии пульса. Кость прокалывают иглой Бира или Кассирского с мандреном и вращательными движениями проводят ее в губчатый слой кости на глубину 1-1,5 см. После мандрен извлекают и вводят анестетик (показано при заболеваниях венозных сосудов, пиодермии).
- Перидуральная анестезия. Перидуральное пространство расположено между твердой мозговой оболочкой спинного мозга и внутренней поверхностью спинномозгового канала. Оно заполнено рыхлой соединительной тканью и сплетением венозных сосудов. Здесь проходят чувствительные и двигательные корешки спинномозговых нервов, которые необходимо заблокировать. Тонкой иглой анестезируют кожу и подкожную клетчатку. Затем берут шприц с толстой иглой, набирают в него изотонический раствор и по средней линии проводят через межпозвоночное пространство, посылая немного вперед раствора. Как только конец иглы проникнет в перидуральное пространство, раствор из шприца начнет вытекать без особых усилий. При отсоединении шприца от иглы истечение жидкости из иглы не происходит.
- Спинномозговая анестезия наступает после введения анестетика под паутинную оболочку спинного мозга. После обработки кожи анестетиком анестезируют кожу и подкожную клетчатку. Затем иглой Бира с мандреном прокалывают кожу и связку между остистыми отростками поясничных позвонков (L1-L2, L3-L4). Мандрен удаляют, иглу продвигают вперед, пока из нее не начнет выделяться прозрачная спинномозговая жидкость(ликвор). Вводят анестетик.
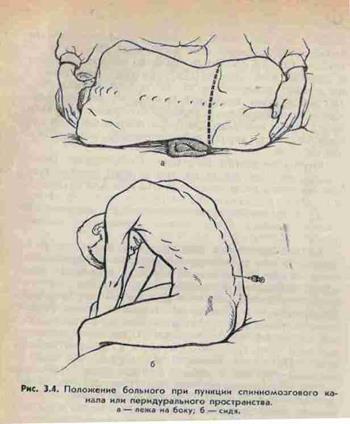
- Люмбальная пункция, с диагностической целью при черепно-мозговой травме, при инфекционных менингоэнцефалитах, травма спинного мозга.
АНЕСТЕТИКИ:
- Новокаин(прокаин) — белый кристалический порошок, обладающей незначительной токсичностью и местноанестезирующим действием. Применяется в виде 0,25-0,5% для инфильтрационной анестезии. 1%-2% для проводниковой и перидуральной анестезии, 5%- для спинномозговой анестезии, 100-200мл для поверхностной анестезии.
- Лидокаин(ксикаин)- обладает сильным и продолжительным действием, 2 раза токсичный; 4-10% для анестезии слизистых, 0,5%-2%- проводникой; 2% - в глазной практике.
- Тримекаин- белый кристалический порошок, растворяют и спирте. 3 раза сильнее, и 1,5 раза токсичнее. 0,25%-0,5%- для инфильтрационной анестезии, 1-2% проводниковой, 5%, 2-3 мл для спинномозговой анестезии; 1-2%, 20-25 мл — для перидуральной анестезии.
- Дикаин- белый кристалический порошок, по местноанестезирующему действию превосходит новокаин, обладает высокой токсичностью. 0,25-2%- в офтальмологии, 1%(3мл)- в оториноларингологии.
Все анестетики могут вызвать тяжелую аллергическую реакцию: при отравлении в 1стадии — бледность кожных покровов, слабость, головокружение, потливость, тошнота, снижение сосудистого тонуса.
Во 2 стадии- двигательное возбуждение, затемнение сознания, клонические и тонические судороги, снижение АД.
В 3 стадии- возбуждение сменяется угнетением ЦНС, потерей сознания, дыхание поверхностное, может наступить остановка дыхания- при параличе дыхательного центра.
При отравлении- парентерально барбитураты, в/в гипертонический раствор, раствор глюкозы, сердечные средства, при упадке дыхания- лобелин, цититон, коразол.
Дата добавления: 2015-11-28 | Просмотры: 462 | Нарушение авторских прав
|




