|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Функции желудкаДыхательная система
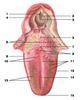
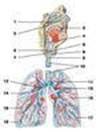
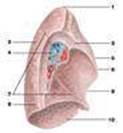
Органы дыхания обеспечивают газообмен, насыщая ткани организма человека кислородом и освобождая их от углекислого газа, а также принимают участие в обонянии, голосообразовании, водно-солевом и липидном обмене, вырабатывании некоторых гормонов. В дыхательном аппарате легкие выполняют газообменную функцию, а полость носа, носоглотка, гортань, трахея и бронхи — воздухопроводящую (рис. 194). Попадая в воздухоносные пути, воздух согревается, очищается и увлажняется. Кроме того, здесь же происходит восприятие температурных, механических и обонятельных раздражений. · Полость носа · Гортань · Трахея и бронхи · Легкие Полость носа (cavitas nasi) (рис. 194) — начальный отдел дыхательного аппарата. Она включает в себя наружный нос, который также является периферическим отделом обонятельного анализатора, и систему носовых ходов. Носовая полость снабжена входными отверстиями, которые называются ноздрями (nares), и разделяется на две практически симметричные половины перегородкой носа ( septum nasi), образованной неправильной прямоугольной формы вертикальной пластиной решетчатой кости и сошником. Подвижная часть перегородки состоит из хрящей носа. Передневерхняя стенка полости носа образована также хрящами носа и костями черепа. Нижняя стенка, представляющая собой твердое и мягкое нёбо, отделяет ее от полости рта. В заднем отделе полость носа снабжена носоглоточными отверстиями — хоанами (choanae) (рис. 157), которые открываются в носоглотку. Каждая половина полости носа делится на сообщающиеся друг с другом носовые ходы идущими от боковой стенки тремя изогнутыми костными пластинками, которые называются носовыми раковинами. В верхний носовой ход открываются задние пазухи воздухоносной решетчатой кости, у заднего конца верхней носовой раковины — пазуха клиновидной кости, в средний носовой ход — передние и средние пазухи решетчатой кости, лобная пазуха и верхнечелюстная, так называемая гайморова, пазуха. Слизистая оболочка полости носа плотно сращена с костными стенками и покрыта многорядным призматическим реснитчатым эпителием, в котором содержится большое количество кровяных сосудов, нервов и бокаловидных экзокриноцитов. Особые нервные обонятельные клетки содержатся в слизистой оболочке в области верхней носовой раковины, боковой стенке и прилежащих отделах носовой перегородки. Гортань
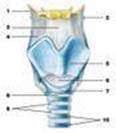
↓ Проходя через носоглоточные отверстия, воздух поступает в верхнюю часть дыхательной трубки, которая называется гортанью ( larynx ) (рис. 156, 194, 202) и располагается в передней части шеи, под подъязычной костью, на уровне IV—VII шейных позвонков. Гортань спереди частично прикрывается подподъязычными мышцами, с боков и частично спереди к ней прилегает щитовидная железа, а сзади — гортанная часть глотки. Гортань соединяется с подъязычной костью посредством щитоподъязычной перепонки ( membrana thyrohyoidea) (рис. 196, 197, 200) и смещается вместе с перепонкой при сокращении над- и подподъязычных мышц. Все хрящи соединяются друг с другом при помощи суставов и связок гортани. Пространство между хрящами заполнено соединительными мембранами. При движении в суставах изменяется натяжение голосовых связок. Основу трахеи и главных бронхов составляют дугообразные трахейные хрящи (cartilagines tracheales) (рис. 195, 196, 197, 198, 201), свободные концы которых соединяются пучками гладких мышечных клеток и соединительно-тканной пластинкой, образующей перепончатую заднюю часть стенки трахеи и бронхов — перепончатую стенку (paries membranaceus) (рис. 197, 199). Трахея состоит из 16—20 хрящей, главный левый бронх (bronchus principalis sinister) (рис. 194, 201, 204) — из 9—12 хрящей, а главный правый бронх (bronchus principalis dexter) (рис. 194, 201, 203) — из 6—8. Между собой хрящи соединяются кольцевыми связками трахеи (ligg. anularia trachealia) (рис. 196, 198, 201). Внутренняя поверхность трахеи и бронхов выстлана слизистой оболочкой ( tunica mucosa), которая рыхло соединяется с хрящами при помощи подслизистой основы (tela submucosa). Слизистая оболочка трахеи лишена складок и покрыта многорядным призматическим реснитчатым эпителием. В ней содержатся трахейные железы (glandulae tracheales), а в слизистой оболочке бронхов — бронхиальные железы (glandulae bronchiales), располагающиеся преимущественно в подслизистой основе.
Легкие
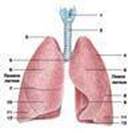
↓ Легкие (pulmones) (рис. 201) представляют собой парный орган, занимающий практически всю полость грудной клетки и являющийся главным органом дыхательной системы. Их размер и форма непостоянны и способны меняться в зависимости от фазы дыхания. Каждое легкое имеет форму усеченного конуса, закругленная верхушка (apex pulmonis) (рис. 202, 203, 204) которого направлена к надключичной ямке и через верхнее отверстие грудной клетки вдается в область шеи до уровня шейки I ребра, а слегка вогнутое основание (basis pulmonis) (рис. 202) обращено к куполу диафрагмы. Наружная выпуклая поверхность легких прилегает к ребрам, с внутренней стороны в них входят главные бронхи, легочная артерия, легочные вены и нервы, которые образуют корень легких (radix pulmonis). Правое легкое более широкое и короткое. В нижнепереднем крае левого легкого располагается углубление, к которому прилегает сердце. Оно называется сердечной вырезкой левого легкого (incisura cardiaca pulmonis sinistri) (рис. 202, 204). Кроме того, здесь содержится много лимфатических узлов. На вогнутой поверхности легких располагается углубление, которое называется воротами легких (hilus pulmonum). В этом месте в легкие входят легочная и бронхиальные артерии, бронхи и нервы и выходят легочные и бронхиальные вены, а также лимфатические сосуды. Легкие состоят из долей легких (lobi pulmones). Глубокими бороздами, каждая из которых называется косой щелью (fissura obliqua) (рис. 202, 203, 204), правое легкое делится на три доли. Среди них различают верхнюю долю (lobus superior) (рис. 194, 202, 203, 204), среднюю долю (lobus medius) (рис. 194,202, 203) и нижнюю долю (lobus inferior) (рис. 194, 202, 204), а левое — на две: верхнюю и нижнюю. Верхняя междолевая борозда правого легкого называется горизонтальной щелью (fissura horizontalis) (рис. 202). Легкие делятся на реберную поверхность (facies costalis) (рис. 202, 203, 204), диафрагмальную поверхность (facies diaphragmatica) (рис. 202, 203, 204) и медиальную поверхность (facies medialis), в которой выделяют позвоночную часть (pars vertebralis) (рис. 203), средостенную, или медиастинальную, часть (pars mediastinalis) (рис. 203, 204) и сердечное вдавливание (impressio cardica) (рис. 203, 204). Своеобразную скелетную основу органа составляют главные бронхи, которые вплетаются в легкие, образуя бронхиальное дерево (arbor bronchialis), при этом правый бронх образует три ветви, а левый — две. Ветви, в свою очередь, делятся на бронхи 3—5-го порядка, так называемые субсегментарные, или средние, бронхи, а те — на мелкие бронхи, хрящевые кольца в стенках которых уменьшаются и превращаются в небольшие бляшки. Самые маленькие из них (1—2 мм в диаметре) называются бронхиолами (bronchioli) (рис. 205), они совсем не содержат желез и хрящей, разветвляются на 12—18 пограничных, или концевых, бронхиол (bronchioli terminales ), а те — на дыхательные, или респираторные, бронхиолы (bronchioli respiratorii) (рис. 205). Ветви бронхов поставляют воздух долям легких, в которые вплетаются, осуществляя тем самым газообмен между тканями и кровью. Дыхательные бронхиолы поставляют воздух небольшим участкам легкого, которые называются ацинусами (acini) и представляют собой основную структурно-функциональную единицу респираторного отдела. В пределах ацинуса дыхательные бронхиолы ветвятся, расширяются и образуют альвеолярные ходы (ductuli alveolares) (рис. 205), каждый из которых заканчивается двумя альвеолярными мешочками. На стенках альвеолярных ходов и мешочков располагаются пузырьки, или альвеолы, легких (alveoli pulmonis) (рис. 205). У взрослого человека их количество достигает 400 млн. В одном ацинусе содержится примерно 15—20 альвеол. Стенки альвеол выстилает однослойный плоский эпителий, под которым в соединительно-тканных перегородках находятся кровеносные капилляры, представляющие собой аэрогематический барьер (между кровью и воздухом), но не препятствующие газообмену и выделению паров. Легкие также подразделяются на бронхолегочные сегменты (segmenta bronchopulmonalia): правое — на 11, а левое — на 10 (рис. 206А-Г, 206Д-Ж). Это участки легочной доли, которые вентилируются только одним бронхом 3-го порядка и кровоснабжаются одной артерией. Вены обычно бывают общие для двух соседних сегментов. Сегменты отделяются друг от друга соединительно-тканными перегородками и имеют форму неправильных конусов или пирамид. Вершина сегментов обращена к воротам, а основание — к наружной поверхности легких. Снаружи каждое легкое окружено плеврой ( pleura ) (рис. 205), или плевральным мешком, представляющей собой тонкую, блестящую, гладкую, увлажненную серозную оболочку ( tunica serosa). Выделяют пристеночную, или париетальную, плевру (pleura parietalis), выстилающую внутреннюю поверхность стенок грудной клетки, и легочную (pleura pulmonalis), плотно сращенную с тканью легкого, которая также называется висцеральной. Между этими плеврами образуется щель, называемая полостью плевры (cavum pleurae) и заполненная плевральной жидкостью ( liquor pleurae), которая облегчает дыхательные движения легких. Между плевральными мешками образуется пространство, которое спереди ограничивается грудиной и реберными хрящами, сзади — позвоночным столбом, а снизу — сухожильной частью диафрагмы. Это пространство называется средостением (mediastinum) и условно делится на переднее и заднее средостение. В переднем располагаются сердце с околосердечной сумкой, крупные сосуды сердца, диафрагмальные сосуды и нервы, а также вилочковая железа. В заднем залегают трахея, грудная часть аорты, пищевод, грудной лимфатический проток, непарная и полунепарная вены, симпатические нервные стволы и блуждающие нервы. 12) Желу́док (лат. ventriculus, греч. gaster) — полый мышечный орган, часть пищеварительного тракта, лежит между пищеводом идвенадцатиперстной кишкой. Объём пустого желудка составляет около 500 мл. После принятия пищи он обычно растягивается до одного литра, но может увеличиться и до четырёх. Размеры желудка варьируются в зависимости от типа телосложения и степени наполнения. Умеренно наполненный желудок имеет длину 24-26 см, наибольшее расстояние между большой и малой кривизной не превышает 10-12 см, а передняя и задняя поверхности отделены друг от друга примерно на 8-9 см. У пустого желудка длина 18-20 см, а расстояние между большой и малой кривизной 7-8 см, задняя и передняя стенки соприкасаются. Функции желудка 1) накопление пищевой массы, ее механическая обработка и продвижение в кишечник; 2) химическая обработка пищевой массы с помощью желудочного сока (1-1,5 л/сут), содержащего ферменты (пепсин, химозин, липазу) и соляную кислоту; 3) секреция противоанемического фактора Касла (в середине XX века было замечено, что после резекции желудка возникает анемия), способствующего всасыванию из пищи витамина В12; 4) всасывание ряда веществ (воды, соли, сахара и др.); 5) экскреторная (усиливается при почечной недостаточности); 6) защитная (бактерицидная) - за счет соляной кислоты; 7) эндокринная - выработка ряда гормонов и БАВ (гастрина, мотилина, соматостатина, гистамина, серотонина, вещества Р и др.). Возрастные особенности желудка Желудок новорожденного имеет веретенообразную форму. Кардиальная часть, дно и пилорический отдел слабо выражены, привратник широкий. К концу первого года жизни желудок удлиняется, а в период от 7 до 11 лет приобретает форму как у взрослого человека. Формирование кардиальной части завершается только к началу периода второго детства (8 лет). Объем желудка у новорожденного составляет около 50 см3. В конце первого года жизни объем желудка увеличивается до 250—300 см3. В 2 года объем желудка равен 490—500 см3, в 3 года — 580—680 см3, к 4 годам — до 750 см3. К концу периода второго детства (12 лет) объем увеличивается до 1300—1500 см3. У детей, находящихся на искусственном вскармливании, желудок растянут, особенно в области передней стенки. Значительнал часть желудка новорожденного (кардия, дно, часть тела) находится в левом подреберье и прикрыта левой долей печени. Большая кривизна прилежит к поперечной ободочной кишке. С уменьшением левой доли печени желудок приближается к передней брюшной стенке и смещается в надчревную область. Входное отверстие желудка у новорожденного находится на уровне VIII—IX, а отверстие привратника — на уровне XI—XII грудных позвонков. По мере роста и развития ребенка желудок опускается. В 7 лет при вертикальном положении тела входное отверстие желудка проецируется между XI—XII грудными позвонками, а выходное — между XII грудным и I поясничным позвонками. В старческом возрасте желудок еще больше опускается. Слизистая оболочка желудка у новорожденного относительно толстая, складки высокие. Количество желудочных ямок около 200 тыс. К трем годам жизни количество таких ямок достигает 720 тыс., к двум годам — 1 300 тыс., к 15 годам — 4 млн. Количество желудочных желез у новорожденного около 500 тыс. Их количество у детей быстро увеличивается. У двухмесячного ребенка количество желез достигает 1,8 млн., у двухлетних детей — 8 млн., у шестилетних — 10 млн., у взрослого человека — около 35 млн-. Мышечная оболочка желудка новорожденного развита слабо. Максимальной толщины мышечная оболочка достигает к 15—20 годам. Кише́чник (лат. intestinum) — орган пищеварения и выделения у человека и многоклеточных животных. Находится в брюшной полости. Общая длина кишечника человека составляет около 4 м в состоянии тонического напряжения (при жизни), и около 6-8 м в атоническом состоянии (после смерти). Анатомически в кишечнике выделяют следующие сегменты: · тонкая кишка (лат. intestinum tenue); · толстая кишка (лат. intestinum crassum). Тонкая кишка[править | править исходный текст] Основная статья: тонкая кишка Тонкая кишка — это отдел пищеварительной системы человека, расположенный между желудком и толстой кишкой. В тонкой кишке в основном и происходит процесспищеварения. Тонкая кишка называется тонкой за то, что ее стенки менее толсты и прочны, чем стенки толстой кишки, а также за то, что диаметр ее внутреннего просвета, или полости, также меньше диаметра просвета толстой кишки. В тонкой кишке выделяют следующие подотделы: · двенадцатиперстная кишка (лат. duodenum); · тощая кишка (лат. jejunum); · подвздошная кишка (лат. ileum). Толстая кишка[править | править исходный текст] Основная статья: толстая кишка Толстая кишка(intestinum crassum) это нижняя, оконечная часть пищеварительного тракта у человека, а именно нижняя часть кишечника, в которой происходит в основном всасывание воды и формирование из пищевой кашицы (химуса) оформленного кала. Стенки толстой кишки толще стенок тонкой за счёт большей толщины мышечного и соединительнотканного слоев. Диаметр её внутреннего просвета, или полости, также больше диаметра внутреннего просвета тонкой кишки. Длина всей толстой кишки колеблется от 1,5 до 2 м.. Ширина слепой достигает 7 см, постепенно уменьшается до 4 см у нисходящей ободочной кишки. Слизистая оболочка толстой кишки лишена ворсинок, но в ней много образованных слизистой оболочкой и подслизистой основой складок полулунной формы, которые располагаются между гаустрами, и значительно большее число крипт, чем в слизистой оболочке тонкой кишки, они крупнее (длина каждой крипты достигает 0,4-0,7 мм), шире. В толстой кишке выделяют следующие подотделы: · слепая кишка (лат. caecum) с червеобразным отростком (лат. appendix vermiformis); · ободочная кишка (лат. colon) с ее подотделами: восходящая ободочная кишка (лат. colon ascendens), поперечноободочная кишка (лат. colon transversum),нисходящая ободочная кишка (лат. colon descendens, сигмовидная кишка (лат. colon sigmoideum) · прямая кишка, (лат. rectum), с широкой частью — ампулой прямой кишки (лат. ampulla recti), и оконечной сужающейся частью — заднепроходным каналом(лат. canalis analis), которая заканчивается анусом (лат. anus). Функции[править | править исходный текст] В кишечнике происходит окончательное всасывание упрощенных питательных веществ в кровь. Непереваренные и лишние вещества формируют каловые массы и выходят из организма вместе с кишечными газами. В кишечнике содержится большое количество бактерий, поддерживающих процессы пищеварения, поэтому нарушение микрофлоры (дисбактериоз) влечет за собой последствия разной тяжести. Возрастные особенности толстой кишки Толстая кишка новорожденного короткая, ее длина около 65 см, отсутствуют гаустры ободочной кишки и сальниковые отростки. Первыми появляются гаустры — на 6-м месяце, а затем сальниковые отростки — на 2-м году жизни ребенка. К концу грудного возраста толстая кишка удлиняется до 83 см, а к 10 годам достигает 118 см. Ленты ободочной кишки, гаустры и сальниковые отростки окончательно формируются к 6—7 годам. Слепая кишка новорожденного короткая (1,5 см), располагается выше крыла подвздошной кости. В правую подвздошную ямку кишка опускается к середине подросткового возраста (14 лет), по мере роста восходящей ободочной кишки. Типичный для взрослого человека вид слепая кишка принимает к 7—10 годам. Илеоцекальное отверстие у новорожденных зияет. У детей старше года оно становится щелевидным. Илеоцекальный клапан имеет вид небольших складок. Восходящая ободочная кишка короткая, у новорожденного она прикрыта печенью. К 4 месяцам печень прилежит только к верхней ее части. У подростков и юношей восходящая ободочная кишка приобретает строение, характерное для взрослого человека. Максимальное ее развитие отмечается в 40—50 лет. Поперечная ободочная кишка новорожденного имеет короткую брыжейку (до 2 см). Спереди кишка покрыта печенью. К 1,5—2 годам ширина брыжейки увеличивается до 5,0—8,5 см, что способствует увеличению подвижности кишки. У детей 1-го года жизни длина поперечной ободочной кишки составляет 26—28 см. К 10 годам ее длина возрастает до 35 см. Наибольшую длину поперечная ободочная кишка имеег у старых людей. Нисходящая ободочная кишка у новорожденных имеет длину около 5 см. К году ее длина удваивается, в 5 лет составляет 15 см, в 10 лет — 16 см. Наибольшей длины кишка достигает к старческому возрасту. Ситовидная ободочная кишка новорожденного (длина около 20 см) находится высоко в брюшной полости, имеет длинную брыжейку. Широкая ее петля лежит в правой половине брюшной полости, соприкасается иногда со слепой кишкой. К 5 годам петли сигмовидной кишки располагаются над входом в малый таз. К 10 годам длина кишки увеличивается до 38 см, а петли ее спускаются в полость малого таза. В 40 лет просвет сигмовидной кишки наиболее широк. После 60—70 лет кишка становится атрофичной вследствие истончения ее стенок. Прямая кишка у новорожденного цилиндрической формы, не имеет ампулы и изгибов, складки не выражены, длина ее равна 5—6 см. В период первого детства завершается формирование ампулы, а после 8 лет — изгибов. Заднепроходные столбы и пазухи у детей хорошо развиты. Быстрый рост прямой кишки наблюдается после 8 лет. К концу подросткового возраста прямая кишка имеет длину 15—18 см, а диаметр ее равен 3,2—5,4 см. 13) Из глубокой горизонтальной борозды, отделяющей мост от пирамид продолговатого мозга, выходят корешки отводящих нервов (VI пара), ядра которых лежат в дорсальном отделе моста. В латеральной части этой борозды видны корешки лицевого (VII пара) и преддверно-улиткового (VIII пара) нервов. Продолжение моста в латеральном направлении образует среднюю ножку моста. На вентральной поверхности моста имеется широкая, но неглубокая базилярная борозда, от нее с боков идут два продольных волокна, внутри которых проходят волокна пирамидных путей. Дорсальная поверхность моста прикрыта мозжечком и ее не видно снаружи. От дорсальной поверхности продолговатого мозга она отделяется мозговыми полосками и вместе с ней участвует в образовании ромбовидной ямки, или дна IV желудочка. Из переднебоковых отделов моста выходят пучки тройничного нерва, ядра которого лежат в дорсальной части моста и продолговатого мозга (V пара).
Дата добавления: 2015-12-15 | Просмотры: 468 | Нарушение авторских прав |