|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
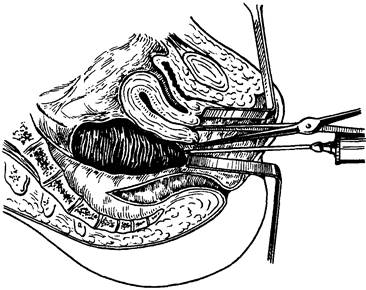
ТРУБНАЯ БЕРЕМЕННОСТЬК л и н и ч е с к а я к а р т и н а и д и а г н о с т и к а. Чаще всего врачу приходится сталкиваться с нарушенной трубной беременностью, имеющей разнообразные клинические проявления. Беременность, нарушенная по типу разрыва трубы, обычно не представляет диагностических трудностей. Она распознается на основании следующих данных. Острое начало на фоне общего благополучия, которому у некоторых женщин (не у всех!) предшествует задержка очередных месячных от одного дня до нескольких недель. Внезапно появляются резкие боли в нижних отделах живота справа или слева, иррадиирующие в задний проход, в под- и надключичную области, плечо или лопатку, в подреберье. Боли сопровождаются тошнотой или рвотой, головокружением и потерей сознания, иногда жидким стулом. Общее состояние больной прогрессивно ухудшается, вплоть до развития тяжелого геморрагического шока. У одних больных на это уходит несколько часов, у других — 20—30 мин в зависимости от скорости кровотечения. Объективное обследование женщины обычно дает все основания для подтверждения диагноза внутреннего кровотечения. Больная чаще заторможена, реже проявляет признаки беспокойства. Кожные покровы и видимые слизистые оболочки бледные, конечности холодные, дыхание частое поверхностное, отмечается тахикардия, пульс слабого наполнения, артериальное давление понижено, язык влажный, не обложен, живот может быть несколько вздутым, напряжение мышц передней брюшной стенки отсутствует. При пальпации отмечается болезненность в нижних отделах живота, особенно на стороне поражения. Здесь же выявляются симптомы раздражения брюшины. При перкуссии, как правило, обнаруживают притупление звука в отлогих местах живота. При осмотре с помощью зеркал можно обнаружить разную степень цианоза или бледность слизистой оболочки влагалища и влагалищной части шейки матки (экзоцервикса). Кровянистые выделения из шеечного канала отсутствуют, так как их появление, связанное с отслойкой децидуальной оболочки, обычно обнаруживается позже, уже в послеоперационном периоде. При бережном бимануальном исследовании выявляется уплощение или выпячивание заднего и одного из боковых сводов. Матка легко смещается, как бы плавает в свободной жидкости. ЧАСТЬ 2. ПАТОЛОГИЧЕСКОЕ АКУШЕРСТВО В некоторых случаях, если у врача остаются сомнения в правильности диагноза, а состояние больной остается относительно удовлетворительным, можно прибегнуть к пункции прямокишечно-маточного углубления через задний свод влагалища (рис. 68). Внутренний разрыв плодовместилища, или трубный аборт, представляет значительные диагностические трудности. Данный вариант прерывания беременности характеризуется медленным течением, продолжается от нескольких дней до нескольких недель. Периодически возобновляющаяся частичная отслойка плодного яйца от плодовместилища сопровождается небольшим (20— 30 мл) или умеренным (100—200 мл) кровотечением в просвет трубы и в брюшную полость, не оказывающим заметного влияния на общее состояние больной. Однако в любой момент кровотечение может стать значительным или обильным, что, конечно, проясняет клиническую картину, но существенно ухудшает состояние пациентки. Прерывание беременности, начавшееся по типу внутреннего разрыва плодовместилища, всегда таит в себе угрозу перехода в наружный разрыв, сопровождающийся усилением кровотечения. Значительно облегчает диагностику тщательно собранный анамнез. В прошлом у больных могут отмечаться воспалительные процессы внутренних половых органов, аборты, бесплодие, аппендэктомия, использование противозачаточных средств и индукторов овуляции, внематочная беременность.
Основные симптомы беременности, прерывающейся по типу внутреннего разрыва плодовместилища, представлены следующей триадой: задержка менструации, боль в животе, кровянистые выделения из влагалища. К сожалению, эта триада не является патогномоничной для трубного аборта. Эти симптомы встречаются при многих других гинекологических и экстрагенитальных заболеваниях, что значительно осложняет диагностику.
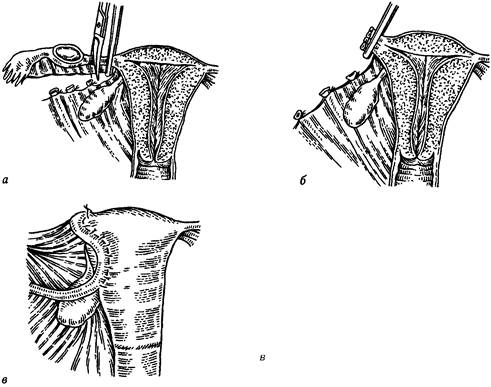
Раздел 1. Патология беременности Ведущим симптомом трубного аборта является боль. Она встречается практически у всех больных. Причины возникновения боли, а следовательно, и ее характер многообразны. Боль может появляться вследствие кровоизлияния в просвет трубы. Кровь может изливаться в брюшную полость и скапливаться в прямокишечно-маточном углублении или по боковому каналу соответствующей стороны распространяться в верхние отделы брюшной полости, раздражая определенные участки брюшины. Кровотечение может временно останавливаться, затем возобновляться с непредсказуемой силой и частотой. Различное происхождение кровотечения клинически соответствует многообразному характеру болей: приступообразные, схваткообразные с иррадиацией в прямую кишку, плечо, лопатку, ключицу, подреберье. Приступ болей может сопровождаться слабостью, головокружением, потемнением в глазах, появлением холодного пота, тошнотой, реже рвотой, иногда жидким стулом. В случае продолжающегося внутрибрюшного кровотечения интенсивность болей нарастает, ухудшается общее состояние больной, и врач обнаруживает симптомы заболевания, сходные с картиной разрыва трубы. Однако чаще приступы болей полностью прекращаются. Женщина вновь ощущает себя вполне здоровой, или у нее остается чувство тяжести внизу живота, ощущение инородного тела, давящего на задний проход. Второе место по частоте занимают жалобы на кровянистые выделения из половых путей (80%), которые появляются через несколько часов после приступа болей. Они обусловлены отделением децидуальной оболочки, спровоцированным падением уровня половых гормонов. Их отличает упорный характер. Количество теряемой крови незначительное, чаще скудное, цвет темный, может быть почти черным или коричневым. В редких случаях вместе с кровью отходят обрывки децидуальной ткани. Третьим симптомом является задержка менструации (65%). Данный симптом не является определяющим, так как кровянистые выделения в связи с прерыванием беременности могут начаться до, в срок или на следующий день ожидаемой менструации и замаскировать ее отсутствие. Более того, прерывание беременности может произойти в ранние сроки, еще до возможного наступления очередной менструации. Данные объективного обследования во многом зависят от времени его проведения. Если осмотр больной осуществляется во время или сразу же вслед за приступом болей, клиническая картина будет более выраженной. В момент приступа у больной отмечается бледность кожных покровов и слизистых оболочек, умеренная тахикардия на фоне нормального или несколько сниженного артериального давления. Живот мягкий, не вздут, болезненный при пальпации в нижних отделах на стороне пораженной маточной трубы. Там же определяются более или менее выраженные симптомы раздражения брюшины на фоне отсутствия напряжения мышц брюшной стенки. Притупление перкуторного тона выявляется нечасто. Если после приступа прошло некоторое время, то больная может чувствовать себя вполне здоровой, иметь обычный цвет кожных покровов и слизистых оболочек. При осмотре влагалища и шейки матки с помощью зеркал можно обнаружить разрыхление и цианоз слизистой оболочки, характерные кровянистые выделения из канала шейки матки. При бимануальном исследовании пальпируют закрытый наружный зев, увеличенную соответственно (или меньше) предполагаемому сроку беременности матку. При очень раннем прерывании беременности матка может быть не увеличена. Нарушение трубной беременности ЧАСТЬ 2. ПАТОЛОГИЧЕСКОЕ АКУШЕРСТВО приводит.к одностороннему увеличению придатков. Форма пальпируемого образования разнообразна: колбасовидная или ретортообразная с четкими контурами за счет формирования гематосальпингса, неопределенная форма без четких контуров при образовании перитубарной гематомы. Если организуется заматочная гематома, то придатковое образование пальпируется в едином конгломерате с маткой. Пальпация образования всегда болезненна, а подвижность довольно ограниченна. Влагалищные своды могут оставаться высокими. При увеличении кровопотери наступает уплощение бокового или заднего свода. Смещение матки к лобку при наличии даже небольшого количества крови в прямокишечно-маточном пространстве вызывает резкую боль. У значительного числа больных присутствует не весь симптомокомплекс, а имеющиеся симптомы нередко лишены типичных признаков. В таком случае трубный аборт маскируется под другие гинекологические и экстрагенитальные заболевания: начавшийся маточный выкидыш ранних сроков, апоплексия яичника, острое воспаление придатков, пельпиоперитонит, нарушение питания субсерозных узлов миомы матки, перекрут ножки опухоли яичника, аппендицит. Дифференциальный диагноз основывается на особенности клинического течения перечисленных заболеваний и использовании дополнительных методов исследования. Клиническая картина начавшегося маточного выкидыша складывается из жалоб на схваткообразные или тянущие боли внизу живота, яркие кровянистые выделения из влагалища после задержки менструации; признаки внутреннего кровотечения отсутствуют; наружный зев шейки матки приоткрыт; величина матки соответствует сроку предполагаемой беременности (задержка менструации). Степень анемизации адекватна наружному кровотечению. Клиническая картина апоплексии яичника и трубного аборта имеет много общих черт, поэтому дифференциальная диагностика их довольно сложна. Отсутствие задержки менструации и других субъективных и объективных признаков беременности склоняет чашу весов в пользу апоплексии яичника, но это весьма относительно. Ведущим симптомом острого воспаления придатков матки, как и нарушенной внематочной беременности, является боль, но характеристика боли неодинакова. При воспалительном процессе болевой симптом нарастает постепенно, сопровождается повышением температуры тела, отсутствуют признаки внутреннего кровотечения. При влагалищном исследовании определяют матку нормальных размеров, придатки чаще увеличены с обеих сторон, своды высокие. Нарушением питания субсерозной миомы матки обусловлен болевой симптом, возникающий довольно остро, но без признаков внутреннего кровотечения. Дифференцировать миому матки приходится от заматочной гематомы при нарушенной трубной беременности. Заматочная гематома вместе с трубой и маткой может представлять единый конгломерат, имеющий некоторое сходство с миомой матки. Однако у миомы границы более четкие, и подвижность ее обычно сохранена. Для перекрута ножки опухоли яичника характерно острое начало: боль в правой или левой подвздошной областях, тошнота, рвота. Признаки внутреннего кровотечения отсутствуют. Могут проявляться симптомы раздражения брюшины. Данные внутреннего исследования довольно специфичны: нормальные размеры матки, круглое, эластической консистенции, болезненное образование в области придатков, высокие влагалищные своды, выделения из влагалища обычного вида. При аппендиците боли появляются в эпигастральной области, затем спускаются в правую подвздошную, сопровождаются рвотой, повышением температу- Раздел 1. Патология беременности ры тела. Симптомы внутреннего кровотечения отсутствуют. Кровотечения из влагалища нет. Отмечаются болезненность, напряжение мышц брюшной стенки, симптомы раздражения брюшины в правой подвздошной области. При внутреннем исследовании матка и придатки без изменений. Весьма характерная картина белой крови: лейкоцитоз, нейтрофилез со сдвигом формулы влево. Для уточнения диагноза трубной беременности, нарушенной по типу внутреннего разрыва плодовместилища, существуют многочисленные дополнительные методы исследования. Наиболее информативными и современными являются следующие: 1) определение в сыворотке крови или в моче хориального гонадотропина человека (ХГЧ) или его (3-субъединицы; 2) ультразвуковое сканирование; 3) лапароскопия. Определение Х Г Ч помогает установить лишь факт существования беременности без уточнения ее локализации, поэтому может быть использовано для проведения дифференциального диагноза с воспалительным процессом в придатках, апоплексией яичника, эндометриозом придатков и тому подобными. Ультразвуковое исследование является широко распространенным неинва-зивным методом, в сочетании с определением ХГЧ может обеспечить высокую диагностическую точность. Основными признаками трубного аборта, выявленными с помощью УЗИ, являются отсутствие плодного яйца в полости матки, увеличение придатков, наличие жидкости в прямокишечно-маточном углублении. Пульсация сердца эмбриона при эктопической беременности регистрируется нечасто. Наиболее информативным методом является лапароскопия. Не потерял своего значения такой хорошо известный гинекологам метод, каким является пункция маточно-прямокишечного углубления брюшной полости, проводимая через задний свод влагалища. Получение жидкой темной крови с мелкими сгустками подтверждает наличие трубной беременности. Во многих случаях для дифференциальной диагностики целесообразно провести гистологическое исследование соскоба эндометрия. Отсутствие ворсин хориона при наличии децидуальных превращений слизистой оболочки или других более тонких изменений эндометрия (структуры обратного развития слизистой оболочки после нарушенной беременности, клубки спиральных сосудов, трансформация маточного эпителия в виде феномена Ариас-Стеллы и «светлых желез» Овербека) свидетельствуют чаще всего о наличии эктопической беременности. Прогрессирующая трубная беременность диагностируется довольно редко. Причина этого — отсутствие убедительной клинической симптоматики. Однако использование современных методов исследования дает возможность распознать эктопическую беременность до ее прерывания. Ранняя диагностика способствует своевременному адекватному лечению, сохраняющему не только здоровье, но и репродуктивную функцию женщины. Прогрессирующая трубная беременность существует короткий промежуток времени (4—6 нед., редко больше этого срока). Явных симптомов, характерных только для прогрессирующей эктопической беременности, практически нет. При задержке или необычной для больной менструации могут появиться признаки, свойственные физиологической или осложненной маточной беременности: извращение вкуса, тошнота, слюнотечение, рвота, нагрубание молочных желез, иногда незначительные боли внизу живота, не имеющие определенного характера. Общее состояние больной вполне удовлетворительное. Специальное исследование в ранние сроки прогрессирующей трубной беременности обычно не позволяет выявить ЧАСТЬ 2. ПАТОЛОГИЧЕСКОЕ АКУШЕРСТВО данные, подтверждающие диагноз. Цианоз и разрыхление слизистой оболочки влагалища и шейки матки выражены незначительно. За счет гиперплазии и гипертрофии мышечного слоя и превращения слизистой оболочки в децидуальную размеры матки, как правило, соответствуют сроку задержки менструации. Увеличение матки, однако, не сопровождается изменением ее формы, которая остается грушевидной, несколько уплощенной в переднезаднем направлении. Слабо выражено размягчение перешейка. В некоторых случаях удается пальпировать увеличенную трубу и через боковые своды обнаружить пульсацию сосудов. Значительно проще заподозрить прогрессирующую трубную беременность, если длительность ее существования превышает 8 нед. Именно с этого времени обнаруживается отставание размеров матки от предполагаемого срока беременности. Увеличивается возможность выявления утолщенной маточной трубы. Определение содержания ХГЧ, УЗИ и лапароскопия подтверждают этот диагноз. Л е ч е н и е. В настоящее время существует единая точка зрения на терапию трубной беременности: как только диагноз установлен, больную оперируют. Характер операции регламентируется многими факторами: локализацией плодного яйца, выраженностью патологических изменений в пораженной и противоположной трубе, степенью кровопотери, общим состоянием, возрастом и желанием больной иметь беременность в будущем. Если прерывание беременности сопровождается обильным кровотечением, при оказании экстренной помощи на первое место выступает фактор времени. Анестезиолог в сжатые сроки проводит реанимационные мероприятия, направленные на выведение больной из шока, добиваясь относительной стабилизации ее состояния, и приступает к анестезиологическому пособию. К этому времени гинеколог должен быть готов к хирургическому вмешательству. Операцией выбора в подобной ситуации является удаление плодовместилища, т. е. маточной трубы (рис. 69). Оперативное вмешательство производят в 3 этапа: 1) чревосечение, остановка кровотечения; 2) реанимационные мероприятия; 3) продолжение операции. Вскрытие брюшной полости можно осуществлять любым доступом, которым лучше владеет хирург. Накладывают кровоостанавливающие зажимы на маточный конец трубы и ее брыжейку. На этом операция временно прекращается до сигнала анестезиолога о возможности продолжения. В этот момент оперирующий врач может помочь анестезиологу в проведении реанимационных мероприятий, снабдив его кровью, взятой из брюшной полости. Инфузия аутокрови помогает быстрее вывести больную из шока, не требует предварительного определения группы крови и резус-принадлежности, проведений проб на совместимость. Продолжать операцию можно только с разрешения анестезиолога. Отсекают трубу. Зажимы на маточном конце трубы и ее брыжейке заменяют кетгутовыми или синтетическими лигатурами. Перитонизацию обычно осуществляют с использованием круглой маточной связки. Затем под продолжающимся полноценном наркозом тщательно удаляют остатки жидкой крови и сгустков. Брюшная стенка послойно зашивается наглухо. При отсутствии массивного кровотечения показаниями для сальпингэктомии служат значительные патологические изменения маточной трубы, а также возраст женщины (35 лет и старше), не желающей сохранять репродуктивную функцию. В остальных случаях нужно стремиться проводить консервативную органо-сберегающую операцию с учетом следующих условий: удовлетворительное состояние больной в момент оперативного вмешательства с компенсированной Раздел 1. Патология беременности
кровопотерей; здоровье больной, не препятствующее в будущем донашиванию беременности и родам; минимальные изменения маточной трубы (идеальное условие — прогрессирующая беременность); желание женщины сохранить репродуктивную функцию; высокая квалификация хирурга. Консервативные операции выполняются с применением микрохирургической техники. Самыми распространенными из них являются сальпинготомия и сегментарная резекция истмического отдела трубы с наложением анастомоза конец в конец. При малых сроках прогрессирующей беременности с диаметром маточной трубы, не превышающим 4 см, или при нарушенной беременности с небольшим повреждением трубы и умеренной кровопотерей можно проводить щадящие операции в условиях лапароскопии. Самый распространенный вариант вмешательства в этих условиях — сальпинготомия и сальпингэктомия. Дата добавления: 2015-12-15 | Просмотры: 682 | Нарушение авторских прав |