 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Вместо заключения
Как хирурги, мы консерваторы. Нам трудно изменить многолетние навыки и привычки, основанные на знаниях, опыте наших предшественников и на своем собственном. Однако как только мы убеждаемся в преимуществах новых технологий - они быстро воспринимаются и занимают достойное место в хирургической практике. Литература 1. Weigel Т. et al., Ann. Thorac. Surg., 2001.- 71: p. 967-70. 2. Boppart S., Juergen M., Herrmann Ph. et J.Fujimoto. Med. Imaging, 3- Loehe E, Kobinger S., Hatz R. et al. Ann.Thorac.Surg., 2001.-72: p. 225-9. 4. Landreneau R., De Giacomo Т., Mack M. et al. Eur.J.Cadio- 5. Takeo S.et al. Ann. Thorac. Surg., 2002.- 74: p. 263-5. 6. Dressier С In "Thoracic Surgery", Ed. Pearson et al. Churchill 7. Rolle A, Eulerich E. Acta Chirur. Hungarica, 1999.- 38: p. 115-7. 8. Davydov M., Akchurin R., Gerasimov S. et al. Eur J Cardiothorac Surg, 9- Дыдыкин С.С., Николаев А.В. Анналы хир 2001.- 4: с. 67-73. 10. Гудовский Л.М., Миланов Н.О., Паршин ВД, Трофимов Е.И. Груд 11. Перадзе Т.Я., Перадзе И.Т., Гогинашвили 3.3. Анналы хир., 1998.- 12. Hung Chi Chen, Santamaria E., Hern-hsin Chen et al. Ann. Thorac.
П.Г. Брюсов
овременные огнестрельные проникающие ранения груди (ОПРГ) остаются наиболее тяжелым видом боевой травмы, характеризующимся высокой летальностью и развитием серьезных осложнений. В годы Великой Отечественной войны ОПРГ у 31% раненых явились причиной смерти на поле боя (ВЛ. Бялик, 1949). В современных военных конфликтах положение не улучшается: в войне во Вьетнаме в армии США на поле боя при ОПРГ остались убитыми 37% раненых, в армии СССР в войне в Афганистане -31%, в Чечне - 33,6%. Достаточно высокая летальность при ОПРГ отмечается также и в госпиталях на этапах медицинской эвакуации. При этом тяжесть состояния раненых обусловлена прежде всего повреждением жизненно важных органов и необратимыми нарушениями их функций. Не менее удручающие показатели при проникающей травме груди и в мирное время. Так, по данным, представленным в монографии под редакцией Е.А. Вагнера (1994), 60,3% пострадавших погибают от тяжелых травм груди непосредственно на месте происшествия, в 22,4% - во время транспортировки. Однако в отличие от военного времени в мирное время пострадавшие доставляются в больницу в течение первого часа после травмы, в связи с чем в стациона- ры поступают пациенты с тяжелыми ранениями органов грудной клетки, в том числе те, кто «убит, но не успел умереть». В современных войнах частота боевых повреждений груди оставляет 8-12%. При этом в связи с мно-гомасштабностью ведения боевых действий, высокой плотностью боевого соприкосновения войск и быстрым развитием новых видов оружия наблюдается существенное изменение характера боевых повреждений груди, которые все чаще отличаются большой тяжестью и обширностью поражений. Высокая кинетическая энергия современных пуль и осколочных элементов, усиление кавитационного и ударно-волнового повреждающих механизмов привели к увеличению зоны первичного некроза в раневом канале, а также к развитию нарушений в органах и тканях на значительном расстоянии за его пределами. В каждой новой войне идет совершенствование методов диагностики и лечения торакальных ранений, меняются подходы и тактические решения, определяемые новыми, современными концепциями развития военно-полевой хирургии. Еще накануне Великой Отечественной войны Н.Н. Бурденко и СИ. Спасокукоцкий высказывались за активизацию хирургической помощи раненным в грудь, однако тактика при ОПРГ во время войны оставалась торакальная хирургия относительно консервативной и широкая торако-томия была применена только в 2,5% случаев. За последние 30-40 лет хирургическая тактика при ОПРГ претерпела существенные изменения: высокая активность хирургов в 60-е годы, когда торако-томия рассматривалась как основной метод лечения и частота ее доходила до 60 - 80%, в 80-е годы сменилась более консервативным, выжидательным подходом, позволившим снизить частоту торако-томий до 10-15% (Колесов А.П., Бисенков А.Н., 1986). Приобретая опыт, хирурги все реже, лишь по строгим показаниям, прибегали к торакотомии, а торакоцентез и дренирование плевральной полости стало основным малоинвазивным вмешательством, часто достаточным для устранения возникших патологических состояний. И тем не менее определить грань активности при оказании неотложной хирургической помощи при ОПРГ бывает далеко не просто. Огнестрельные ранения классифицируются: • по этиологии — на пулевые, осколочные и мин- • по характеру раневого канала — на слепые, • по отношению к полостям - на проникающие и • по отношению к внутренним, органам -- с по • к костям - с переломами или без переломов ко Кроме того, по количеству и локализации повреждений они делятся на изолированные, множественные и сочетапные. Огнестрельные ранения груди характеризуются наличием открытых ран, значительными повреждениями костного каркаса, разрушением внутренних органов, обширным бактериальным загрязнением и высокой летальностью, которая обусловлена шоком, массивной кровопотерей, тяжелой дыхательной недостаточностью. Проникающие ранения относятся к тяжелым, непосредственно угрожающим жизни раненого. Чаще всего (до 80% случаев) повреждаются легкие, в 10— 15% - перикард, сердце и крупные сосуды, в 5% - трахея, пищевод, диафрагма. Наиболее опасными повреждениями внутренних органов груди является контузия легких, ушиб сердца, ранения аорты и верхней полой вены, трахеи и главных бронхов, пищевода, диафрагмы. Изолированные ранения легкого считаются менее опасными для жизни. Впрочем, все проникающие ранения груди относятся к группе тяжелых, непосредственно угрожающих жизни пострадавшего. Обязательным признаком проникающего ранения является повреждение плевры. По степени опасности ранения на грудной клетке выделяют три проекционные зоны: • стернально-парастернальную, при ранении ко • ключичную зону, распространяющуюся от па- • латеральную зону, расположенную кнаружи от передней подмышечной линии и являющуюся сравнительно безопасной при ранении, так как при этом отмечается только ранение легких. При проникающем ранении груди развиваются следующие специфические осложнения. 1. Пневмоторакс, который бывает открытым и Открытый пневмоторакс характеризуется зиянием раны, свободным поступлением воздуха в плевральную полость, коллабированием легкого, выделением через дыхательные пути пенистой крови. Физиологическая вентиляция легкого на стороне поражения отсутствует, возникает парадоксальное дыхание, характеризующееся уменьшением объема легкого во время вдоха и увеличением его при выдохе. Из-за расстройства газообмена состояние пострадавшего быстро ухудшается и в течение короткого промежутка времени может наступить остановка сердца. Клапанный пневмоторакс возникает при наличии небольшой раны на грудной стенке, которая закрывается во время выдоха и открывается при вдохе, происходит присасывание воздуха в плевральную полость с образованием напряженного пневмоторакса, вызывающее смещение органов средостения и сдавление здорового легкого. При наружном клапанном пневмотораксе воздух поступает через рану грудной стенки, при внутреннем -через рану бронха. Этот вид пневмоторакса встречается редко - в 1-2% случаев, но отличается значительной тяжестью функциональных сдвигов. 2. Гемоторакс - скопление крови при внутри- Нередко диагностируется гемопневмоторакс, когда одновременно с внутриплевральным кровотечением отмечается накопление воздуха в плевральной полости. 3. Эмфизема подкожная или медиастиналь- Нарастание эмфиземы является характерным признаком клапанного пневмоторакса. Подкожная эмфизема, в противоположность медиастиналь-ной, особой опасности не представляет, так как при своевременном устранении причины ее развития она быстро регрессирует, хотя полное рассасывание воздуха происходит в течение 7-10 дней. 4. Нарушение бронхиальной проходимос торакальная хирургия
5. Контузии легких. Они обычно четко локализованы в каком-либо сегменте или доле легкого, хорошо просматриваются на первоначальном рентгеновском снимке грудной клетки и регрессируют в течение первых 3-5 сут, что отличает их от «шокового легкого» или «синдрома расстройства дыхания взрослого человека». При ушибе, ранении могут возникать гематомы легких, приобретающие иногда большие размеры, но все равно не требующие обычно хирургического вмешательства. Серьезной проблемой являются и переломы костного скелета грудной клетки. Наиболее часто, в 45-50% случаев повреждаются ребра, в 37% - ключица, в 6% - лопатка, в 5% - позвоночник, в 2% -грудина. Переломы костного каркаса груди значительно затрудняют вентиляцию из-за боли, вызываемой постоянным травмированием межреберных нервов и мышц острыми концами разрушенных ребер. Определенную опасность представляет и перелом ключрщы, который может привести к повреждению подключичной вены. При множественных и двусторонних (сегментарных) переломах ребер создается реберный клапан и появляются признаки нестабильности грудной клетки. Наиболее опасно парадоксальное дыхание, характеризующееся западанием части грудной клетки при вдохе и выпячиванием ее при выдохе, что неизменно ведет к развитию дыхательной недостаточности. Если же у пострадавшего с переломом ребер (особенно IX-XI) начинает прогрессивно снижаться систолическое артериальное давление, что нельзя объяснить гемопневмотораксом, следует предположить наличие кровотечения в брюшную полость. Клиническая картина проникающих ранений груди зависит от характера разрушений внутри-грудных органов, массивности гемоторакса и пневмоторакса. Большое значение хирурги-практики отводят планомерному клиническому обследованию раненого, включающему осмотр, пальпацию, перкуссию, аускультацию, изучение характера и локализации раны, которого в некоторых случаях бывает достаточно для определения особенностей повреждения и принятия неотложных лечебных мер. Сопоставление входного и выходного отверстий при сквозных ранениях позволяет предположить ранение тех или иных органов грудной полости и средостения, а проецирование раны в стернально-парастернальную, ключичную или латеральную зоны - предположить объем возможных повреждений. Необходимо быстро оценить состояние сознания, дыхания и пульса, величину артериального давления, наличие боли при дыхании, локальной болезненности по ходу ребер, подкожной эмфиземы, тупости или тимпанита над легкими. Последующие диагностические мероприятия предусматривают выполнение полипозиционной многоосевой рентгенографии груд- ной клетки, являющейся фундаментальным исследованием при ОПРГ. На рентгенограмме оценивается состояние легкого, средостения, сердца, диафрагмы, наличие жидкости или воздуха в плевральной полости. Лабораторные методы диагностики позволяют точнее интерпретировать полученные при объективном обследовании данные, выбрать рациональную лечебную тактику. Изучение общего анализа крови, определение содержания гемоглобина и ге-матокритного числа дает возможность объективно оценить степень анемии, величину кровопотери и выявить признаки продолжающегося кровотечения. Определенное значение в оценке тяжести состояния раненых и правильности выбора реаниматологического пособия имеют показатели газов крови и кислотно-основного состояния. В экстренных ситуациях для выявления продолжающегося кровотечения рекомендуется выполнение плевральной пункции с постановкой пробы Руви-луа-Tpeiyapa; одновременно расчетным методом с использованием номограмм по индексу шока или показателю гематокрита определяется величина кровопотери. В состоянии средней тяжести доставляются 30% раненых, в тяжелом — 50%, в крайне тяжелом и терминальном - 10-12%. т.е. большинство раненых поступают с тяжелыми нарушениями. Ведущими этиопатогеиетическими факторами развившихся функциональных расстройств являются: кровопотеря, острая дыхательная недостаточность, болевая афферентация из области ранения и нарушение функций жизненно важных органов. Кровопотеря тяжелой степени диагностируется у 30/6 раненых, крайне тяжелой - у 5-10%. Острая дыхательная недостаточность является причиной перевода на управляемое дыхание до 10% раненых. Абсолютному большинству раненых с ОПРГ для восстановления проходимости дыхательных путей показано проведение санационной бронхоскопии, которая позволяет выявлять и устранять обструкцию трахеобронхиального дерева, разрешать ателектазы сегментов и долей легких, проводить лаваж бронхиального дерева растворами антисептиков. Практически все проникающие ранения груди сопровождаются развитием гемо- и(или) пневмоторакса, что подтверждается данными о боевой травме груди в двух войнах - в Афганистане и Чечне (таблица). Только в редких случаях указанные патологические расстройства не отмечаются. Это наблюдается в основном при мелких слепых проникающих осколочных ранениях груди у раненых с облитерацией плевральной полости вследст-
Афганистан, Северный 1979-1989 1994-1996
1. Клинические 2. АД, пульс 3. Hb, Ht 4. Дыхание,С>2 5. ИВД 6. ЭКГ 7. R-графия
Передняя
торакотомия слева
набухание яремных вен (тампонада перикарда?) Перикардио-центез Положительный
При медицинской сортировке обычно выделяются 3 группы. 1-я группа - тяжелораненые, нуждающиеся в неотложной хирургической помощи по жизненным показаниям в связи с продолжающимся внутриплевральным кровотечением, напряженным или открытым пневмотораксом, тампонадой сердца. 2-я группа - раненые в состоянии травматического шока, с острой дыхательной недостаточностью или тяжелой кровопотерей, но без признаков продолжающегося кровотечения. Их направляют в реанимационное отделение, где проводят комплексное лечение шока, осуществляют пункции и дренирование плевральной полости и затем принимают решение о хирургической тактике. 3-я группа - раненые, не нуждающиеся в неотложной хирургической помощи. Их направляют в хирургическое отделение, где проводят обследование и лечение, в том числе хирургические вмешательства в порядке очередности с учетом тяжести и характера поражения. При поступлении раненых по аналогии с Hilgenberg A.D. (1978), Feleciano D.V. и Mattox K.L. (1981), Mattox K.L и соавт. (1996) мы использовали два алгоритма: один - для определения показаний к начальной интенсивной терапии и реанимации, второй - для выбора лечебной тактики. Следует отметить, что противошоковые мероприятия, включающие восстановление адекватного дыхания, ин-фузии коллоидных и кристаллоидных растворов, введение кардиотропных и обезболивающих средств у раненых должны начинаться на этапе оказания первой врачебной помощи и продолжаться в ходе эвакуации раненых в госпиталь или больницу. В представленном алгоритме (рисунок) диагностики и начальных лечебных мер доминирующее значение придается торакостомии - дренирова- нию плевральной полости с подключением введенного дренажа к аспирационным отсосам длительного пользования ОП-01 или ОП-02. В этой мало-инвазивной процедуре нуждаются до 85% раненых. В полевых условиях используют одноразовые портативные троакары со стилетом фирмы «Медполи-мер», в стационаре осуществляют торакоцентез, с помощью пальца убеждаются в наличии свободной плевральной полости, после чего в нее с помощью корнцанга вводят дренажную трубку шириной 15 мм. Дренаж устанавливается в шестом межреберье по средней подмышечной линии. Своевременное адекватное дренирование плевральной полости позволяет устранить сдавление и патологическое смещение органов средостения вследствие скопления крови и воздуха в плевральной полости и тем самым предотвратить связанные с ним острые дыхательные и сердечно-сосудистые расстройства. Строгое следование методике дренирования плевральном полости с учетом характера ранения и четко установленных при этом показаний позволяет избегать осложнений, связанных с ятрогенными повреждениями внутренних органов в процессе выполнения процедуры. На этой же схеме представлено и хирургическое вмешательство - торакотомия, которая в данной ситуации (тампонада перикарда, остановка сердца) рассматривается как реанимационное пособие и относится к числу неотложных торакотомий. Мы выделяем торакотомий неотложные, ранние (срочные), отсроченные и поздние. Каждый вид торакотомий имеет четкие показания. Для неотложных и срочных (ранних) торакотомий мы выделяем следующие показания: • тампонада сердца, ранение сердца; • острое ухудшение вплоть до остановки сердца торакальная хирургия • • повреждение магистральных сосудов средосте • ранение трахеи или крупных бронхов; • ранение пищевода; • эмболия пули в сердце или в легочной артерии; • большой дефект в грудной клетке. Эти показания должны подтверждаться с помощью рентгенологического, ультразвукового и эндоскопического исследований. Отсроченные торакотомии (на 3-7-е сутки) выполняются при следующих показаниях: • свернувшийся гемоторакс с признаками нагно • усиленный сброс воздуха по дренажам и дли После эвакуации раненого в госпитали тыла страны возможно выполнение поздних (реконст-руктивно-восстановительных) торакотомии, показаниями к которым служат: • не удаленный свернувшийся гемоторакс; • крупные (более 1 см) инородные тела в легком, • травматическая аневризма грудного отдела • стеноз бронха; • констриктивный постравматический перикар • повреждение клапанов сердца; • незаживающий бронхоплевральный свищ; • трахеоэзофагеальный свищ; • диафрагмальная грыжа; • гангренозный абсцесс легкого; • хроническая посттравматическая эмпиема пле Из других оперативных вмешательствах при ОПРГ до 30% приходится на хирургическую обработку ран, также завершаемую дренированием плевральной полости полихлорвиниловыми трубками. При этом, в случае обнаружения в ране размозженных нежизнеспособных тканей, инородных тел и межмышечных гематом по ходу раневого канала экономно иссекаются некротизированные ткани, рассекаются фасции, удаляются инородные тела, останавливается кровотечение. Раневой канал обрабатывается раствором антисептиков. Окружающую подкожную клетчатку и мышцы инфильтрируют 0,5% раствором новокаина с антибиотиками, а также выполняют новокаиновую блокаду межреберных нервов. При открытом пневмотораксе после хирургической обработки раны дренируют плевральную полость и герметично закрывают дефект грудной стенки (это является одним из обязательных условий полного расправления легкого на стороне операции). Большие дефекты грудной стенки закрывают сшиванием отмобилизованных краев жизнеспособных мышц и грудной фасции, а также, при невозможности их сближения или чрезмерном натяжении тканей, перемещают в рану хорошо кро-воснабжаемые лоскуты большой грудной или широчайшей мышцы спины. Глубокие раневые каналы дренируются резиновыми выпускниками или расщепленными силиконовыми трубками и рыхло заполняются марлевыми турундами с водорастворимой мазью (левосин, левомеколь, диоксидин), что обеспечивает хороший отток раневого отделяемого и уменьшает опасность нагноения раны. При обширном разрушении мягких тканей через дополнительные разрезы кожи дренируют также межмышечные пространства. После очищения таких ран через 2-3 сут накладывают первичные отсроченные швы. Остальные раны груди после обработки раствором антисептика ушивают до кожи с наложением повязки с водорастворимой мазью. Диагностическая ценность основного метода исследования - рентгенологического - значительно снижается при тяжелых ранениях, когда невозможно выполнение полипозиционной рентгенографии. Стремление избежать ошибок, боязнь упустить оптимальные сроки для вмешательства побуждают хирурга расширять показания к торакотомии, хотя операция наносит дополнительную травму пострадавшему. Поэтому число необоснованных торакотомии при травмах груди мирного времени колеблется от 10 до 56% (Вагнер ЕА, 1981). Известно, что более чем в 45% случаев при торакотомии не выявляется серьезных повреждений, еще в 35-40% выполняется лишь ушивание ран легкого и атипичная резекция легкого, в 8-10% - лобэкто-мии и пневмонэктомии и только в 5% всех торакотомии - вмешательства по поводу жизнеугрожаю-щих ранений сердца, перикарда, крупных сосудов средостения, а также трахеи, крупных бронхов и пищевода. Закрытое дренирование плевральной полости позволяет избежать осложнений, связанных с то-ракотомией, однако не дает возможности произвести остановку внутриплеврального кровотечения, тщательную санацию плевральной полости, полноценную хирургическую обработку ран грудной стенки и легкого. Поэтому промедление и упование на ожидаемый эффект от закрытого дренирования плевральной полости в ряде случаев может стать фатальным для раненого, привести к осложнениям вследствие нарушения оттока из плевральной полости и неадекватного расправления легкого. Чаще всего в таких ситуациях диагностируется свернувшийся гемоторакс, отграниченный пневмоторакс и бронхиолярные свищи, которые приводят к развитию гнойных плевральных осложнений. Перспектива в дальнейшем совершенствовании диагностики и лечения ОПРГ заключается в применении новой технологии — оперативной видеоторакоскопии. Оперативная видеоторакоскопия (ОВТС) включает комплекс диагностических и оперативных манипуляций, выполняемых в грудной полости с использованием современной видеотелевизионной техники и эндоскопических хирургических инструментов. Наибольшее распространение имеют аппараты и инструменты фирмы «Auto Suture (Tyco)», «Karl Storz», «Эндомедиум». ОВТС стала часто применяться с начала 90-х годов прошлого столетия, а в передовых госпиталях при лечении раненых - с 1996 г. (Брюсов П.Г. и со-авт., 1998). За короткий промежуток времени этот метод стал достоянием крупных больниц и выступает сегодня методом выбора при многих травмах и ранениях груди мирного времени. торакальная хирургия Все видеоторакоскопические операции выполняются под эпдотрахеальным наркозом с раздельной интубацией бронхов двухпросветной трубкой, что позволяет выключать из вентиляции легкое на стороне операции. При этом происходит коллапс легкого, не требующий, как правило, дополнительного нагнетания воздуха в плевральную полость под давлением, и создаются благоприятные условия для визуализации и работы в грудной полости. Достоинство метода заключается в возможности выполнить детальный осмотр грудной полости. Он осуществляется в строгой последовательности: вначале осматривают перикард и область переднего средостения, затем сосуды корня легкого, верхнюю полую вену с притоками и подключичные сосуды; далее легкое отводят кпереди и осматривают область заднего средостеЕшя и позвоночно-ребер-ного перехода, задние отделы гемиторакса, затем, отводя нижнюю долю легкого кверху, все отделы купола диафрагмы, особенно внимательно - задний и передний реберно-диафрагмальные синусы. Последним обследуют легкое, а при отсутствии явных признаков его повреждения делают тщательную ревизию вначале передних, затем задних его сегментов. При этом с помощью атравматического зажима и диссектора осторожно разводят края легкого па границе долей, чтобы осмотреть область междолевой щели и исключить повреждение междолевой вены. Ревизия раневого канала в легком, а также в области ран грудной стенки и в свободной плевральной полости позволяет отчетливо локализовать первичные ранящие снаряды (металлические осколки, фрагменты пуль), а также другие инородные тела (мелкие костные обломки, крупные частицы почвы, обрывки одежды и т.д.), вызвавшие повреждения легкого вторично под действием большой ударной силы ранящих снарядов. Но главная задача видеоторакоскопии на этапе диагностики заключается прежде всего в достоверном подтверждении или исключении ранения жизнетшо важных органов - сердца, трахеи, крупных бронхов, пищевода, а также крупных сосудов средостения, корня легкого и подключичной области. Повреждение указанных структур считаем абсолютным показанием к конверсии видеоторакоскопии в торакотомию, которая должна быть выполнена незамедлительно. Используемая строгая последовательность осмотра грудной полости и средостения позволяет в первую очередь определить или отвергнуть эти показания, затратив всего лишь - 2 мин времени, необходимого также для эвакуации жидкой крови из плевральной полости с целью ее реинфузии. И в том и в другом случае видеоторакоскопия позволяла избежать ошибок, связанных как с переоценкой тяжести ранения, когда выполнялась напрасная торакотомия, так и с объективными трудностями диагностики, когда повреждения жизненно важных органов выявлялись несвоевременно, а необходимая операция задерживалась. С помощью оперативной видеоторакоскопии при огнестрельных проникающих ранениях груди выполняются следующие вмешательства: • остановка кровотечения из сосудов грудной стенки в ране и на протяжении с использованием электрокоагуляции и клипирования;
• ушивание ран легкого с наложением герметич • краевая и клиновидная резекция легкого с по • удаление свернувшегося гемоторакса в ранние • торакоскопическая хирургическая обработка • удаление ранящих снарядов (пули, металличес • превентивная санация плевральной полости и Т.е. ОВТС позволяет оказать раненным в грудь специализированную хирургическую помощь в полном объеме, а само вмешательство, несмотря на экстренность, предстает одномоментным и окончательным. У раненых, оперируемых с помощью видеоторакоскопии, не отмечается гнойных осложнений. Невыраженный болевой синдром в послеоперационном периоде, ранние сроки удаления дренажей, определяемые быстрым и полным расправлением легкого и восстановлением стойкого аэростаза после ОВТС, способствуют ранней активизации и сокращению сроков лечения и реабилитации пострадавших. Применение новой технологии при лечении раненых позволило прийти к выводу, что оперативная видеоторакоскопия является малотравматичным и эффективным методом диагностики и лечения ОПРГ, по своим задачам и возможностям не уступающая торакотомии. Выполнение ее в большинстве случаев позволяет отказаться от торакотомии, что особенно важно у раненых с тяжелыми торакоабдоминальными и другими сочетанными ранениями груди. Изменение хирургической тактики, быстрая доставка раненых в многопрофильный госпиталь или больницу, своевременное выполнение специализированных хирургических вмешательств привело к улучшению результатов лечения со снижением количества гнойных осложнений до 14,7%, а летальности - до 8% (П.Г. Брюсов, Н.Ю. Уразовский, 2001). Заключение В настоящее время стандартным неотложным хирургическим пособием на самых ранних этапах лечения раненых является торакоцентез и дренирование плевральной полости. С накоплением опыта лечения раненных в грудь частота широких торакотомии уменьшается и составляет не более 10-15%. Перспективным направлением в совершенствовании диагностики и лечения ОПРГ является оперативная видеоторакоскопия с использованием современной аппаратуры и инструментария. При некардиальной травме груди она является альтернативой широкой торакотомии и при ее повсеместном внедрении отмечается изменение концепции хирургического лечения раненых с ОПРГ, что сопровождается снижением частоты торакотомии до 3-6% и улучшением исходов лечения. торакальная хирургия Литература 1. Брюсов П.Г, Курицын А.Н., Уразовский Н.Ю., Таривердиев МЛ. 2. Брюсов П.Г., Уразовский Н.Ю. Оказание неотложной хирургиче 3. Бялик ВЛ. Причины смерти на поле боя по данным патологоа- Отечественной войне 1941-1945 гг., В 35 т.- М: Медгиз, 1949-Т.35.- 4 с. 4. Вагнер ЕА Хирургия повреждений груди.- М.: Медицина, 1981. 5. Вагнер Е.А. (ред.) Лечение пораженных в грудь на госпитальном 6. Колесов А.П., Бисенков Л.Н. Хирургическое лечение огнестрель 7. Mattox K.L., Wall M.J., Pickard L.R. Thoracic Trauma: General
М. Ф. Черкасов
спользование видеоэндохирургической техники в лечении заболеваний пищевода началось несколько позже, чем операции на других органах, что обусловлено анатомическими особенностями расположения пищевода и тесной взаимосвязью с жизненно важными органами в заднем отделе средостения и верхнем этаже брюшной полости. Дата добавления: 2015-12-15 | Просмотры: 565 | Нарушение авторских прав |
 Огнестрельные проникающие ранения груди
Огнестрельные проникающие ранения груди
 ем, интенсивность которого обычно незначительна. Однако при переломах ребер из-за болей ограничиваются дыхательные движения и кашлевой рефлекс. В результате в просвете бронхов скапливаются кровь и мокрота, что приводит к обтурации бронха и ателектазу сегмента, доли или даже всего легкого.
ем, интенсивность которого обычно незначительна. Однако при переломах ребер из-за болей ограничиваются дыхательные движения и кашлевой рефлекс. В результате в просвете бронхов скапливаются кровь и мокрота, что приводит к обтурации бронха и ателектазу сегмента, доли или даже всего легкого. Характер патологических расстройств (%) при болевой травме груди
Характер патологических расстройств (%) при болевой травме груди Характер нарушений
Характер нарушений
 торакальная хирургия
торакальная хирургия Алгоритм диагностики и начальной интенсивной терапии при огнестрельном проникающем ранении груди.
Алгоритм диагностики и начальной интенсивной терапии при огнестрельном проникающем ранении груди.



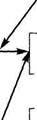 Ранение груди
Ранение груди Пневмоторакс гемоторакс
Пневмоторакс гемоторакс











 вие перенесенного плеврита, пневмонии.
вие перенесенного плеврита, пневмонии. продолжающееся или возобновившееся внут-
продолжающееся или возобновившееся внут- Видеоэндоскопическая хирургия пищевода
Видеоэндоскопическая хирургия пищевода

