|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 141. Экстрапирамидная система: строение, функции, симптомы поражения, методика обследования больных с синдромом паркинсонизма.
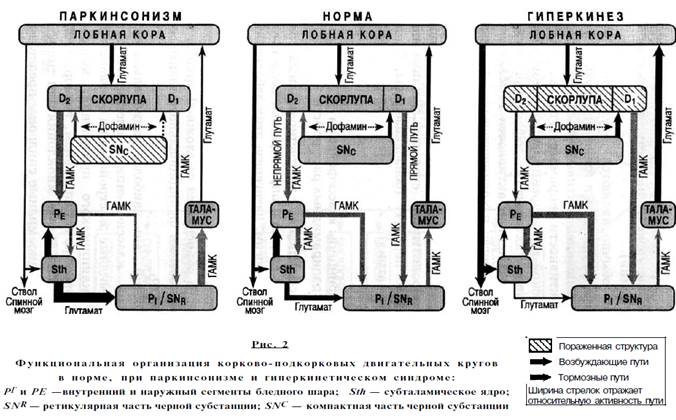
Ответ: Экстрапирамидная система — совокупность структур (образований) головного мозга, участвующих в управлении движениями, поддержании мышечного тонуса и позы, минуя кортикоспинальную (пирамидную) систему. Структура расположена в больших полушариях и стволе головного мозга. Экстрапирамидная система состоит из следующих структур головного мозга: · базальные ганглии · красное ядро · интерстициальное ядро · тектум · чёрная субстанция (см. Средний мозг) · ретикулярная формация моста и продолговатого мозга · ядра вестибулярного комплекса · мозжечок [1] · премоторная область коры [2] · полосатое тело [2] Основной «вход» в экстрапирамидную систему осуществляется со стороны моторных зон коры лобной доли и соматосенсорной коры теменной доли. «Обработка» информации в экстрапирамидной системе происходит в системе замкнутых параллельных нейронных кругов, основным из которых является фронто-стриато-паллидо-таламокортикальный («моторный»), состоящий из последовательно и параллельно соединенных возбуждающих и тормозных звеньев. Им-пульсация от коры поступает в стриатум (преимущественно в скорлупу) и далее следует к внутреннему сегменту бледного шара и ретикулярной части черной субстанции — либо непосредственно (прямой путь) либо дополнительно проходя через наружный сегмент бледного шара и субталамическое ядро (непрямой путь). Импульсация, исходящая от внутреннего сегмента бледного шара и ретикулярной части черной субстанции, направляется через таламус (главную релейно-распределительную «станцию») обратно к коре (замыкая петлю) и лишь затем по кортикоспинальному тракту следует к мотонейронам спинного мозга. Пря мой и непрямой пути в составе моторного круга выполняют различные функции: при активации прямого пути возрастают таламокор-тикальные возбуждающие влияния, обеспечивающие подготовку, инициацию и реализацию движений, наиболее адекватных в данный момент; при активации непрямого пути, наоборот, таламокор-тикальная импульсация снижается, и происходит торможение неадекватных в данный момент движений. Дофаминергические нейроны компактной части черной субстанции оказывают модулирующее влияние на функционирование моторного круга: • облегчают передачу импульсов по прямому пути через активацию стриарных нейронов, несущих дофаминовые Di-рецепторы; • тормозят функционирование непрямого пути через активацию нейронов, несущих Юг-рецепторы. Таким образом, в результате активации нигростри-арных нейронов импульсация, исходящая от базаль-ных ганглиев, снижается, и растормаживаются активирующие таламокортикальные пути. Существенно меньшая часть импульсов, исходящих от базальных ганглиев, направляется не к моторной коре, а в нисходящем направлении — к стволовым ядрам, а от них следует к спинальным мотонейронам посредством ретикуло-, рубро-, текто- и вестибулоспи-нального трактов Экстрапирамидные расстройства могут быть вызваны поражением различных звеньев корково-подкорковых систем, образующих единый контур моторной регуляции, в связи с чем топическое значение экстрапирамидных синдромов ограничено. Например, синдром паркинсонизма может быть вызван не только пораже нием черной субстанции, но и поражением стриатума, паллидума или их связей с лобными долями. Дисто-ния чаще всего связана с поражением скорлупы, но может быть вызвана поражением и других базальных ганглиев. Хорея чаще связана с поражением хвостатого ядра, но бывает вызвана и поражением других базальных ганглиев, в частности скорлупы или субтала-мического ядра. Баллизм более четко связан с поражением определенной структуры (субталамического ядра), но и он иногда бывает вызван первичным повреждением стриатума. Еще более сложны вопросы топического диагноза при анализе происхождения тиков или тремора. С нейрохимической точки зрения нормальная функция базальных ганглиев обеспечивается балансом нейромедиаторных систем: дофаминергических, холинергических, глутаматергических, ГАМКергиче-ских, в опредеденной степени серотонинергических, норадренергических, опиатергических, пептидергиче-ских и некоторых других. Таким образом, экстрапирамидные синдромы можно связать с нарушением функционального баланса разных звеньев моторного корково-подкоркового круга и обеспечивающих их деятельность нейротрансмит-терных систем. Например, причиной паркинсонизма является повышение активности непрямого пути (в связи со снижением дофаминергической трансмиссии через систему Бг-рецепторов, повышением активности холинергических, глутаматергических и иногда серотонинергических путей) при условии одновременного снижения активности прямого пути, причиной чего также является снижение нигростриарных дофаминергических влияний, но уже через систему Di-рецеп-торов (рис. 2). Поэтому при паркинсонизме с целью восстановления нейромедиаторного и нейрофизиологического баланса применяют не только средства, повышающие активность дофаминергической системы, но и средства, снижающие активность холинергиче-ской системы (холинолитики) и глутаматергической системы (амантадин). Гиперкинезы обычно являются результатом иного нарушения баланса прямого и непрямого пути — они связаны с повышением активности прямого пути и снижением активности непрямого пути (см. рис. 2). С нейрохимической точки зрения гиперкинезы вызываются усилением активности дофаминергической системы и/или снижением активности ГАМКергиче-ской системы, а иногда и холинергической системы. Поэтому для их лечения, с целью восстановления ней-ромедиаторного и нейрофизиологического баланса, применяют антагонисты дофаминовых рецепторов (например, нейролептики), средства, усиливающие ГАМКергическую передачу (бензодиазепины, бакло-фен, вальпроат натрия). Большинство этих связей коры проходит через внутреннюю капсулу. Следовательно, повреждение внутренней капсулы прерывает не только волокна пирамидного пути, но и экстрапирамидные волокна. Этот перерыв является причиной мышечной спастичности.
Семиотика экстрапирамидных расстройств. Основными признаками экстрапирамидных нарушений являются расстройства мышечного тонуса (дистония) и непроизвольных движений (гиперкинезы, гипокинез, акинез), отсутствующие во время сна. Можно выделить два клинических синдрома. Один из них характеризуется сочетанием гиперкинезов (автоматических насильственных движений вследствие непроизвольных сокращений мышц) и мышечной гипотонии и вызывается поражением неостриатума. Другой представляет собой сочетание гипокинеза и мышечной гипертонии или ригидности и наблюдается при поражении медиальной части бледного шара и черного вещества. Акинетико-ригидный синдром (син.: амиостатический, гипокинетически-гипертонический, паллидонигральный). Этот синдром в классической форме обнаруживается при дрожательном параличе, или болезни Паркинсона. Патологический процесс при этой болезни является дегенеративным, ведет к утрате меланинсодержащих нейронов черного вещества. Поражение при болезни Паркинсона обычно двустороннее. При односторонней утрате клеток клинические признаки наблюдаются на противоположной стороне тела. При болезни Паркинсона дегенеративный процесс наследственный. Подобная утрата нейронов черного вещества может быть вызвана другими причинами. В таких случаях дрожательный паралич относят к синдрому Паркинсона или паркинсонизму. Если он является последствием летаргического энцефалита, его называют постэнцефалитическим паркинсонизмом. Другие состояния (церебральный атеросклероз, тиф, церебральный сифилис, первичное или вторичное вовлечение в процесс среднего мозга при опухоли или травме, интоксикация окисью углерода, марганцем и другими веществами, длительный прием фенотиазина или резерпина) также могут вызвать паркинсонизм. Клинические проявления акинетико-ригидного синдрома характеризуются тремя основными признаками: гипокинезией (акинез), ригидностью и тремором. При гипокинезии подвижность больного медленно снижается. Все мимические и экспрессивные движения постепенно выпадают или резко замедляются. Начало движения, например ходьбы, очень затруднено. Больной вначале делает несколько коротких шагов. Начав движение, он не может внезапно остановиться и делает несколько лишних шагов. Эта продолженная активность называется пропульсией. Выражение лица становится маскообразным (гипомимия, амимия). Речь становится монотонной и дизартричной, что частично вызвано ригидностью и тремором языка. Тело находится в фиксированном сгибательном положении антефлексии, все движения исключительно медленны и неоконченны. Руки не участвуют в акте ходьбы (ахейрокинез). Все мимические и содружественные экспрессивные движения, характерные для индивидуума, отсутствуют. В противоположность спастическому повышению тонуса мышц ригидность можно ощутить в экстензорах как «восковое» сопротивление всем пассивным движениям. Мышцы не могут быть расслаблены. При пассивных движениях можно почувствовать, что тонус мышц-антагонистов снижается ступенчато, непоследовательно (симптом зубчатого колеса). Поднятая голова лежащего больного не падает, если внезапно отпустить, а постепенно опускается обратно на подушку (тест падения головы). В противоположность спастическому состоянию проприоцептивные рефлексы не повышены, а патологические рефлексы и парезы отсутствуют. Трудно вызвать рефлексы и невозможно усилить коленный рефлекс приемом Ендрашика. У большинства больных выявляется пассивный тремор, имеющий малую частоту (4—8 движений в секунду). Пассивный тремор ритмичен и является результатом взаимодействия агонистов и антагонистов (антагонистический тремор). В противоположность интенционному антагонистический тремор прекращается во время целенаправленных движений. Катание пилюль или счет монет – признаки, характерные для паркинсонического тремора. Акинез, возможно, связан с утратой допаминергической передачи импульсов в полосатое тело. Акинез может быть объяснен следующим образом: поражение нейронов черного вещества вызывает утрату влияния ингибирующих нисходящих нигроретикулоспинальных импульсов на клетки Реншо. Клетки Реншо, имеющие связь с большими?-мотонейронами, снижают своим ингибирующим действием активность последних, что делает начало произвольного движения более трудным. Ригидность также может быть объяснена утратой нейронов черного вещества. В норме эти нейроны оказывают тормозящее действие на импульсы полосатого тела, которые в свою очередь ингибируют бледный шар. Их утрата означает, что эфферентные паллидарные импульсы не тормозятся. Нисходящий путь бледного шара образует синапсы с ретикулоспинальными нейронами; которые облегчают действие вставочных нейронов в цепи тонического рефлекса на растяжение. Кроме того, исходящие из медиальной части бледного шара импульсы достигают через таламические ядра области 6а и посредством кортикоспинальных волокон также оказывают облегчающее воздействие на вставочные нейроны в цепи тонического рефлекса на растяжение. Происходит нарушение мышечного тонуса, называемое ригидностью. Если эфферентные клетки и волокна бледного шара разрушены стереотаксической операцией в его медиальной части или области лентикулярной петли, или таламического ядра, ригидность уменьшается. Постуральный тремор принято считать результатом действия двух факторов: облегчающего эффекта синхронизирующих кортико-спинальных путей и утраты ингибирующего, десинхронизирующего влияния стрионигрального комплекса. Гиперкинетико-гипотонический синдром. Развивается при поражении полосатого тела. Гиперкинезы вызываются повреждением ингибирующих нейронов неостриатума, волокна которых идут к бледному шару и черному веществу. Другими словами, имеется нарушение нейрональных систем высшего порядка, что приводит к избыточному возбуждению нейронов нижележащих систем. В результате возникают гиперкинезы различных типов: атетоз, хорея, спастическая кривошея, торсионная дистония, баллизм и др. Функционально экстрапирамидная система неотделима от пирамидной системы. Она обеспечивает упорядоченный ход произвольных движений, регулируемых пирамидной системой; регулирует врожденные и приобретенные автоматические двигательные акты, обеспечивает установку мышечного тонуса и поддержание равновесия тела; регулирует сопутствующие движения (например движения рук при ходьбе) и выразительные движения (мимика). Патология 1. Паркинсонизм (гипертонический гипокинетический синдром). Для этого синдрома характерны: · малая двигательная активность больного – олигокинезия (лицо имеет маскообразный вид, взор неподвижен, бедная жестикуляция). Туловище наклонено вперед, руки слегка согнуты в локтевых суставах, прижаты к туловищу. Имеется наклонность застывать в одной, даже неудобной, позе; · активные движения совершаются очень медленно – брадикинезия (больной ходит мелкими шагами, отсутствуют содружественные движения рук при ходьбе); · наблюдаются пропульсии; · мышечная ригидность (симптом "зубчатого колеса"); · наличие гиперкинеза в виде дрожания (ритмичный тремор в пальцах рук напоминающий счет монет или катание пилюль). Мышечная ригидность обуславливается недостаточным уровнем дофамина в хвостатом ядре, куда он поступает из черной субстанции. В результате усиливаются облегчающие влияния, идущие из премоторной коры и бледного шара к мотонейронам спинного мозга, что сопровождается повышением тонического рефлекса. Из других симптомов паркинсонизма необходимо отметить вегетативные расстройства и нарушение психики.
2.Экстрапирамидные гиперкинезы. А) Хорея (гипотонический гиперкинетический синдром) характеризуется беспорядочными непроизвольными движениями с выраженным локомоторным эффектом, возникает в различных частях тела как в покое, так и во время произвольных двигательных актов. Движения напоминают целесообразные, хотя и утрированные действия. Их сравнивают с пляской, паясничанием. При этом гиперкинезе часто отмечается снижение мышечного тонуса. Клиническую группу таламостриарных нарушений составляют различные формы хореи (малая хорея, хорея Гентингтона, атеросклеротическая хорея и др.). Судороги при хорее разбросанные, быстрые, мощные, появляются во всех частях тела и конечностях, сопровождаются гримасничаньем. Малая хорея является симптомом ревматического энцефалита. Гентингтона хорея — наследственное хроническое заболевание, протекающее с нарастающим слабоумием. После острых нарушений мозгового кровообращения в области внутренней капсулы и стриарных тел может появиться гемихорея. Б) Атетоз (неустойчивый) – для этого гиперкинеза характерны медленные тонические сокращения мышц, что внешне похоже на червеобразные движения медленного ритма. Они возникают в покое и усиливаются под влиянием эмоций. Эти периодически наступающие мышечные спазмы, чаще всего локализуются в дистальных отделах рук. Атетоз может быть двусторонним. От хореи атетоз отличается замедленностью движений и обычно меньшей распространенностью. Иногда в различии этих гиперкинезов возникает затруднение, тогда говорят о хореоатетозе. Атетоз может наблюдаться при поражении различных участков экстрапирамидной системы. Двойной атетоз как разновидность детских форм атетоза связан с симметричной атрофией базальных ядер головного мозга, проявляется своеобразным гиперкинезом мышц лица и симметричным атетозом и кистях и стопах. Атетозный гиперкинез может сочетаться с детским церебральным параличом, быть следствием энцефалитов, сосудистых заболеваний головного мозга и др. Часто образует смешанные формы: хореатетоз, атетоз с таламической кистью и др. Экстрапирамидным гиперкинезом является торсионный спазм, для которого характерны распространенные спазмы больших мышечных групп. Возникают судорожно-тонические позы тела в виде опистотонуса, «торсио дуги». Гиперкинез при торсионном спазме напоминает кольцевые движения удава. В) Торсионная дистония. У больных, особенно при активных движениях, происходит неправильное распределение тонуса мускулатуры туловища и конечностей. Внешне это выражается тем, что при ходьбе в туловище и конечностях появляются штопорообразные насильственные движения. Торсионно-дистонический гиперкинез может ограничиваться какой-либо частью мышечной системы, например при спастической кривошее. Синдром развивается после энцефалита, интоксикаций, обусловлен высвобождением шейно-тонических и лабиринтных рефлексов на уровне оральных отделов мозгового ствола. Может сочетаться с другими экстрапирамидными гиперкинезами (дрожание, торсионная дистония и др.), что отличает кривошею экстрапирамидной природы от рефлекторной кривошеи (при добавочных ребрах, шейном радикулите, остеохондроз). Торсионная дистония возникает при поражении различных участков экстрапирамидной системы (базальные ганглии, клетки мозгового ствола). Г) Гемибаллизм. Этот редкий тип гиперкинеза локализуется на одной стороне тела, больше страдает рука. В одиночных случаях захватываются обе стороны, тогда говорят о парабаллизме. Проявляется гиперкинез быстрыми размашистыми движениями большого объема, напоминающими бросание или толкание мяча. Эта клиническая картина описывается при поражении Люисова ядра. Д) Миоклонии – быстрого темпа, обычно беспорядочные сокращения различных мышц или их участков. Небольшая амплитуда, одновременное сокращение антагонистических групп мышц не приводит к выраженному локомоторному эффекту. Короткие быстрые спазмы мышцы или ее части, напоминающие крупные фасцикуляции, рассматриваются как парамиоклонус Фридрейха. Мышечные сокращения, охватывающие мышцы-синергисты с перемещением частей тела и конечностей, относятся к миоклоническим гиперкинезам. Чаще встречается рубродентооливарная миоклония, развивающаяся после перенесенных энцефалитов, ревматизма, токсоплазмоза и др. Наследственная миоклония может сочетаться с эпилепсией (миоклонус-эпилепсия Унферрихта — Лундборга) или с мозжечковой асинергией (мозжечковая асинергия Ханта). Миоритмию, описанную Маринеску, которая локализуется главным образом в мышцах мягкого неба, слуховой трубы, относят к нижнеоливарному типу. Е) Тик – быстрые непроизвольные сокращения мышц. В отличие от функциональных (невротических), тики экстрапирамидного генеза отличаются постоянством и стереотипностью. При поражении экстрапирамидной системы могут развиваться тики мышц лица, брюшной стенки, диафрагмы, голосовых складок (заикание). Генерализованный тик в сочетании с речевыми тиками у детей носит название болезни Туретта; существует тик диафрагмы, вызывающий икоту. Гиперкинезы с респираторными пароксизмами возникают в результате сокращения мышц диафрагмы, брюшной стенки и проявляются приступами быстрых судорожных выдохов, сопровождающихся криками, покашливанием. Во время пароксизмального респираторного гиперкинеза учащается пульс, наблюдаются вазомоторные расстройства. Ж) Другие гиперкинезы: лицевой спазм, тоническая судорога взора, миоклонус-эпилепсия. Тонико-клонические судороги мышц лица отмечаются при лицевом параспазме. Ограниченный параспазм локализуется в верхней части лица (смыкание век), при распространенном спазме сокращаются все мимические мышцы, а также мышцы шеи и конечностей. Параспазму, как и многим экстрапирамидным синдромам, свойственны произвольные установки и позы, которые используются больными для снижения или прекращения гиперкинеза. При поражении экстрапирамидной системы нередко встречаются тонические спазмы взора, блефароспазм, неудержимые приступы смеха, плача, орально-мандибулярные дискинезии.
2. Параметры ликвора в норме и патологии: давление, макро- и микроскопическая характеристика Циркуляция спинномозговой жидкости в норме. Ликвор циркулирует в субарахноидальном пространстве, что необходимо знать, ибо при проведении люмбальной пункции необходимо попасть именно в подпаутинное пространство, чтобы получить ликвор. Желудочки мозга также заполнены ликвором. В боковых желудочках мозга ликвор продуцируется сосудистыми сплетениями. Из боковых желудочков через отверстия Монро ликвор попадает в третий желудочке мозга, откуда через сильвиев водопровод поступает в четвертый желудочек мозга. Из четвертого желудочка небольшая часть ликвора направляется в центральный канал спинного мозга, если он не облитерирован, через отверстие Можанди, а другая часть выходит в подпаутинное пространство через отверстия Люшка. Дата добавления: 2015-12-16 | Просмотры: 594 | Нарушение авторских прав |