|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Желчный пузырь (vesica fellea)Представляет собой полый орган вместимостью 40-70 мл, служит резервуаром для желчи. Длина его 8-12 см. Обычно имеет грушевидную или веретенообразную форму и расположен на висцеральной поверхности печени, в ямке желчного пузыря. Анатомически желчный пузырь делится на дно (fundus vesicae felleae), тело (corpus vesicae fellea), воронкообразную суживающуюся часть (infundibulus) и выходную часть – шейку (collum vesicae felleae). В желчном пузыре различают две стенки: верхнюю, прилегающую к паренхиме печени, и нижнюю, свободную, покрытую висцеральным листком брюшины. Стенка желчного пузыря состоит из серозной оболочки, подсерозной основы, тонкой мышечной и слизистой оболочек. Своей верхнепередней поверхностью желчный пузырь посредством клетчатки и кровеносных сосудов рыхло связан с тканью печени. Нижнебоковые и задняя поверхности пузыря покрыты висцеральной брюшиной (мезоперитонеально). Взаимное расположение брюшины и желчного пузыря встречается наиболее часто.
Весь желчный пузырь покрыт брюшиной только снизу (экстраперитонеально). В таких случаях пузырь большей своей частью глубоко залегает в паренхиме печени, что значительно затрудняет его удаление. В некоторых случаях брюшина покрывает желчный пузырь со всех сторон (интраперитонеально) с образованием брыжейки или без нее. При таком варианте желчный пузырь весьма подвижен и возможен его заворот.
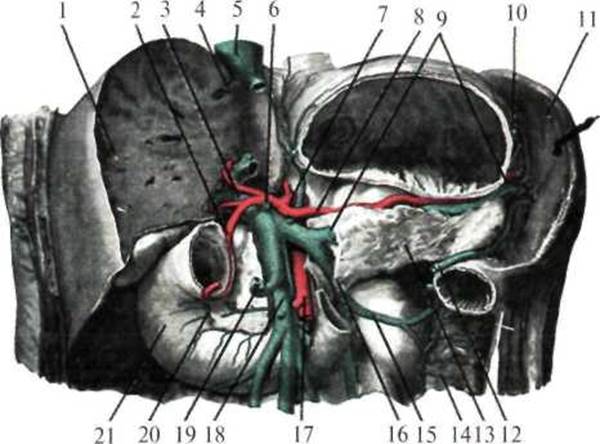
Рис. 1.28. Формирование воротной вены (по Шпальтехолъцу, с изменениями). 1 — hepar; 2 — a. gastroduodenalis; 3 — v. portae; 4 — v. hepatica; 5 — v. cava inferior; 6 — v. pylorica; 7 — truncus coeliacus; 8 — a. splenica; 9 — v. splenica; 10 — v. gastrica brevis; 11 — splen; 12 — v. gastroomentalis sinistra; 13 — pancreas; 14 — colon descendens; 15 — v. colica sinistra; 16 — v. mesenterica inferior; 17 — a. mesenterica superior; 18 — v. mesenterica superior; 19 — v. gastroomentalis dextra; 20 — v. pancreaticoduodenalis; 21 — duodenum.
Дно пузыря расположено у переднего края печени и проецируется на передней стенке живота в углу, образованном правой реберной дугой и наружным краем прямой мышцы живота. Шейка пузыря переходит в пузырный проток (ductus cysticus). Последний в области ворот печени соединяется с общим печеночным протоком (ductus hepaticus communis), образуя общий желчный проток (ductus choledochus). Общий печеночный проток образуется за счет слияния правого и левого печеночных протоков, соответствующих правой и левой долям печени. Общий желчный проток можно разделить на четыре части: наддвенадцатиперстная (pars supraduodenalis), протяженностью от начала протока до верхнего края 12-перстной кишки – наиболее длинная, доступная для исследования и оперативного вмешательства; позадидвенадцатиперстная (pars retroduodenalis), расположенная позади верхнего горизонтального отдела 12-перстной кишки; панкреатическая (pars pancreatica), проходящая в толще поджелудочной железы; внутристеночная (pars intramuralis), лежащая в толще стенки 12-перстной кишки и открывающаяся в просвет ее на вершине большого сосочка (papilla duodeni major, p. Fateri BNA) самостоятельно или сливаясь с протоком поджелудочной железы. Перед впадением общего желчного протока в двенадцатиперстную кишку образуется расширение печёночно-поджелудочная ампула (ampula hepato-pancreatica), замыкающееся мышечным жомом, который регулирует поступление желчи в кишку. Кровоснабжение желчный пузырь получает от желчнопузырной артерии (a. cystica), отходящей от правой ветви собственной печеночной артерии. У шейки пузыря желчнопузырная артерия делится на две ветки: одна проходит по верхней поверхности пузыря, другая, наиболее крупная, по нижней поверхности, покрытой брюшиной. При удалении желчного пузыря (cholecystectomia), как правило, перевязывается желчнопузырная артерия. Для ее обнаружения пользуются опознавательным треугольником Калло (Calot), двумя сторонами которого являются: справа пузырный и слева общий печеночный проток и сверху образущая основание треугольника желчепузырная артерия (рис.1.29). Вены пузыря образуют широкую сеть анастомозов с внутрипеченочными ветвями воротной вены. Венозный отток осуществляется в правую ветвь воротной вены через желчнопузырную вену. Лимфатические сосуды желчного пкзыря впадаюют в лимфатические узлы, расположенные возле его шейки. Часть лимфатических сосудов, минуя эти узлы, впадает в печеночные лимфатические узлы в области печеночно-дуоденальной связки. Некоторые лимфатические протоки впадают в панкреатодуоденальные лимфатические узлы. Иннервируют желчный пузырь блуждающий, симпатический, внутренностный, а также диафрагмальный нервы.
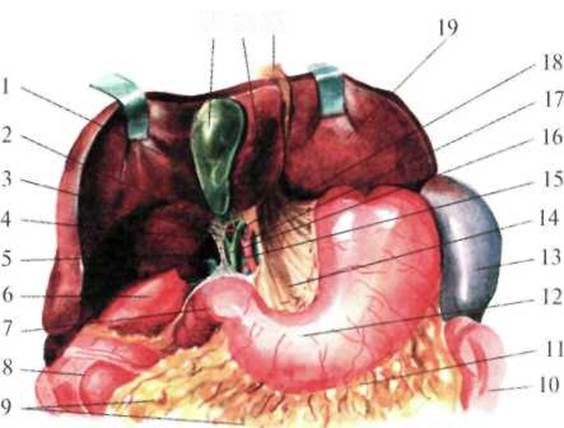
Рис.1.29. Печеночно-дуоденальная связка и треугольник Кало (по Неттеру, с изменениями). 1 — lobus dexter hepatis; 2 — a. cystica; 3 — trigonum Callot; 4 — ductus cysticus; 5 — foramen omentale; 6 — ren dexter (ретроперитонеально); 7 — duodenum; 8 — fiexura coli dextra; 9 — omentum majus; 10 — flexura coli sinistra; 11 — lig. gastrocolicum; 12 — gaster; 13 — splen; 14 — omentum minus; 15 — v. portae; 16 — ductus choledochus; 17 — a. hepatica propria; 18 — ductus hepaticus; 19 — lobus sinister hepatis; 20 — lig. teres hepatis; 21 — lobus quadratus hepatis; 22 — vesica biliaris.
Поджелудочная железа (pancreas) Располагается забрюшинно, на уровне I-II поясничных позвонков, почти поперек задней стенки брюшной полости, простираясь от 12-перстной кишки до ворот селезенки. В поджелудочной железе различают три отдела: головку, тело и хвост. Головка поджелудочной железы (caput pancreatis) располагается в дуге 12-перстной кишки, тесно соединяясь с ее нисходящей частью. На середине нисходящего отдела 12-перстной кишки, в области ее медиальной стенки впадает проток поджелудочной железы (ductus pancreaticus s. Wirsungianus), в большинстве случаев предварительно соединившись с общим желчным протоком. Между головкой поджелудочной железы и нижней горизонтальной частью 12-перстной кишки образуется щель, через которую проникает верхняя брыжеечная артерия. Позади головки поджелудочной железы располагаются нижняя полая, правая почечная вены, начальная часть воротной вены. Тело поджелудочной железы (corpus pancreatis) имеет форму трехгранной призмы, вследствие чего в ней различают три поверхности. Передняя обращена к задней поверхности желудка. Задняя поверхность соприкасается с забрюшинной клетчаткой, верхним концом левой почки и надпочечником, а также с телами I и II поясничных позвонков. Между позвоночником и поджелудочной железой лежат брюшная аорта и чревное сплетение. Нижняя поверхность довольно узкая, соприкасается с нижней горизонтальной частью 12-перстной кишки. Хвост поджелудочной железы (cauda pancreatis), обычно узкий, достигает ворот селезенки. Позади него располагаются селезеночные вены и артерия, а также передняя поверхность левой почки. Кровоснабжение. Питает поджелудочную железу верхняя панкреатодуоденальная артерия (ветвь гастродуоденальной артерии из системы чревного ствола), нижняя панкреатодуоденальная артерия из верхней брыжеечной артерии и ветви, отходящие от селезеночной артерии (рис.1.30, 1.31). Вены поджелудочной железы впадают в селезеночную и верхнюю брыжеечную вены. Лимфатические сосуды поджелудочной железы впадают в верхние и нижние панкреатические, верхние и нижние панкреатодуоденальные лимфатические сосуды и узлы. Лимфатическая система железы тесно связана с лимфатической системой 12-перстной кишки, желчного пузыря и желчных ходов. В иннервации поджелудочной железы принимают участие блуждающие и симпатические нервы. Поджелудочная железа получает ветви от чревного, печеночного, селезеночного, почечного и верхнего брыжеечного сплетений. Селезенка (lien, греч. splen) По форме напоминает кофейное зерно. На ней имеются две поверхности: диафрагмальная (facies diaphragmatica) и висцеральная (facies visceralis), на которой в свою очередь различают поверхности: почечную (facies renalis), желудочную (facies gastrica), ободочную (facies colica). Селезенка имеет передний и задний концы, верхний и нижний края. Расположена она в левом подреберье между IX-XI ребрами. Снаружи и сзади селезенка соприкасается с диафрагмой, спереди и изнутри прилежит к желудку и поджелудочной железе, сзади – к левой почке и надпочечнику. Снизу она соприкасается с поперечно-ободочной кишкой и диафрагмально-селезеночной связкой. Брюшина покрывает селезенку со всех сторон за исключением ворот. Переходя с селезенки на желудок, брюшина образует желудочно-селезеночную связку, в которой проходят короткие желудочные артерии и вены (aa. et vv. gastricae breves) и залегают лимфатические узлы дна желудка. От ворот селезенки и частично от ее верхнего края к диафрагме натянута диафрагмально-селезеночная связка, а в толще ее проходят селезеночные артерия и вены, нервы, лимфатические сосуды и узлы селезенки. Кроме перечисленных связок, в фиксации селезенки большое значение имеют внутрибрюшное давление и диафрагмально-ободочная связка, расположенная между левым изгибом ободочной кишки и диафрагмой. Последняя образует как бы карман, в котором располагается селезенка.
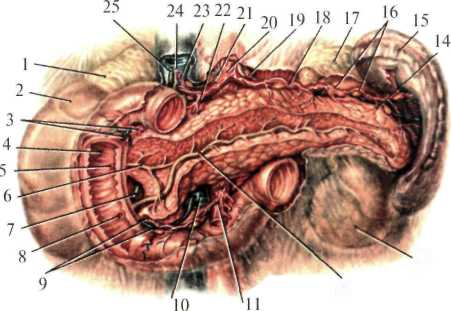
Рис. 1.30. Поджелудочная железа (брюшина частично удалена, выделен проток поджелудочной железы, двенадцатиперстная кишка вскрыта). 1 — gl. suprarenalis dextra; 2 — ren dexter; 3 — a. et v. pancreaticoduodenalis superior; 4 — duodenum; 5 — papilla duodeni minor; 6 — ductus pancreaticus accessorius; 7 — ductus choledochus; 8 — papilla duodeni major; 9 — a. et v. pancreaticoduodenalis inferior; 10 — v. mesenterica superior; 11 — a. mesenterica superior et plexus mesentericus superior; 12 — ductus pancreaticus; 13 — ren sinister; 14 — ramus pancreaticus (a. splenica); 15 —splen; 16 —nodi lymphoideipancreaticosplenicum; 17— gl. suprarenalis sinistra; 18 — a. splenica et plexus splenicus; 19 — nodi lymphoidei coeliaci; 20 — truncus coeliacus; 21 — plexus coeliacus; 22 — a. gastroduodenalis; 23 — a. hepatica propria; 24 — v. portae; 25 — ductus choledochus.
К сосудам селезенки относятся селезеночная артерия и вена, проходящие в толще диафрагмально-селезеночной связки(рис.1.31) Лимфатические сосуды проходят селезеночные лимфатические узлы (nodi lymphatici lienalis), расположенные в области ворот селезенки, откуда лимфа оттекает через чревные лимфатические узлы (nodi lymphatici coeliaci) в грудной проток. Иннервация селезенки осуществляется из селезеночного сплетения (plexus lienalis), расположенного по ходу одноименных сосудов. Дата добавления: 2016-03-26 | Просмотры: 538 | Нарушение авторских прав |