|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
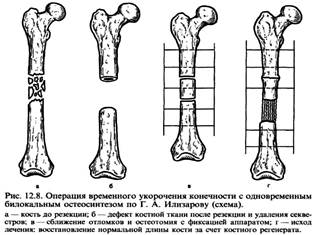
Специализированная медицинская помощь. На данном этапе производится окончательная репозиция и стабильная фиксация отломков с одновременным осуществлением мероприятий по профилактике и лечениюНа данном этапе производится окончательная репозиция и стабильная фиксация отломков с одновременным осуществлением мероприятий по профилактике и лечению местных (в том числе – гнойных) и общих осложнений. Пострадавших с неосложненными переломами направляют в палаты общего профиля, а больных с признаками воспалительного процесса – в гнойное отделение. Всем пострадавшим ранее (при условии оказания им полного объема квалифицированной и элементов специализированной помощи) была произведена первичная хирургическая обработка ран и иммобилизация конечности аппаратом внеочагового остеосинтеза или гипсовой повязкой. Тактика лечения больных с открытыми переломами, не осложненными гнойной инфекцией, не отличается от таковой при закрытых переломах. Следует лишь помнить, что погружной остеосинтез при наличии показаний к его выполнению целесообразно отсрочить до снятия швов, когда полностью устранится посттравматический отек и будет большая уверенность в отсутствии воспалительных осложнений. Пострадавшим как с открытыми переломами, так и с открытыми повреждениями суставов без признаков нагноения, проводится специфическое лечение: перевязки, введение антибиотиков и общеукрепляющая терапия. В случае повреждения суставов при удовлетворительном состоянии отломков иммобилизация остается прежней, при неудовлетворительном – через 2-3 нед после нормализации общего состояния и заживления раны, показана повторная репозиция отломков. Методом выбора при этом является закрытое наложение аппаратов внеочагового остеосинтеза. Основные трудности представляет лечение пострадавших с открытыми переломами и повреждениями суставов, осложненными гнойным процессом. Наиболее частыми причинами гнойных осложнений являются следующие факторы: · тяжесть самой травмы; · поздние сроки оказания доврачебной и первой медицинской помощи; · недостаточная радикальность и поздние сроки проведения первичной хирургической обработки; · наложение первичных швов на рану (особенно огнестрельную) при наличии противопоказаний; · некачественно выполненная иммобилизация в послеоперационном периоде; · отсутствие антимикробной химио- и антибиотикотерапии. Помимо перечисленных факторов, успешное лечение открытых переломов зависит также от общего состояния больного, его возраста, реактивности организма, сопутствующих соматических заболеваний и т.д. В зависимости от распространения гнойного процесса различают · поверхностное нагноение ран (до фасции), · глубокое нагноение в пределах мягких тканей, · поражение кости (травматический остеомиелит), · гнойный артрит или остеоартрит, · а также такое осложнение, характерное для гнойных артритов крупных суставов, как генерализованная гнойная инфекция. При каждом из этих состояний требуется свое специфическое лечение. При этом должны быть использованы методы, создающие благоприятные условия для консолидации отломков и одновременно воздействующие на гнойную инфекцию. Разделение лечения на этапы (например, сначала основное внимание уделяется лечению раневой инфекции, а репозиция и стабильная фиксация отломков откладывается на последующий период) является ошибкой. При этом затягивается срок лечения, ухудшается функциональный результат, увеличивается процент развития остеомиелита, образования ложных суставов и т.д. Существуют определенные принципы, которыми следует руководствоваться при лечении больных с открытыми переломами и повреждениями суставов, осложненными гнойной инфекцией: · санация гнойного очага с удалением некротических тканей; · обеспечение максимального покоя поврежденной конечности с достижением стабильной фиксации отрепонированных костных отломков; · рациональная антимикробная терапия; · общеукрепляющее лечение. Санация гнойного очага. Не следует спешить с хирургическим вмешательством при поверхностном нагноении мягких тканей или образовании некроза ограниченного участка кожи. При сухом некрозе кожи пораженные ткани не удаляют до их самостоятельного отторжения. В этом случае необходимо выждать 2-3 нед до образования под струпом грануляций, которые после удаления некротически измененных тканей самостоятельно эпителизируются или закрываются методом свободной пересадкой кожи. При влажном некрозе накладываются повязки с левомиколевой мазью, протеолитическими ферментами, мазью Вишневского, по очищению ран – повязки с растворами антисептиков, а позже (для эпителизации) повязки с картолином, синтомициновой эмульсией, пантенолом и др. В случаях появления признаков воспаления при ушитой наглухо ране (усиление болей, гиперемия, отечность и т.д.) следует немедленно снять швы и раздвинуть края раны (не раскрывая при этом полость сустава!). Если данная манипуляция проведена своевременно, глубокое нагноение, как правило, не развивается, рана быстро очищается и заживает вторичным натяжением. Поверхностное нагноение мягких тканей, как правило, не требует изменения вида иммобилизации. Лишь при вторичном смещении отломков, рецидиве вывихов или подвывихов может встать вопрос о повторной репозиции и замене иммобилизации. В таких случаях предпочтение обычно отдается аппаратам внеочаговой фиксации. При развитии глубокого нагноения в пределах мягких тканей показано оперативное вмешательство по типу радикальной вторичной хирургической обработки, включая широкое раскрытие раны, вскрытие гнойных затеков с созданием условий для свободного оттока гноя, некрэктомию. Кость более устойчива к инфекции, чем мягкие ткани. Но если воспалительный процесс распространился на костную ткань, то этот очаг инфекции долго сохраняется и с трудом поддается лечению. Клинические наблюдения подтверждают это: воспаление в мягких тканях давно купировалось, а в костной продолжает оставаться, переходя в хроническую стадию. При лечении требуются сложные, порой неоднократные, оперативные вмешательства. Поэтому чрезвычайно важно предупредить возникновение остеомиелита. С этой целью разработан ряд мероприятий, из которых основным является радикальная хирургическая обработка гнойной раны. Данная операция предусматривает наряду с рассечением, вскрытием затеков полноценное иссечение гнойно-некротических тканей, тщательное промывание раны растворами антисептиков с использованием вакуумирования, ультразвуковой обработки, налаживание дренажной системы. При поражении костной ткани основных отломков проводится тангенциальное удаление некротических участков, а также мелких секвестров. При уверенности в радикальности оперативного вмешательства операция заканчивается, если это технически возможно, послойным ушиванием раны наглухо (при необходимости производится свободная кожная пластика) с обязательным оставлением промывных дренажей. Гнойные артриты относятся к наиболее тяжелым осложнениям при открытых повреждениях крупных суставов. Особенностью их является возникновение в сравнительно ранние сроки общей (генерализованной) гнойной инфекции. Поэтому лечение таких осложнений должно быть экстренным, рациональным и максимально интенсивным. Предупредить развитие общей гнойной инфекции можно только при ранней диагностике с привлечением микробиологического исследования (посев синовиальной жидкости или гнойного отделяемого из полости сустава). Ежедневные пункции сустава с промыванием растворами антисептиков и введением антибиотиков допустимы только в ранние сроки. Контролем является улучшение течения местного воспалительного процесса и общего состояния пострадавшего. В большинстве случаев производится артротомия с удалением патологических тканей, вакуумированием и ультразвуковой обработкой ран антисептиками, протеолитическими ферментами и антибиотиками. Резекция сустава показана при гнойных процессах со значительным повреждением эпифизов (типа I-IIIА, Б, В / К2, 3), нарушающим конгруэнтность суставных поверхностей, распространением гноя в окружающие мягкие ткани, а также при тяжелой общей интоксикации. Все операции заканчиваются наложением постоянного оросительно-отсасывающего дренажа (промывная система) и иммобилизации сустава аппаратом внеочагового остеосинтеза или гипсовой повязкой. Лечение пострадавших с общей гнойной раневой инфекцией при открытых повреждениях суставов включает экстренные и радикальные оперативные вмешательства, массивную и длительную антимикробную терапию, интенсивную иммунотерапию, общеукрепляющее лечение. По жизненным показаниям производится резекция сустава, а также ампутация конечности. У наиболее тяжелых больных с обширными гнойно-некротическими ранами имеются прямые показания к баротерапии и местной гнотобиологической изоляции ран или применению камер с управляемой средой. При открытом переломе, тем более осложненном, требуется полноценная иммобилизация. Создание стабильной фиксации отломков и, следовательно, обеспечение покоя пораженной конечности способствует не только сращению, но и лечению воспалительного процесса. Методом выбора при лечении осложненных открытых переломов является компрессионно-дистракционный внеочаговый остеосинтез. Особенно показано наложение аппаратов при открытых переломах голени, осложненных тяжелой травмой мягких тканей, с обнажением костных отломков, с дефектом кожных покровов. Никакой другой способ фиксации не обеспечивает в полной мере необходимого в данных случаях комплексного лечения, включающего создание условий для консолидации отломков с возможностью одновременного воздействия на патологические процессы в мягких тканях (перевязки, операции и т.д.). В случае углубления гнойного процесса с вовлечением костной ткани метод внеочаговой фиксации позволяет, не снимая аппарата, производить необходимые оперативные вмешательства вплоть до резекции кости. При этом возникший дефект костной ткани до 5 см может быть устранен на аппарате одномоментно на операционном столе путем временного укорочения конечности. При этом устраняется и дефект мягких тканей, создаются лучшие условия для адаптации краев кожной раны и ее заживления. Большее укорочение нежелательно из-за возможных сосудистых расстройств. Если позволяют общее состояние пострадавшего и местные условия, одновременно производится поперечная остеотомия в метаэпифизарной зоне большего костного фрагмента для последующей дистракции с целью компенсации укорочения (рис. 12.8). В этом случае для обеспечения прочной фиксации отломков количество колец аппарата Илизарова должно быть не менее пяти. Общеизвестна роль кровообращения в формировании костной мозоли. При переломах со смещением внутрикостная артерия (a.nutricia) повреждается, и основным источником кровоснабжения зоны перелома становятся сосуды окружающих кость мягких тканей.
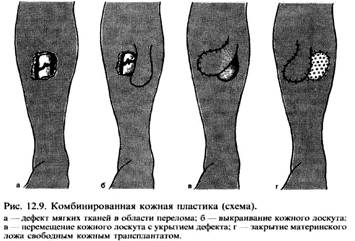
Если мышечный массив на бедре, плече и, в меньшей степени, на предплечье обеспечивает нормальный остеогенез, то на голени, особенно при травматических дефектах мягких тканей, возникших в результате открытых переломов II Б, В и III А, Б, В типов, локальный кровоток области перелома резко нарушен. Это, в частности, является одной из основных причин того, что более 50 % всех ложных суставов приходятся на большеберцовую кость, а вместе с ложными суставами костей предплечья это число достигает 76 %. Поэтому при открытых переломах указанных локализаций, отягощенных тяжелой травмой мягких тканей, в комплексное лечение необходимо включать мероприятия, направленные на улучшение периферического кровообращения. С этой целью могут быть использованы различные методы несвободной кожной пластики. Ангиографическими методами исследования доказано, что несвободный кожный лоскут, образованный вместе с подкожной жировой клетчаткой, несет в себе сосуды, которые со временем развиваются, широко анастомозируют с сосудами окружающих мягких тканей, улучшая кровоснабжение зоны перелома. Кроме того, радикальное иссечение патологических тканей вместе с очагами инфекции и последующее восстановление полноценного кожного покрова является действенной мерой профилактики рецидива воспаления и создает условия для возможных реконструктивных операций, которые могут потребоваться в будущем, в частности при повреждении функционально важных структур (сухожилий, нервов и т.д.) на предплечье. Для закрытия дефекта мягких тканей в зависимости от его величины применяются комбинированный, итальянский и стебельчатый виды кожной пластики. Комбинированная кожная пластика применяется при ограниченных (до 24 см) дефектах любой локализации. Методика ее заключается в выкраивании вблизи дефекта кожного лоскута необходимых размеров, который, перемещаясь, ликвидирует дефект мягких тканей. Материнское ложе замещается свободным расщепленным кожным аутотрансплантатом, взятым на передней поверхности бедра (рис. 12.9). Комбинация несвободной и свободной кожной пластики дала название методу.
Пластика несвободным кожным лоскутом из отдаленных участков тела (итальянская) используется при лечении дефекта мягких тканей размером более 24 см, при открытых переломах предплечья, а стебельчатая – голени. Применение итальянской пластики при открытых переломах голени не показано из-за невозможности стабильно фиксировать отломки. Было бы ошибкой откладывать восстановление полноценного кожного покрова на отдаленный период, так как данная операция является патогенетически обоснованной и направлена непосредственно на лечение как воспалительного процесса, так и на создание условий для консолидации. Но было бы также ошибкой производить ее в острой стадии воспалительного процесса. В этих случаях необходимо перевести процесс в хроническую фазу, добиться образования грануляций и произвести свободную кожную пластику, ликвидировав раневую поверхность как источник инфекции. В последующем, через 2-3 нед, не прекращая иммобилизации отломков, осуществляется операция несвободной кожной пластики. Дата добавления: 2016-06-06 | Просмотры: 316 | Нарушение авторских прав |