|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Классификация гнойного плевритаI. По этиологии: стрептококковый, пневмококковый, стафилококковый, диплококковый, смешанный и др. II. По расположению гноя: свободный - тотальный, средний, небольшой; осумкованный - многокамерный и однокамерный (базальный, пристеночный, парамедиастинальный, междолевой, верхушечный). III. По характеру экссудата: гнойный, гнилостный, гнойно-гнилостный, пиопневмоторакс, гемопиоторакс. IV. По клиническому течению: острый, хронический. Этиология Гнойный плеврит вызывают разнообразные гноеродные микроорганизмы: чаще стафилококк, реже - пневмококк, энтеробактерии, а также грамотрицательная микрофлора. Возбудителем гнойных плевритов у детей чаще является пневмококк. Нередко обнаруживают смешанную микрофлору в различных комбинациях: стрептококк и стафилококк, пневмококк и стафилококк и др. Заболевание, вызванное смешанной микрофлорой, протекает тяжелее. Для правильного лечения очень важно знать, какие микробы вызвали процесс, определить их устойчивость к антибиотикам, поэтому крайне необходимо детальное бактериологическое исследование гноя, полученного при первой пункции. Патогенез Чаще всего острый гнойный плеврит является осложнением абсцесса лёгкого, прорыв которого в плевральную полость приводит к развитию пиопневмоторакса. В других случаях абсцесса лёгкого инфекция может проникать в плевру по лимфатическим путям (рис. 156). Плевропневмонии и гриппозные пневмонии нередко осложняются гнойным плевритом. Различают пара- и метапневмонический гнойный плеврит. Парапневмонический плеврит осложняет пневмонию в момент её разгара, а метапневмонический, или постпневмонический, возникает после разрешения пневмонии. Метапневмонический плеврит встречается чаще, чем парапневмонический, и при нём чаще развиваются серозно-гнойная и гнойная экссудация. Гангрена лёгких также является причиной развития плеврита, обычно гнилостного. Раны, проникающие в плевру, особенно сопровождающиеся значительным гемопневмотораксом, при развитии инфекции приводят к гемопиотораксу. Наконец, гнойный плеврит может развиться при нагноении и прорыве паразитарной (эхинококк) или врождённой кисты лёгкого, распаде злокачественной опухоли лёгкого, кавернозном туберкулёзе лёгких в случае прорыва каверны в плевральную полость.
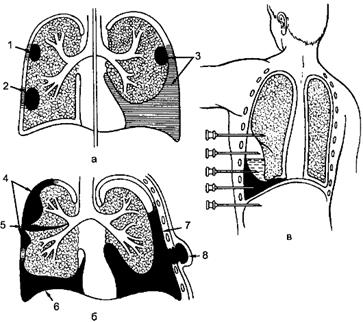
Рис. 156. Гнойный плеврит, эмпиема плевры (а, б), пункция плевры, возможные ошибки (в): 1-3 - поверхностные абсцессы лёгкого с плевральными сращениями; 4 - осумкованная эмпиема; 5 - междолевая эмпиема; 6 - диафрагмальная эмпиема; 7 - пиопневмоторакс; 8 - empiema necessitatis. Инфицирование плевральной полости может произойти лимфогенным или гематогенным путём из внелёгочных очагов гнойной инфекции (гнойный аппендицит, гнойный холецистит, панкреатит, забрюшинные флегмоны, сепсис и др.). Подобное инфицирование возникает реже, оно начинается с образования серозного выпота, который затем переходит в серозно-гнойный и гнойный. Реакция плевры на внедрившуюся микрофлору различна. При слабовирулентной инфекции образуется небольшой фибринозный выпот, склеивающий висцеральный и париетальный листки плевры, что способствует образованию спаек, сращений вокруг очага инфекции, - это сухой плеврит. Более вирулентные микробы вызывают образование обильного количества экссудата (экссудативный плеврит), который при переходе процесса в гнойное воспаление приобретает гнойный характер. Воспалительный процесс в плевре начинается с гиперемии, отёка, экссудации, появления точечных кровоизлияний, на поверхности плевры откладывается слой фибрина. Гиперемия нарастает, плевра подвергается инфильтрации лейкоцитами, гибель которых приводит к образованию гноя, скапливающегося в плевральной полости. На дне полости гной густой, содержит крошковидные массы, в более поверхностных слоях - жидкий. В самом верхнем слое может находиться прозрачный экссудат. Это следует учитывать при диагностической пункции. Отложение фибрина обусловливает склеивание листков плевры, что приводит к отграничению (осумкованию) эмпиемы. Скопление экссудата в плевральной полости при тотальном поражении плевры может быть значительным и вызывать сдавление лёгкого, смещение органов средостения в здоровую сторону, что ведёт к нарушению дыхания и кровообращения. Всасывание из гнойного очага в кровь бактериальных токсинов, продуктов распада тканей вызывает интоксикацию, тяжесть которой зависит от распространённости воспалительного процесса. Переход воспаления в продуктивную фазу приводит к образованию соединительной ткани и прорастанию её сосудами с формированием спаек, шварт. Образовавшимися плевральными спайками гнойный экссудат отграничивается от непоражённой части плевральной полости с формированием одной или нескольких камер - осумкованный гнойный плеврит. Воспалительный процесс в плевре при прогрессировании может привести к её расплавлению и прорыву гноя в окружающую клетчатку, мышцы. Через отверстия в фасции гной выходит в мышечные ложа и подкожную клетчатку грудной клетки (empiema necessitatis - эмпиема «по необходимости»). Точно так же воспаление висцеральной плевры ведёт к распространению процесса на лёгочную ткань с образованием воспалительного процесса в лёгком и лимфатических узлах корня лёгкого, расплавление стенки бронха способствует образованию бронхоплеврального свища. Развившийся воспалительный процесс в лёгком может вызвать фиброз лёгочной ткани - необратимые склеротические изменения (пневмосклероз). Лечение приводит к облитерации плевральной полости, но если полость остаётся (остаточная полость), это служит показателем развития хронического гнойного плеврита. Дата добавления: 2016-06-06 | Просмотры: 324 | Нарушение авторских прав |