 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Подзатылочные мышцы1) Большая задняя прямая мышца головы (m. rectus capitis posterior major) Начало: Остистый отросток II шейного позвонка (осевого) Конец: Затылочная кость под нижней выйной линией Функции: Поворачивает голову, наклоняет голову в свою сторону 2) Малая задняя прямая мышца головы (m. rectus capitis posterior minor) Начало: Задний бугорок I шейного позвонка (атланта) Конец: Затылочная кость под нижней выйной линией Функции: Запрокидывает и наклоняет голову в свою сторону 3) Верхняя косая мышца головы (m. obliquus capitis superior) Начало: Поперечный отросток I шейного позвонка (атланта) Конец: Затылочная кость над нижней выйной линией Функции: Наклоняет голову кзади (при двустороннем сокращении), при одностороннем — наклоняет в свою сторону 4) Нижняя косая мышца головы (m. obliquus capitis inferior) Начало: Остистый отросток II шейного позвонка (осевого) Конец: Поперечный отросток I шейного позвонка (атланта) Функции: Поворачивает голову в свою сторону Иннервация/кровоснабжение: подзатылочный нерв/глубокая артерия шеи Фасции спины. Наружная поверхность трапециевидной и длиннейшей мышцы покрыта тонкой поверхностной фасцией, которая в задней области шеи представляется более утолщенной (затылочная фасция). Кроме этой фасции, на спине имеется другая, лежащая глубже и отделяющая аутохтонную мускулатуру спины от поверхностно лежащих мышц (глубокая, или собственная, фасция спины). Она называется грудопоясничная фасция. В ней различают два листка: поверхностный (задний) и глубокий (передний). Поверхностный листок тянется от таза до головы: медиально он срастается с остистыми отростками, а латерально переходит на ребра. Глубокий листок начинается от поперечных отростков поясничных позвонков и располагается только на протяжении между XII ребром и подвздошным гребнем, где он прикрепляется вверху и внизу. Направляясь в латеральную сторону, глубокий листок покрывает переднюю поверхность m. erector spinae и по латеральному краю последнего сливается с поверхностным листком.
70). Мышцы таза. Классификация: I – по Привесу – передняя группа (подвздошно-поясничная, малая поясничная), задняя (б. ягодичная, ср. ягодичная, малая ягодичная, напрягатель широкой фасции, грушевидная, внутр. и нар. запирательная, квадратная мышца бедра) II – по Сапину – Внутренние (подвздошно-поясничная, внутр. запирательная, грушевидная); Наружные (б.ягодичная, ср. ягодичная, малая ягодичная, квадратная м. бедра, нар. запирательная, напрягаатель широкой фасции, верхняя и нижняя близнецовые) 1) Подвздошно-поясничная мышца, m. iliopsoas, имеет две головки: большая поясничная мышца, m. psoas major. Начало: боковая пов-ть тел и межпозвоночных дисков 12 гр., 1-5 поясн. позвонков, их попер. отростки Конец: малый вертел бедр. кости. Подвздошная мышца Начало: подвзд. ямка подвзд. кости Конец: малый вертел бедр. кости (соед-ся с б. поясничной м.) Функция: сгибание и супинация бедра в тазобедренном суставе. При фиксированной нижней конечности может сгибать поясничный отдел позвоночного столба 2) Малая поясничная мышца прилегает к б. поясничной. Она переходит в fascia iliaca, оканчиваясь у eminentia iliopubica. Встречается не всегда. Функция. Натягивает названную фасцию и может сгибать поясничную часть позвоночного столба Иннервация/кровоснабжение: мыш. ветви поясничного сплетения/подвздошно-поясничная, глубокая артерия, окружающая подвзд. кость 3) Большая ягодичная мышцаНачало: ягодичная пов-ть подвзд. кости, дорс. пов-ти крестца и копчика; идет косо вниз и вбок в виде параллельных мышечных пучков, разделенных соединительнотканными тонкими перегородками, отходящими от фасции, покрывающей мышцу. Самая передняя часть мышечных пучков, перейдя в широкое плоское сухожилие, огибает сбоку большой вертел и продолжается в широкую фасцию бедра. Задняя же часть мышцы прикрепляется к ягодичной бугристости бедренной кости. Между сухожилием мышцы и большим вертелом залегает синовиальная сумка. Функция. разгибает бедро в тазобедр. суставе, при укрепленных нижних конечностях разгибает туловище, подд. равновесие таза и туловища Иннервация/кровоснабжение: нижний ягодичный нерв/верхняя и нижняя ягодичная, мед. артерия, окружающая бедренную кость 2). Средняя ягодичная мышца,, в задней своей части покрыта б. ягодичной м., а спереди лежит поверхностно. Начало: ягодичная пов-ть подвдз. кости Конец: верхушка и нар. пов-ть большого вертела Функция. отводит бедро, передние пучки поворачивают бедро кнутри, задние – кнаружи Иннервация/кровоснабжение: верхний ягодичный нерв/верхняя ягодичная, латеральная, артерия, окружающая бедренную кость 3). Напрягатель широкой фасции, m. tensor fasciae latae, явл. отщеплением от средней ягодичной мышцы и располагается тотчас впереди последней на латеральной стороне бедра между двумя листками бедренной фасции, срастаясь с началом ее началом, и своим дистальным концом переходит в утолщенную полосу широкой фасции бедра. Начало: верхн. пер.подвзд. ость подвзд. кости Конец: переходит в широкую фасцию бедра Функция. Натягивает широкую фасцию бедра, через него действует на коленный сустав и сгибает бедро. Иннервация/кровосн: верхний ягодичный нерв/верхняя ягодичная, латеральная, артерия, окр. бедренную кость 4). Малая ягодичная мышца, лежит под средней ягодичной. Начало: ягод. пов-ть подвзд. кости Конец: переднелатеральная пов-ть бельшого вертела Инн/кровосн: верхний ягод. нерв/верхн. ягод., латеральная, арт, окр. бедр. кость Функция. отводит бедро, передние пучки поворачивают бедро кнутри, задние – кнаружи 5). Грушевидная мышца, m. piriformis, Начало: тазовая пов-ть крестца латеральнее крестцовых отверстий Конец: верхушка большого вертела Функция. Вращает бедро кнаружи и отчасти отводит его; при фиксированной ноге может наклонять таз в свою сторону Инн/кровосн: мыш. ветви крестцового сплетения/верхняя и нижняя агодичные 6). Внутренняя запирательная мышца Начало: края запирательного отверстия, запирательная. Конец: мед. пов-ть б. вертела На месте перегиба через кость под мышцей лежит синовиальная сумка. По краям сухожилия мышцы, лежащего вне полости таза, на задней стороне тазобедренного сустава, прирастают два плоских и узких мышечных пучка — так называемые мышцы-близнецы, m. gemellus sup. et inf., из которых верхний (т. §ете11из зирепог) начинается на седалищной ости, а нижний — от седалищного бугра. Обе эти маленькие мышцы вместе с сухожилием запирательной прикрепляются в вертельной ямке бдренной кости, будучи прикрыты с поверхности большой ягодичной мышцей. Функция. Вращает бедро кнаружи Инн/кровосн: мыш. ветви крестцового сплетения/нижняя ягод, запирательная, внутр. половая 7). Квадратная мышца бедра, лежит книзу от нижней близнецовой под нижним краем большой ягодичной мышцы. Волокна мышцы расположены в поперечном направлении от седалищного бугра до межвертельного гребня бедренной кости. Функция. Вращает бедро кнаружи Инн/кровосн: седалищный нерв/нижняя ягод., медиальная артерия, окр. бедро, запирательная 8). Наружная запирательная мышца, начинается от наружной поверхности костей таза по медиальной окружности запирательного отверстия, а также от запирательной мембраны, огибает снизу и сзади капсулу тазобедренного сустава и прикрепляется узким сухожилием к вертельной ямке и к суставной капсуле. Функция. Производит вращение бедра кнаружи Инн/кровосн: запирательный нерв/запирательная, латеральная артерия, окр. бедро Лимфоотток: лимфососуды к пристеночным подвздошым узлам, от них к общим подвздошным.
82). Молочные зубы появляются после рождения, начиная с 5—7 мес жизни. В 5—7 лет выпадают и заменяются постоянными зубами (сроки прорезывания в таблице учебника). Молочные зубы по сравнению с постоянными имеют относительно более широкие и короткие коронки и короткие корни. У ребенка на каждой верхнечелюстной кости и половине нижней челюсти имеются 2 резца, 1 клык, 2 больших коренных зуба. Малые коренные молочные зубы отсутствуют (0). Зубная формула 2012/2102. Прорезывание постоянных зубов начинается с 6—7 лет и продолжается до 13—15 лет. Первыми прорезываются нижние большие коренные зубы, затем медиальные резцы и первые верхние большие коренные латеральные резцы. Позже появляются первые коренные зубы, после них — клыки, затем — вторые малые коренные зубы, а после них — вторые большие коренные зубы. Последними (в 22—26 лет) прорезываются третьи большие коренные зубы, или зубы мудрости. Зубная формула постоянных зубов выглядит следующим образом: 3212 / 12123. Резцы имеют уплощенную широкую коронку с режущей поверхностью. Коронка верхних резцов шире, чем нижних. Корень резцов одиночный, конусовидный; у нижних резцов корень сдавлен с боков. В зависимости от расположения по отношению к срединной плоскости различают латеральные и медиальные резцы. Клыки имеют коронку коническую, заостренную. Корень одиночный, длинный, сдавленный с боков. Корень нижних клыков короче, чем верхних. Иногда корень нижних клыков раздвоен. Малые коренные зубы (премоляры) находятся позади от клыка. Коронка премоляров со стороны жевательной поверхности округлая или овальная, имеет два жевательных бугорка. Высота коронки меньше, чем у клыков. Корень у премоляров одиночный, конической формы, у верхнего премоляра он иногда раздвоен. Большие коренные зубы (моляры) расположены позади премоляров. Коронка больших коренных зубов обычно кубической формы, на жевательной поверхности имеются 3—5 бугорков. Большие коренные зубы верхней челюсти имеют 3, нижней – 2 корня. Размери моляров уменьшаются спереди назад. Зуб мудрости наименьший. Постоянные зубы. Резцы, клыки, малые коренные зубы, или премоляры, и большие коренные зубы—моляры. В составе зуба различают коронку, шейку и корень. Коронка зуба наиболее массивная часть, выступающая над десной, имеет несколько поверхностей. Язычная поверхность, вестибулярная (лицевая) поверхность — в сторону преддверия рта, контактная поверхность, жевательными поверхность (Внутри коронки находится полость коронки, содержащая пульпу и продолжающаяся в канал корня зуба. Корень зуба находится в зубной альвеоле, со стенками которой он соединен вколачиванием. Каждый зуб имеет от одного (резцы, клыки) до 2-3 корней. Внутри каждого корня имеется канал зуба, также заполненный пульпой. Корень зуба заканчивается верхушкой, имеющей отверстие, через которое в полость зуба входят артерия, нерв, выходит вена. Между коронкой и корнем находится шейка зуба, которую охватывает слизистая оболочка десны. Пульпа образована рыхлой волокнистой соединительной тканью, в которой разветвляются кровеносные сосуды и нерв. Основную массу зуба образует дентин. В области коронки дентин покрыт эмалью, в области шейки зуба и его корня — цементом. Эмаль построена из эмалевых призм толщиной 3— 5 мкм, отделенных друг от друга межпризматическим компонентом. Этот компонент обладает меньшей электронной плотностью по сравнению с эмалью. Свободная поверхность эмали покрыта тонкой кутикулой. Цемент по строению напоминает костную ткань. Он образован обызвествленными пластинками, между которыми находятся многоотростчатые цементоциты, располагающиеся в лакунах. Кровоснабжение/иннервация зубов. Зубные ветви верхнечелюстной артерии, зубы нижней челюсти - ветви нижней альвеолярной артерии, к задним зубам верхней челюсти подходят также ветви задней верхней альвеолярной артерии, к передним — ветви передней верхней альвеолярной артерии. Зубные артериальные ветви входят в полость зуба через отверстие верхушки корня зуба вместе с нервами. В пульпе зуба артерии разветвляются до капилляров. Отток крови происходит через одноименные вены, впадающие в лицевые вены. Лимфа оттекает в поднижнечелюстные, подбородочные и глубокие шейные лимфатические узлы. Зубы верхней иннервируются из верхнечелюстного нерва (вторая ветвь тройничного нерва) верхними альвеолярными нервами. Возрастные особенности. Первые появляющиеся зубы могут располагаться асимметрично и "не ровно" - это норма. В нормальном молочном прикусе между молочными резцами и клыками формируются промежутки. Молочныц зубы самостоятельно упорядочиваются по мере прорезывания постоянных. Отсутствие этих промежутков свидетельствует от нехватке места для постоянных зубов. Аномалии развития. Встречаются часто. Это нарушение расположения, числа и формы. Зубы могут располагаться на боковых поверхностях альвеолярных отростков челюстей, обращенных в сторону преддверия рта или в собственно полость рта. Реже зубы закладываются в твердом нёбе и прорезываются в полость носа. Встречаются случаи отсутствия верхних латеральных резцов, вторых малых коренных зубов. Часто наблюдаются изменения формы зубов: их удлинение или укорочение, сгибание корней под различными углами, увеличение числа корней или бугорков на жевательной поверхности коронки зуба. 94). Желчный пузырь (vesica fellea), являющийся резервуаром для накопления желчи, расположен на висцеральной поверхности печени в ямке желчного пузыря. Он представляет собой мешок длиной 8—12 см, шириной 4—5 см, напоминающий по форме грушу вместимостью около 40 см3 (рис. 37). Широкий конец пузыря образует дно, суженный — шейку, переходящую в пузырный проток, по которому желчь попадает в пузырь и выделяется из него в общий желчный проток. Между дном и шейкой расположено тело пузыря. Пузырь снизу и с боков покрыт брюшиной, только часть его стенки прилежит к печени. Дно желчного пузыря выходит из-под переднего края печени и проецируется на переднюю брюшную стенку в месте пересечения правого края прямой мышцы живота с правой реберной дугой. Стенка желчного пузыря образопана слабо развитым слоем миоцитов, снаружи покрытых рыхлой соединительной тканью. Свободная поверхность желчного пузыря покрыта брюшиной, переходящей нf него с поверхности печени, и образует серозную оболочку. В местах, где серозная оболочка отсутствует, наружная оболочка желчного пузыря представлена адвентицией. Складчатая слизистая оболочка выстлана однослойным цилиндрическим эпителием с исчерченной каемкой из микроворсинок, способным интенсивно всасывать иоду. В связи с этим пузырная желчь сгущается в 20-30 раз по сравнению с желчью, поступающей из печени в общий печеночный проток. Среди эпителиоцитов изредка встречаются одноклеточные бокаловидные гранулоциты. Они секретируют слизь, которая предохраняет поверхность слизистой оболочки от действия желчи. Под эпителием расположена собственная пластинка слизистой оболочки, в которой залегают слизистые альвеолярно-трубчатые железы. Мышечная пластика отсутствует. В шейке пузыря его слизистая оболочка формирует спиральную складку. Шейка переходит в пузырный проток, слизистая оболочка которого формирует 5—12 полулунных складок, которые расправляются при прохождении желчи. Пузырный проток, соединяясь с общим печеночным протоком, образует общий желчный проток (ductus choledochus), который в составе печеночно-двенадцатиперстной связки направляется вниз справа от общей печеночной артерии и кпереди от воротной вены. Этот проток проходит позади верхней части двенадцатиперстной кишки, затем между головкой поджелудочной железы и нисходящей частью кишки, прободает ее медиальную стенку, сливаясь с протоком поджелудочной железы. В месте слияния двух протоков имеется расширение - печеночно-поджелудочная ампула, которая открывается на вершине большого сосочка двенадцатиперстной кишки. В ампуле есть слабо развитый сфинктер ампулы (сфинктер Одди), который препятствует затеканию содержимого двенадцатиперстной кишки в желчный и панкреатический протоки. Выше сфинктера, над местом слияния протока поджелудочной железы с общим желчным протоком, располагается мощный сфинктер общего желчного протока (сфинктер Бойдена), который, собственно, регулирует приток желчи в двенадцатиперстную кишку. В период между приемами пиши сфинктер Одди закрыт и желчь скапливается в желчном пузыре, где она концентрируется. Во время пищеварения сфинктер Одди открывается, пропуская желчь в двенадцатиперстную кишку. Кровоснабжение: желчепузырная артерия (ветвь собственной печеночной артерии), Венозная кровь оттекает по желчепузырной вене в воротную вену печени. Иннервация: ветви блуждающих нервов и симпатического печеночного сплетения. Лимфоотток: Отток лимфы из Ж. п. совершается в печеночные лимфатические узлы (nodi lymphatici hepatici), расположенные у шейки Ж. п., в воротах печени, вдоль общего желчного протока Аномали развития: полностью покрыт брюшиной, имеет короткую брыжейку. Может отсутствовать или быть удвоенным. Пузырный проток изредка впадает в правый или левый печеночный проток. Разные взаимоотношения общего желчного протока и протока поджелудочной железы., особенно в дистальных их частях – перед впадением в двенадцатиперстную кишку. Возрастные особенности: Желчный пузырь у новорожденного удлиненный (3—4 см), однако дно его не выступает из-под нижнего края печени. К 10—12 годам длина желчного пузыря увеличивается примерно в 2 раза. Проецируется желчный пузырь на переднюю брюшную стенку ниже реберной дуги, на 2 см вправо от передней срединной линии. Книзу от желчного пузыря располагаются двенадцатиперстная кишка, петли брыжеечной части тонкой кишки и поперечная ободочная кишка. Окончательные размеры желчный пузырь приобретает к 20—25 годам. В пожилом возрасте появляются местные истончения стенок желчного пузыря, образуются бухтообразные выпячивания его стенок (особенно над областью его шейки).
106). Плевра представляет собой тонкую серозную оболочку, окутывающую каждое легкое (висцеральная плевра) и выстилающую стенки его плевральной полости (париетальная плевра). Плевра образована тонкой соединительнотканной основой, покрытой мезотелием, расположенным на базальной мембране. Висцеральная (легочная) плевра со всех сторон покрывает легкое, прочно срастается с его поверхностью, заходит в щели между долями. По передней и задней поверхностям корня легкого висцеральная плевра переходит в париетальную (медиастинальную) плевру. Книзу от корня легкого передний и задний листки висцеральной плевры образуют вертикально ориентированную складку — легочную связку, спускающуюся вплоть до диафрагмы. Эта связка расположена во фронтальной плоскости между медиальной поверхностью легкого и листком париетальной плевры, прилежащим к средостению. Париетальная плевра представляет собой непрерывный листок, который в каждой половине грудной полости образует вместилище для легкого, срастаясь с внутренней поверхностью грудной полости и поверхностью средостения. У париетальной плевры различают реберную, медиастинальную и диафрагмальную части. Реберная плевра покрывает изнутри внутреннюю поверхность ребер и межреберные промежутки. Спереди у грудины и сзади — у позвоночника реберная плевра переходит в медиастинальную плевру. Медиастинальная (средостенная) плевра ограничивает с латеральной стороны органы средостения, отделяя их от плевральной полости соответствующего легкого. Медиастинальная плевра идет от внутренней поверхности грудины спереди до боковой поверхности позвоночного столба сзади. Медиастинальная плевра сращена с перикардом, в области корня легкого она переходит в висцеральную плевру. Вверху на уровне головки 1 ребра реберная и медиастинальная плевры переходят друг в друга, образуя купол плевры. Спереди и медиально к куполу плевры прилежат подключичные артерия и вена. Внизу реберная и медиастинальная плевра переходят в диафрагмальную плевру. Диафрагмальная плевра покрывает диафрагму сверху, кроме ее центральных участков, к которым прилежит перикард. Плевральная полость расположена между париетальной и висцеральной плеврами в виде узкой шели, она содержит незначительное количество серозной жидкости, увлажняющей листки плевры, способствующей уменьшению трения листков висцеральной и париетальной плевры друг о друга при дыхательных движениях легких. В участках перехода реберной плевры в медиастинальную и в диафрагмальную плевру у плевральной полости имеются углубления — плевральные синусы. Они являются резервными пространствами плевральной полости, которые заполняются легкими при дыхании. Плевральные синусы могут быть местами скопления серозной или другой жидкости при заболеваниях или повреждениях легкого, плевры. Реберно-диафрагмальный синус находится в месте перехода реберной плевры в диафрагмальную. Его наибольшая глубина (9 см) соответствует уровню средней подмышечной линии. Диафрагмально-медиастиналъный синус представляет собой неглубокую сагиттально ориентированную щель плевральной полости в месте перехода нижней части диафрагмальной плевры в медиастинальную. Реберно-медиастинальный синус является небольшой щелью, расположенной при переходе переднего отдела реберной плевры в медиастинальную. Топография плевры Купол плевры расположен справа и слева на 1,5—2 см выше ключицы. Передняя и задняя границы париетальной плевры соответствуют границам правого и левого легких. Нижняя граница париетальной плевры расположена на одно ребро (на 2—3 см) ниже соответствующей границы легкого. Проходя вниз и латерально, нижняя граница реберной плевры пересекает VII ребро по средней ключичной линии, VIII ребро — по передней подмышечной, IX ребро — по средней подмышечной, X — по задней подмышечной, XI — по лопаточной линии, а на уровне XII ребра резко переходит в заднюю границу. Передние границы правой и левой реберной плевры проходят на протяжении от II до IV ребра почти параллельно друг другу, а вверху и внизу расходятся, образуя межплевральные поля. Верхнее межплевральное поле обращено вершиной книзу, располагается позади рукоятки грудины. В этом поле располагается тимус. Нижнее межплевральное поле имеет треугольную форму, находится позади нижней половины тела грудины и прилежащих к нему хрящей IV и V ребер. В нижнем межплевральном поле к передней грудной стенке прилежит покрытая перикардом передняя поверхность сердца. Особенности у детей: Плевра у новорожденного тонкая, рыхло соединена с внутригрудной фасцией, подвижна при дыхательных движениях легких. Верхний межплевральный промежуток широкий (занят крупным тимусом). В плевральной полости при старении появляются сращения (спайки) между париетальным и висцеральным листками плевры. Нижняя граница плевры у пожилых людей несколько ниже, чем в возрасте 30—40 лет.
118). Внутренние мужские половые органы. Яичко — парная мужская половая железа. Функцией яичек является образование мужских половых клеток и гормонов, поэтому яички одновременно еще и железы внешней и внутренней секреции. Яички, или семенники, расположены в области промежности в мошонке, причем левое яичко ниже правого. Они отделены друг от друга перегородкой мошонки и окружены оболочками. Поверхность каждого яичка гладкая, блестящая. Длина яичка в среднем составляет 4 см, ширина — 3 см, толщина — 2 см. Масса яичка равна 20— 30 г. Яичко имеет плотную консистенцию, овальную форму и несколько сплющено с боков. В нем различают две поверхности: более выпуклую латеральную поверхность и медиальную поверхность, а также два края: передний край и задний край, к которому прилежит придаток яичка. У яичка выделяют верхний конец и нижний конец. На верхнем конце яичка часто встречается небольших размеров отросток — привесок яичка, являющийся рудиментом краниального конца парамезонефрального протока. Строение яичка. Поверхность каждого яичка гладкая, блестящая благодаря покрывающей его снаружи беловатой фиброзной белочной оболочке, под которой расположена паренхима яичка. От внутренней поверхности заднего края белочной оболочки углубляется валикообразное утолщение соединительной ткани — средостение яичка, от которого в глубь паренхимы веерообразно идут тонкие соединительнотканные перегородки яичка. Эти перегородки разделяют паренхнму яичка на 250—300 конусовидных долек, направленных своими вершинами к средостению, а основаниями к белочной оболочке. В паренхиме каждой дольки находится 2—4 извитых семенных канальца диаметром 150—250 мкм и длиной 30—70 см каждый. Общая длина всех канальцев одного яичка 300—400 м. У половозрелого мужчины стенки извитых семенных канальцев яичка выстланы слоем сперматогенного эпителия, лежащего на базальной мембране. За базальной мембраной (волокнистый слой) следует непрерывный миоидный слой, образованный миовидными клетками, содержащими актиновые микрофиламенты и осуществляющими ритмические сокращения стенок канальца. Снаружи от миоидного слоя находится наружный слой рыхлой волокнистой соединительной ткани. Клетки сперматогенного эпителия находятся на разных стадиях развития. Здесь же располагаются поддерживающие клетки (сустентоциты, или клетки Сертоли). Они имеют пирамидальную форму. Их основание располагается на базальной мембране, а вершина достигает просвета канальца. Сустентоциты проходят через всю толщину стенок извитых канальцев между сперматогенными клетками. Апикальная часть поддерживающих клеток образует несколько пальцевидных выростов. Цитолемма, покрывающая боковые поверхности этих клеток, контактирует со сперматогенными клетками. Соседние поддерживающие клетки (клетки Сертоли) соединены между собой плотными контактами, благодаря чему сперматогенные клетки располагаются в двух ярусах. В глубоком, базальном слое залегают сперматогонии. Близкое расположение их возле кровеносных капилляров обеспечивает поступление питательных веществ. В поверхностном слое находятся сперматоциты, сперматиды и сперматозоиды. Клетки Сертоли выполняют трофическую функцию по отношению к сперматогенным элементам поверхностного слоя и могут играть роль фагоцитов. Клетки Сертоли вместе с другими структурами стенок канальцев формируют гематотестикулярный барьер. Гематотестикулярный барьер, препятствующий проникновению токсичных веществ и антител из крови к сперматогенному эпителию и антигенов в кровоток, способствует сохранению микроокружения развивающихся половых клеток. Являясь микроокружением сперматогенных клеток, клетки Сертоли участвуют в сперматогенезе. Под влиянием фолликулостимулирующего гормона гипофиза поддерживающие клетки синтезируют андроген связывающий белок (АСБ), который переносит мужские половые гормоны к сперматогенным клеткам. Придаток яичка (epididymis) расположен вдоль заднего края яичка. Различают закругленную расширенную верхнюю часть — головку придатка яичка, переходящую в среднюю часть — тело придатка яичка. Тело придатка яичка продолжается в суживающуюся нижнюю часть — хвост придатка яичка. На головке придатка яичка имеется привесок придатка яичка в виде пузырька на ножке, являющийся рудиментарным отростком мезонефрального протока. В области головки и хвоста придатка могут находиться слепо оканчивающиеся трубочки — отклоняющиеся проточки) — остатки канальцев мезонефроса (вольфова тела). Серозная оболочка, покрывающая яичко, переходит и на придаток яичка, причем с латеральной стороны она заходит в углубление между яичком и придатком яичка, выстилая пазуху придатка яичка. Выносящие канальцы яичка, имеющие извитой ход, образуют в придатке яичка конической формы дольки (конусы), разделенные тонкими соединительнотканными перегородками. Каждый каналец дольки впадает в проток придатка яичка (ductus epididymis), который образует многочисленные изгибы на всем протяжении придатка яичка. В хвостовой части придатка его проток переходит в семявыносящий проток. Мужские половые клетки вырабатываются только в извитых семенных канальцах яичка. Все остальные канальцы и протоки яичка и придатка являются семявыносящими путями. Сперматозоиды входят в состав спермы, жидкая часть которой представлена секретом семенных пузырьков и предстательной железы. Сосуды и нервы яичка и его придатка. Яичко и придаток яичка кровоснабжаются из яичковой артерии (ветвь брюшной части аорты) и частично из артерии семявыносящего протока (ветвь внутренней подвздошной артерии), анастомозирующей с яичковой артерией. Венозная кровь из яичка и придатка оттекает по яичковым венам, образующим в составе семенного канатика лозовидное венозное сплетение. Вены этого сплетения впадают справа в нижнюю полую вену, слева — в левую почечную вену. Лимфатические сосуды яичка и придатка яичка впадают в поясничные лимфатические узлы. Яичко и его придаток получают симпатическую и парасимпатическую иннервацию из яичникового сплетения. В составе сплетения имеются также чувствительные нервные волокна. Семявыносящий проток (ductus deferens) является непосредственным продолжением протока придатка яичка и заканчивается у места слияния с выделительным протоком семенного пузырька. Длина семявыносящего протока около 50 см, поперечник — около 3 мм, а диаметр просвета не превышает 0,5 мм. Стенка протока имеет значительную толщину, поэтому он не спадается и легко прощупывается в составе семенного канатика. В нем выделяют 4 части. Начальный, самый короткий отдел, находящийся позади яичка, медиальнее его придатка, называется яичковой частью. Следующая часть, поднимаясь вертикально вверх, проходит в составе семенного канатика, медиально от его сосудов, и достигает поверхностного пахового кольца — это канатиковая часть. Далее семявыносящий проток вступает в паховый канал, где располагается его паховая часть. Выйдя из пахового канала через глубокое паховое кольцо, семявыносящий проток направляется по боковой стенке малого таза вниз и кзади до слияния с выделительным протоком семенного пузырька. Этот участок семявыносящего протока получил название тазовой части. В полости малого таза проток находится под брюшиной (ретроперитонеалъно). На своем пути он огибает с латеральной стороны ствол нижней надчревной артерии, перекрещивается с наружными подвздошными артерией и веной, проникает между мочевым пузырем и прямой кишкой, пересекает мочеточник, достигает дна мочевого пузыря и подходит к основанию предстательной железы, рядом с таким же протоком противоположной стороны. Этот конечный отдел семявыносящего протока расширен, веретенообразный и образует ампулу семявыносящего протока. В нижней части ампула постепенно суживается и, войдя в толщу предстательной железы, соединяется с выделительным протоком семенного пузырька. Стенка семявыносящего протока состоит из слизистой, мышечной и адвентициальной оболочек. В области ампулы семявыносящего протока слизистая оболочка имеет бухтовидные выпячивания — дивертикулы ампулы Мышечная оболочка состоит из косо ориентированных среднего циркулярного, внутреннего и наружного продольных слоев неисчерченных клеток. Семенные пузырьки лежат латерально от семявыносящих протоков, меж дном мочевого пузыря и прямой кишкой.Нижний заостренный конец семенного пузырька переходит в узкий выделительный проток, который соединяется под острым углом с семявыносящим протоком той же стороны, образуя вместе с ним семявыбрасывающий проток. Последний представляет собой тоненький каналец длиной около 2 см, который, начавшись от места слияния проходит через толщу предстательной железы и открывается в предстательную часть мочеиспускательного канала узким отверстием у основания семенного бугорка. Стенки семенных пузырьков состоят из тех же слоев, что и семявыносящий проток. Семенные пузырьки представляют собой секреторные органы, которые вырабатывают жидкую часть спермы. Сосуды и нервы: Семенной пузырек кровоснабжается из нисходящей ветви артерии семявыносящего протока (ветвь пупочной артерии). Восходящая ветвь артерии семявыносящего протока приносит кровь к стенкам семявыносящего протока. Ампула семявыносящего протока получает кровь по ветвям средней прямокишечной артерии и нижней пузырной артерии (из внутренней подвздошной артерии). Венозная кровь из семенных пузырьков по венам оттекает в венозное сплетение мочевого пузыря, а затем во внутреннюю подвздошную вену. Лимфа от семенных пузырьков и семявыносящего протока оттекает во внутренние подвздошные лимфатические узлы. Семенные пузырьки и семявыносящий проток получают симпатическую и парасимпатическую иннервацию из сплетения семявыносящего протока (из нижнего подчревного сплетения). Простата непарный мышечно-железистый орган. Железа выделяет секрет, входящий в состав спермы. Предстательная железа расположена в передненижней части малого таза под мочевым пузырем, на мочеполовой диафрагме. Через предстательную железу проходят начальный отдел мочеиспускательного канала, правый и левый семявыбрасывающие протоки. По форме предстательная железа напоминает каштан. У предстательной железы различают обращенное вверх основание, которое прилежит к дну мочевого пузыря, семенным пузырькам и ампулам семявыносящих протоков. Выделяют также переднюю, заднюю, нижнебоковые поверхности и верхушку железы. Передняя поверхность обращена к лобковому симфизу и отделена от него рыхлой клетчаткой с залегающим в ней венозным сплетением. К лобковому симфизу от предстательной железы идут боковые и срединная лобково-предстательные связки и лобково-предстательная мышца. Задняя поверхность направлена к ампуле прямой кишки и отделена от нее соединительнотканной пластинкой — прямокишечно-пузырной перегородкой. Соседство с прямой кишкой позволяет прощупать у живого человека предстательную железу через переднюю стенку прямой кишки. Нижнелатеральная поверхность закруглена и обращена к мышце, поднимающей задний проход. Верхушка обращена вниз и прилежит к мочеполовой диафрагме. Мочеиспускательный канал входит в основание простаты, при этом большая часть железы остается позади от канала, и выходит из железы в области ее верхушки. Вещество предстательной железы имеет плотную консистенцию и серовато-красный цвет. У предстательной железы выделяют две доли: правую и левую. Граница между ними видна на передней поверхности железы в виде неглубокой бороздки. Участок железы, выступающий на задней поверхности основания и ограниченный мочеиспускательным каналом спереди и семявыбрасывающими протоками сзади, называют перешейком, или средней долей. Строение. Снаружи предстательная железа покрыта капсулой, от которой внутрь железы ответвляются пучки соединительнотканных волокон — перегородки. Паренхима состоит из железистой ткани, а также из гладкой мышечной ткани, составляющей мышечное вещество. Железистая ткань группируется в отдельные комплексы в виде железок (долек) альвеолярно-трубчатого строения. Они находятся главным образом в задней и боковых отделах. Непосредственно вокруг мочеиспускательного канала располагаются мелкие слизистые железы, открывающиеся в уретру. Здесь превалирует гладкая мышечная ткань, которая концентрируется вокруг просвета мужского мочеиспускательного канала. Эта мышечная ткань предстательной железы объединяется с мышечными пучками дна мочевого пузыря и участвует в образовании внутреннего (непроизвольного) сфинктера мужского мочеиспускательного канала. Железистые ходы железок, сливаясь попарно, переходят в выводные предстательные проточки, которые точечными отверстиями открываются в мужской мочеиспускательный канал в области семенного холмика. Сокращение мышечных пучков способствует выведению секрета простатических и слизистых желез в мочеиспускательный канал. Сосуды и нервы простаты. Кровоснабжение простаты осуществляется многочисленными мелкими артериальными ветвями, отходящими от нижних мочепузырных и средних прямокишечных артерий (из системы внутренних подвздошных артерий). Венозная кровь от предстательной железы оттекает в венозное сплетение простаты, из него — в нижние мочепузырные вены, которые впадают в правую и левую внутренние подвздошные вены. Лимфатические сосуды простаты впадают во внутренние подвздошные лимфатические узлы. Нервы происходят из простатического сплетения, в которое из нижнего подчревного сплетения поступают симпатические (из симпатических стволов) и парасимпатические (из тазовых внутренностных нервов) волокна. Возрастные особенности: Яичко до периода полового созревания (13—15 лет) растет медленно, а затем его развитие резко ускоряется. У новорожденного длина яичка равна 10 мм, масса — 0,2 г. К 14 годам длина яичка увеличивается в 2—2,5 раза (до 20—25 мм), а масса достигает 2 г. В 18—20 лет длина яичка составляет 38—40 мм, а масса увеличивается до 20 г. В зрелом возрасте (22 года и позже) размеры и масса яичка возрастают незначительно, а после 60 лет несколько уменьшаются. Придаток яичка относительно крупный. Длина придатка яичка у новорожденного равна 20 мм, масса составляет 0,12 г. В течение первых 10 лет придаток яичка растет медленно, затем рост его ускоряется. Привесок яичка, придаток привеска яичка и привесок придатка яичка у новорожденного имеют относительно крупные размеры, растут до 8—10 лет, а затем постепенно подвергаются обратному развитию. У новорожденного извитые и прямые семенные канальцы, а также канальцы сети яичка не имеют просвета, который появляется к периоду полового созревания. В юношеском возрасте диаметр семенных канальцев удваивается, у взрослых мужчин он увеличивается в 3 раза по сравнению с диаметром семенных канальцев у новорожденных. К моменту рождения яички должны опуститься в мошонку. Однако при задержке опускания яичек у новорожденного они могут находиться в паховом канале (забрюшинно). В этих случаях яички опускаются в мошонку позже. Поперечник семенного канатика у новорожденного равен 4,0—4,5 мм. Семявыносящий проток очень тонкий, продольный мышечный слой в его стенке отсутствует (появляется к 5 годам). Мышца, поднимающая яичко, развита слабо. До 14 лет семенной канатик и составляющие его образования растут медленно, а затем их рост ускоряется. Толщина семенного канатика у подростка 15 лет равна примерно 6 мм, поперечник семявыносяще-го протока — 1,6 мм. Семенные пузырьки у новорожденного развиты слабо, длина пузырька равна 1 мм, полость очень маленькая. До 12—14 лет семенные пузырьки растут медленно, в подростковом возрасте (13—15 лет) их рост ускоряется, размеры и полость заметно возрастают. У новорожденного они расположены высоко в связи с высоким положением мочевого пузыря, со всех сторон покрыты брюшиной. К 2 годам пузырьки опускаются и оказываются лежащими забрюшинно. Брюшина прилежит только к их верхушкам. Семявыбрасывающие протоки у новорожденного короткие (длиной 8—12 мм). У новорожденного и детей грудного возраста (до 1 года) простата шаровидная, так как правая и левая доли еще не выражены. Расположена высоко, на ощупь мягкая, железистая ткань не развита. Ускоренный рост железы отмечается после 10 лет. К подростковому возрасту появляются доли и железа приобретает форму, характерную для железы взрослого человека. В этот период внутреннее отверстие мужского мочеиспускательного канала как бы смещается к передне-верхнему краю предстательной железы. Железистая паренхима предстательной железы быстро развивается в подростковом возрасте. В это время формируются предстательные проточки и железа приобретает форму, свойственную железе взрослого мужчины. К 20—25 годам предстательная железа полностью развита. Масса железы у новорожденного составляет 0,82 г, в 1—3 года — 1,5 г, в период второго детства (8—12 лет) — 1,9 г, а в подростковом возрасте (13—16 лет) — 8,8 г. Аномалии развития: недоразвитие одного яичка или его отсутствие (монархизм), при задержке опускания яичек в малом тазе или в паховом канале возникает двусторонний крипторхизм. Иногда яичко в процессе опускания задерживается, что приводит к необычному его расположению - эктопия. При этом яичко может находиться в брюшной полости, либо под кожей промежности, либо под кожей в области наружного кольца бедренного канала. Булъбоуретральная железа glandula bulbourethralis, железа Купера) — парный орган, выделяющий вязкую жидкость, защищающую слизистую оболочку стенки мужского мочеиспускательного канала от раздражения ее мочой. Расположены позади перепончатой части мужского мочеиспускательного канала, в толще глубокой поперечной мышцы промежности. Железы отстоят друг от друга на расстоянии около 0,6 см. Железа округлая, имеет плотную консистенцию и желтовато-бурый цвет, слегка бугристую поверхность; диаметр ее равен 0,3—0,8 см. Проток бульбоуретралыюй железы тонкий и длинный (около 3—4 см). Прободая луковицу полового члена, эти протоки открываются в мочеиспускательный канал. Секреторные отделы и выводные протоки желез альвеолярно-трубчатые по форме, имеют многочисленные расширения. Начальные (секреторные) отделы желез выстланы уплощенными эндокриноцитами слизистого типа, расположенными на базальной мембране. Внутренний слой стенок протоков образован кубическим и призматическим эпителием. Кровоснабжение ветви из внутренних половых артерий. Венозная кровь оттекает в вены луковицы полового члена. Лимфатические сосуды впадают во внутренние подвздошные лимфатические узлы. Иннервируются бульбоуретральные железы ветвями полового нерва и из сплетений, окружающих артерии и вены (от венозного сплетения простаты). Семенной канатик образуется в процессе опускания яичка. Он представляет собой круглый тяж длиной 15—20 см, простирающийся от глубокого пахового кольца до верхнего конца яичка. Из пахового канала под кожу лобковой области семенной канатик выходит через поверхностное паховое кольцо. В состав семенного канатика входят семявыносящий проток, яичковая артерия, артерия семявыносяшего протока, лозовидное (венозное) сплетение, лимфатические сосуды яичка и его придатка, нервы, а также следы (остатки) влагалищного отростка в виде тонкого фиброзного тяжа. Семявыносящий проток, являющийся основным компонентом семенного канатика, а также сосуды и нервы окружены оболочками, которые продолжаются в оболочки яичка. Самая внутренняя оболочка, непосредственно окутывающая проток, сосуды и нервы, — внутренняя семенная фасция. Кнаружи от нее находятся мышца, поднимающая яичко и фасция этой мышцы. Самой наружной оболочкой семенного канатика является наружная семенная фасция, окутывающая снаружи весь семенной канатик.
130). Сердце. Форма и размеры. Это полый мышечный орган, нагнетающий кровь в артерии и принимающий венозную кровь. Располагается сердце в грудной полости в составе органов среднего средостения. По форме сердце напоминает конус. Продольная ось сердца направлена косо — справа налево, сверху вниз и сзади наперед; оно на две трети располагается в левой половине грудной полости. Верхушка сердца обращена вниз, влево и вперед, а более широкое основание сердца — кверху и кзади. Грудино-реберная (передняя) поверхность сердца более выпуклая, обращена к задней поверхности грудины и хрящевым отделам ребер. Нижняя (задняя) поверхность прилежит к диафрагме и называется диафрагмальной поверхностью. Боковые поверхности сердца обращены к легким, каждая из них называется легочной поверхностью. На рентгенограммах эти поверхности имеют вид контуров, так называемых краев сердца: правого заостренного и левого более тупого. Средняя масса сердца у мужчин равна примерно 300 г, у женшин — 250 г. Наибольший поперечный размер сердца 9—11 см, переднезадний размер — 6—8 см. Длина сердца составляет 10—15 см, толщина стенки предсердий — 2—3 мм, правого желудочка — 4—6 мм и левого — 9—11 мм. На поверхности сердца различают поперечно расположенную, довольно глубокую венечную борозду, которая является границей между предсердиями и желудочками. В этой борозде располагаются венечные артерии сердца. Спереди борозда прикрыта легочным стволом и восходящей частью аорты, позади которых располагаются предсердия. Выше венечной борозды на передней поверхности сердца находятся часть правого предсердия с его правым ушком и ушко левого предсердия, лежащего целиком позади легочного ствола. На передней грудино-реберной поверхности сердца видна передняя межжелудочковая борозда, к которой прилежат одноименная артерия и большая вена сердца. На задней стороне сердца видна задняя межжелудочковая борозда с лежащими в ней одноименной артерией и средней веной сердца. Продольная передняя межжелудочковая борозда делит грудино-реберную поверхность сердца на более обширную правую часть, соответствующую правому желудочку, и меньшую левую, принадлежащую левому желудочку. Большая часть левого желудочка образует заднюю поверхность сердца. Задняя (нижняя) межжелудочковая борозда начинается на задней поверхности сердца у места впадения венечного синуса в правое предсердие, достигает верхушки сердца, где при помощи вырезки верхушки сердца соединяется с нижней частью передней борозды. У взрослых людей в зависимости от типа телосложения сердце имеет различную форму. Так, у людей долихоморфного типа телосложения ось сердца ориентирована вертикально и сердце по форме напоминает висящую каплю («капельное сердце»). У людей брахиморфного типа телосложения, у которых диафрагма расположена относительно высоко, а угол между длинной осью сердца и срединной плоскостью тела близок к прямому, сердце занимает горизонтальное положение (так называемое поперечное, или лежачее сердце). Горизонтальное положение сердца у женщин встречается чаще, чем у мужчин. У людей мезоморфного типа телосложения сердце занимает косое положение (угол между длинной осью сердца и срединной плоскостью тела равен 43—48°). Топография. см. рисунок. Верхняя граница сердца проходит по линии, соединяющей верхние края хрящей правого и левого третьих ребер.
142). Общая подвздошная артерия. Правая и левая артерии явл. конечными ветвями, на которые аорта распадается на уровне IV поясничного позвонка несколько влево от средней линии, почему правая общая подвздошная артерия на 6-7 мм длиннее левой. От места раздвоения аорты общие артерии расходятся под острым углом (у мужчины угол расхождения равен приблизительно 60°, у женщины в связи с большей шириной таза— 68-70°) и направляются вниз и латерально к крестцово-подвздошному сочленению, на уровне которого каждая делится на две конечные ветви: внутреннюю подвздошную артерию для стенок и органов таза и наружную подвздошную артерию — главным образом для нижней конечности. По своему происхождению представляют собой начальные отрезки пупочных артерий зародыша. Внутренняя подвздошная артерия начавшись от нижнего конца общей подвздошной артерии на уровне крестцово-подвздошного сочленения, спускается в малый таз и простирается до верхнего края большого седалищного отверстия. Делится на уровне верхнего края большого седалищного отверстия сначала на 2 основных ствола — задний и передний. На своем пути прикрыта брюшиной, а спереди вдоль нее спускается мочеточник, сзади лежитвнутр. подвзошная вена. Пристеночные ветви: 1) подвздошно-поясничная артерия, попадает в fossa iliaca, где анастомозирует с глубокой артерией, огибающей подвздошную кость от нар. подвзд. артерии; 2) латеральная крестцовая артерия, снабжает кровью mm. levator ani et piriformis, нервные стволы крестцового сплетения; 3) верхняя ягодичная артерия представляет собой продолжение заднего ствола внутренней подвздошной артерии, выходит из таза через foramen suprapiriforme к ягодичным мышцам, сопровождая верхним ягодичным нервом; 4) запирательная артерия направляется к запирательному отверстию; по выходе из запирательного канала она питает нар. запирательную мышцу, аддукторы и дает вертлужную ветвь, которая через вертлужную вырезку проникает в тазобедренный сустав и питает головку бедренной кости; 5) нижняя ягодичная артерия, проходит через foramen infrapiriforme вместе с внутр. лобковой артерией и n. isgiadicus, которому она дает длинную тонкую веточку — артерию, сопровождающую седалищный нерв. Выйдя из полости таза дает мышечные веточки к ягодичным и другим ближайшим мышцам. Висцеральные ветви внутренней подвздошной артерии: 1) пупочная артерия, сохраняет у взрослого просвет лишь на небольшом протяжении — от начала до места отхождения от нее верхней пузырной артерии, остальной участок ее ствола до пупка облитерируется и превращается в среднюю пупочную связку; 2) к мочеточнику; 3) верхняя пузырная артерия, отходит от начальной части пупочной артерии и разветвляется в верхней части мочевого пузыря, нижняя пузырная артерия начинается от внутр. подвздошной артерии и снабжает мочеточник и дно мочевого пузыря, а также дает ветви к влагалищу (у женщин), предстательной железе и семенным пузырькам (у мужчин); 4) артерия семявыносящего протока идет к семявынос. протоку и в сопровождении его простирается до яичка, к которому также отдает ветви; 5) маточная артерия, отходит или от ствола внутр. подвзд. артерии, или от начальной части пупочной, направляется в медиальную сторону, пересекает мочеточник и, достигнув между двумя листками широкой связки матки боковой стороны шейки матки, дает вниз ветвь — влагалищную артерию к стенкам влагалища, сама же поворачивает кверху, вдоль линии прикрепления к матке широкой связки; дает веточки к маточной трубе и к яичнику 6) средняя прямокишечная артерия отходит или от авнутр. подвзд. арт., или от нижней пузырной, разветвляется в стенках прямой кишки, анастомозируя с верхней и нижней прямокишечной 7) внутренняя половая артерия, крупная артерия, является конечной ветвью переднего ствола a. hypogastrica: она покидает полость малого тая через lacuna infrapiriformis, но тотчас же, обогнув сзади spina ischii, проходит черев малое седалищное отверстие на боковую стенку fossa ischiorectalis. Здесь она распадается на ветви нижняя прямокишечная артерия,снабжающие мочеиспускательный канал, мышцы промежности, влагалище, бульбоуретральные железы, наружные половые органы Наружная подвздошная артерия, начавшись за уровне крестцово-подвздошного сочленения, тянется вниз и вперед по медиальному краю m. psoas до паховой связки и по выходе на бедро через vasorum латеральнее бедренной вены называется бедренной артерией. Кроме веточек к m. psoas дает 2 крупные ветви, отходящие возле самой паховой связки 1). Нижняя надчревная артерия направляется медиально а затем вверх, между fascia transversalis спереди и пристеночной брюшиной сзади и входит внутрь влагалища прямой мышцы живота; по задней поверхности мышцы направляется вверх и своими ветвями анастомо-зирует с верхней надчревной, Нижняя надчр. отдает 2 ветви: лобковую ветвь и артерию мышцы, подвешивающей яичко, а. cramasterica 2). Глубокая артерия, огибающая подвздошную кость идет параллельно паховой связке к подвздошному гребню кзади и питает m. transversus abdominis и подвздошную мышцу.
154). Верхняя полая вена —диаметр 21—25 мм и длина 5—8 см. Образуется в результате слияния правой и левой плечеголовных вен позади места соединения хряща I правого ребра с грудиной. Вена следует отвесно вниз и на уровне соединения третьего правого хряща с грудиной впадает в правое предсердие. Впереди вены находятся тимус и покрытая плеврой медиастинальная часть правого легкого. Справа к вене прилежит медиастинальная плевра, слева — восходящая часть аорты. Задней своей стенкой верхняя полая вена соприкасается с передней поверхностью корня правого легкого. В верхнюю полую вену впадает справа непарная вена, а слева — мелкие средостенные и перикардиальные вены. Верхняя полая вена собирает кровь от трех групп вен: вен стенок грудной и частично брюшной полостей, вен головы и шеи и вен обеих верхних конечностей, т.е. от тех областей, которые кровоснабжаются ветвями дуги и грудной части аорты. Непарная вена (v. azygos) является продолжением в грудной полости правой восходящей поясничной вены, которая проходит между мышечными пучками правой ножки поясничной части диафрагмы в заднее средостение и на своем пути анастомозирует с правыми поясничными венами, впадающими в нижнюю полую вену. Позади и слева от непарной вены находятся позвоночный столб, грудная часть аорты и грудной проток, а также правые задние межреберные артерии. Впереди вены лежит пищевод. На уровне IV—V грудных позвонков непарная вена огибает сзади и сверху корень правого легкого, затем направляется вперед и вниз и впадает в верхнюю полую вену. В устье непарной вены имеется два клапана. В непарную вену на ее пути к верхней полой вене впадают полунепарная вена и вены задней стенки грудной полости: правая верхняя межреберная вена; задние межреберные вены, а также вены органов грудной полости: пищеводные, бронхиальные, перикардиальные и медиастинальные вены. Полунепарная вена (v.hemiazygos) тоньше, чем непарная вена, так как в нее впадает только 4—5 нижних левых задних межреберных вен. Является продолжением левой восходящей поясничной вены, проходит между мышечными пучками левой ножки диафрагмы в заднее средостение, прилегая к левой поверхности грудных позвонков. Справа от полунепарной вены находятся грудная часть аорты, позади — левые задние межреберные артерии. На уровне VII—X грудных позвонков полунепарная вена поворачивает круто вправо, пересекает спереди позвоночный столб, располагается позади аорты, пищевода и грудного протока) и впадает в непарную вену. В полунепарную вену впадают идущая сверху вниз добавочная полунепарная вена, принимающая 6—7 верхних межреберных вен (I—VII), а также пищеводные и медиастинальные вены. Наиболее значительными притоками непарной и полунепарной вен являются задние межреберные вены, каждая из которых своим передним концом соединена с передней межреберной веной, притоком внутренней грудной вены. Наличие таких соединений вен создает возможность оттока венозной крови от стенок грудной полости назад в непарную и полунепарную вены и вперед — во внутренние грудные вены 166). Грудной проток общая длина составляет 30-41 см. Начинается от слияния правого и левого поясничных стволов. Уровень начала грудного протока колеблется между XI грудным и II поясничным позвонками. У начала грудной проток имеет расширение. Возникнув в брюшной полости, грудной проток проходит в грудную полость через аортальное отверстие, где он срастается с правой ножкой диафрагмы, которая своим сокращением способствует движению лимфы по протоку. Проникнув в грудную полость, проток направляется кверху впереди позвоночного столба, располагаясь справа от грудной части аорты, позади пищевода и далее позади дуги аорты. Достигнув дуги аорты, на уровне V—III грудных позвонков он начинает отклоняться влево. На уровне VII шейного позвонка грудной проток выходит на шею и, образуя дугу, вливается в левую внутреннюю яремную вену или в угол соединения ее с левой подключичной веной. Место впадения грудного протока изнутри снабжено двумя хорошо развитыми складочками, препятствующими проникновению в него крови. В верхнюю часть грудного протока вливаются левый бронхосредостенный ствол,, собирающий лимфу от стенок и органов левой половины грудной клетки, левый подключичный ствол — от левой верхней конечности и левый яремный ствол — от левой половины шеи и головы. Таким образом, грудной проток собирает около 3/4 всей лимфы, почти со всего тела, за исключением правой половины головы и шеи, правой руки, правой половины грудной клетки и полости и нижней доли левого легкого. Из перечисленных областей лимфа течет в правый лимфатический проток, впадающий в правую подключичную вену или в правый венозный угол. Все лимфатические сосуды имеют в своих стенках нервы — афферентные и эфферентные.
178). Анатомия и топография лимфососудов и лимфоузлов верхней конечности. У верхней конечности имеются поверхностные и глубокие лимфососуды, направляющиеся к локтевым и подмышечным лимфоузлам. Поверхностные лимфососуды располагаются возле подкожных вен верхней конечности и образуют три группы: латеральную, медиальную и переднюю. Латеральной группа (5—10). Формируются в коже и подкожной основе I—III пальцев, латерального края кисти, предплечья и плеча, следуют вдоль латеральной подкожной вены и впадают в подмышечные лимфатические узлы. Медиальная группа (5—15). Образуются в коже и подкожной основе IV—V пальцев и частично III пальца, медиальной стороны кисти, предплечья и плеча. В области локтя сосуды медиальной группы переходят на переднемедиальную поверхность конечности и направляются к локтевым и подмышечным лимфатическим узлам. Средняя группа. Следуют от передней (ладонной) поверхности запястья и предплечья, затем вдоль промежуточной вены предплечья направляются в сторону локтя, где часть из них присоединяется к латеральной группе, а часть — к медиальной. Глубокие лимфососуды, отводящие лимфу от мышц, сухожилий, фасций, суставных капсул и связок, надкостницы, нервов, сопровождают крупные артерии и вены верхней конечности. Часть поверхностных и глубоких лимфо сосудов верхней конечности, следующих от кисти и предплечья, впадают в локтевые лимфоузлы. Эти узлы располагаются в локтевой ямке поверхностно, на фасции, возле медиальной подкожной вены, а также в глубине, под фасцией, возле глубокого сосудистого пучка. Выносящие лимфососуды этих узлов направляются к подмышечным лимфоузлам, залегающим в жировой клетчатке подмышечной полости. Это шесть самостоятельных групп: 1) латеральные (1—8); 2) медиальные, или грудные (1—9); 3) подлопаточные, или задние (1 — 11); 4) нижние (1—7); 5) центральные (2—12) группы, лежащие между подмышечной веной и медиальной стенкой полости; 6) верхушечные лимфатические узлы, которые находятся возле подмышечных артерии и вены под ключицей, выше малой грудной мышцы. Отдельные группы узлов прилежат к стенкам подмышечной полости, другие располагаются возле сосудисто-нервного пучка. В подмышечные лимфоузлы впадают поверхностные и глубокие лимфатические сосуды верхней конечности, передней, латеральной и задней стенок грудной полости и молочной железы. От молочной железы лимфососуды направляются главным образом к медиальным (грудным) подмышечным узлам, а также к центральным и верхушечным подмышечным лимфоузлам. Сосуды следуют также к окологрудинным и латеральным шейным глубоким лимфатическим узлам. Выносящие лимфатические сосуды латеральной, медиальной, задней, нижней и центральной групп направляются к верхушечным подмышечным лимфатическим узлам, лежащим на путях тока лимфы от верхней конечности в вены нижней области шеи. В передней стенке подмышечной полости, между большой и малой грудными мышцами, встречаются непостоянные межгрудные лимфатические узлы. всего 1—5). В эти узлы впадают лимфатические сосуды от прилежащих мышц, латеральных и нижних подмышечных узлов, а также от молочной железы. Выносящие лимфатические сосуды межгрудных узлов направляются к верхушечным подмышечным лимфатическим узлам. Выносящие лимфатические сосуды верхушечных подмышечных лимфатических узлов в области грудино-ключичного треугольника образуют один общий подключичный ствол или два-три крупных сосуда, которые сопровождают подключичную вену и впадают в венозных угол в нижних отделах шеи или в подключичную вену справа, а слева — в шейную часть грудного протока.
190). Мост (pons; варолиев мост) на основании стволовой части мозга имеет вид поперечно расположенного валика, который вверху (спереди) граничит со средним мозгом (с ножками мозга), а внизу (сзади) — с продолговатым мозгом. Дорсальная поверхность обращена в сторону IV желудочка и участвует в образовании его дна — ромбовидной ямки. В латеральном направлении с каждой стороны переходит в среднюю мозжечковую ножку, уходящую в полушарие мозжечка. Границей между средней мозжечковой ножкой и мостом является место выхода тройничного нерва. В глубокой поперечной борозде, отделяющей мост от пирамид продолговатого мозга, выходят корешки правого и левого отводящих нервов. В латеральной части этой борозды видны корешки лицевого (VII пара) и преддверие улиткового (VIII пара) нервов (2 слуховых ядра – заднее и переднее улитковое; вестибулярные – ядро Бехтерева, Дейтерса, Ролера, Швальда). Дата добавления: 2014-12-11 | Просмотры: 1926 | Нарушение авторских прав |
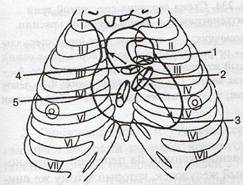 Правая граница спускается от уровня верхнего края хряща III правого ребра вертикально вниз до хряща V правого ребра (на 1—2 см справа от края грудины). Нижнюю границу проводят по линии, которая идет от хряща V правого ребра до верхушки сердца. Эта линия проецируется в левом пятом межреберье на 1,0—1,5 см кнутри от среднеключичной линии. Левая граница сердца простирается от верхнего края хряща III левого ребра, начинаясь на уровне середины расстояния между левым краем грудины и левой среднеключичной линией, и продолжается к верхушке сердца. Правое и левое предсердно-желудочковые отверстия (2 и 4 на рис.) проецируются на переднюю грудную стенку по косой линии, следующей от грудинного конца хряща III левого ребра к хрящу V правого ребра. Левое предсердие-желудочковое отверстие находится на этой линии на уровне хряща III левого ребра, правое - над местом прикрепления хряща V правого ребра к грудине Отверстие аорты (5 на рис.) лежит позади левого края грудины на уровне 3 реберного промежутка, отверстие легочного ствола - над местом прикрепления хряща III левого ребра к грудине (1 на рис.). Проводящая система сердца. состоит из синусно-предсердного узла, предсердно-желудочковогоузла, предсердие-желудочкового пучка (пучка Тиса), его правой плевой ножек и разветвлений. Синусно-предсердный узел расположен под эпикардом правого предсердия, между местом впадения верхней полой вены и ушком правого предсердия. От этого узла импульс распространяется по кардиомиоцитам предсердий и к предсердно-желудочковому узлу, который лежит в межпредсердной стенке близ перегородочной створки трехстворчатого клапана. Затем возбуждение распространяется на короткий предсердно-желудочковый пучок (пучок Гиса), отходящий от этого узла, через предсердно-желудочковую перегородку в сторону желудочков. Пучок Гиса в верхней части межжелудочковой перегородки разделяется на две ножки — правую и левую. Ножки пучка разветвляются под эндокардом и в толще миокарда желудочков на более тонкие пучки проводящих мышечных волокон (волокна Пуркинье). По предсердно – делудочковому пучку импульс от предсердий передается на желудочки, благодаря чему устанавливается последовательность систолы предсердий и желудочков. Возрастные особенности. У новорожденных и детей всех возрастных групп предсердно-желудочковые клапаны эластичные, створки блестящие. В 20—25 лет створки этих клапанов уплотняются, края их становятся неровными. У новорожденных и детей грудного возраста сердце располагается высоко и лежит поперечно. Переход сердца из поперечного положения в косое начинается в конце первого года жизни. У 2—3 летних детей преобладает косое положение сердца. Нижняя граница сердца у детей до 1 года расположена на один межреберный промежуток выше, чем у взрослых. Верхняя граница находится на уровне второго межреберья, верхушка сердца проецируется в четвертом левом межреберье (кнаружи от среднеключичной линии). Правая граница сердца наиболее часто располагается соответственно правому краю грудины, на 0,5— 1,0 см вправо от него. У новорожденных грудинно-реберная (передняя) поверхность сердца образована правым предсердием, правым желудочком и большей частью левого желудочка. С передней грудной стенкой соприкасаются главным образом желудочки. У детей старше 2 лет, кроме этого, к грудной стенке прилежит еще часть правого предсердия.
Правая граница спускается от уровня верхнего края хряща III правого ребра вертикально вниз до хряща V правого ребра (на 1—2 см справа от края грудины). Нижнюю границу проводят по линии, которая идет от хряща V правого ребра до верхушки сердца. Эта линия проецируется в левом пятом межреберье на 1,0—1,5 см кнутри от среднеключичной линии. Левая граница сердца простирается от верхнего края хряща III левого ребра, начинаясь на уровне середины расстояния между левым краем грудины и левой среднеключичной линией, и продолжается к верхушке сердца. Правое и левое предсердно-желудочковые отверстия (2 и 4 на рис.) проецируются на переднюю грудную стенку по косой линии, следующей от грудинного конца хряща III левого ребра к хрящу V правого ребра. Левое предсердие-желудочковое отверстие находится на этой линии на уровне хряща III левого ребра, правое - над местом прикрепления хряща V правого ребра к грудине Отверстие аорты (5 на рис.) лежит позади левого края грудины на уровне 3 реберного промежутка, отверстие легочного ствола - над местом прикрепления хряща III левого ребра к грудине (1 на рис.). Проводящая система сердца. состоит из синусно-предсердного узла, предсердно-желудочковогоузла, предсердие-желудочкового пучка (пучка Тиса), его правой плевой ножек и разветвлений. Синусно-предсердный узел расположен под эпикардом правого предсердия, между местом впадения верхней полой вены и ушком правого предсердия. От этого узла импульс распространяется по кардиомиоцитам предсердий и к предсердно-желудочковому узлу, который лежит в межпредсердной стенке близ перегородочной створки трехстворчатого клапана. Затем возбуждение распространяется на короткий предсердно-желудочковый пучок (пучок Гиса), отходящий от этого узла, через предсердно-желудочковую перегородку в сторону желудочков. Пучок Гиса в верхней части межжелудочковой перегородки разделяется на две ножки — правую и левую. Ножки пучка разветвляются под эндокардом и в толще миокарда желудочков на более тонкие пучки проводящих мышечных волокон (волокна Пуркинье). По предсердно – делудочковому пучку импульс от предсердий передается на желудочки, благодаря чему устанавливается последовательность систолы предсердий и желудочков. Возрастные особенности. У новорожденных и детей всех возрастных групп предсердно-желудочковые клапаны эластичные, створки блестящие. В 20—25 лет створки этих клапанов уплотняются, края их становятся неровными. У новорожденных и детей грудного возраста сердце располагается высоко и лежит поперечно. Переход сердца из поперечного положения в косое начинается в конце первого года жизни. У 2—3 летних детей преобладает косое положение сердца. Нижняя граница сердца у детей до 1 года расположена на один межреберный промежуток выше, чем у взрослых. Верхняя граница находится на уровне второго межреберья, верхушка сердца проецируется в четвертом левом межреберье (кнаружи от среднеключичной линии). Правая граница сердца наиболее часто располагается соответственно правому краю грудины, на 0,5— 1,0 см вправо от него. У новорожденных грудинно-реберная (передняя) поверхность сердца образована правым предсердием, правым желудочком и большей частью левого желудочка. С передней грудной стенкой соприкасаются главным образом желудочки. У детей старше 2 лет, кроме этого, к грудной стенке прилежит еще часть правого предсердия.