|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Виды ЛПУВ Российской Федерации существуют следующие виды лечебно-профилактических учреждений: больницы, поликлиники, диспансеры, МСЧ, ФАП, здравпункты, родильные дома, дома ребенка, санаторно-курортные учреждения, учреждения скорой помощи, санитарно-эпидемиологические учреждения; станции переливания крови и т.д. Но основное ЛПУ – это больница (госпиталь, стационар). Больница предназначена для оказания населению стационарной помощи. Больницы могут проектироваться в комплексе с поликлиникой, станцией скорой медицинской помощи, роддомом и т.д. В зависимости от района обслуживания многопрофильные больницы подразделяют на: участковые, районные, центральные районные (ЦРБ), городские и областные (краевые). Самостоятельными типами больниц являются больницы скорой помощи, детские, восстановительного лечения (реабилитационные). Для оказания стационарной помощи определенного профиля существуют специализированные больницы: инфекционные, туберкулезные, психиатрические, родильные дома и т.д. Строительство и реконструкция больниц ведется в соответствии со строительными нормами и правилами и санитарными нормами и правилами (в настоящее время действует СанПиН 2.1.3.2630 – 10), которые так и называются - САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ТРЕБОВАНИЯ К ОРГАНИЗАЦИЯМ, ОСУЩЕСТВЛЯЮЩИМ МЕДИЦИНСКУЮ ДЕЯТЕЛЬНОСТЬ. (слайд 3) В современном больничном строительстве в России проектируется 4 вида архитектурно-планировочных решения: павильонная, централизованная, блочная и смешанная системы. 1. Павильонная – это децентрализованная система, когда различные по профилю больничные отделения располагаются в отдельных корпусах. Плюсы: эта система позволяет осуществить хорошую изоляцию отделений, создает условия для пребывания больных на свежем воздухе и поддержания лечебно-охранительного режима. Так размещают инфекционные, психиатрические и туберкулезные отделения. 2. Централизованная система – при ней все лечебные, лечебно-диагностические и вспомогательные отделения объединены в одном здании. Обычно это отделения соматического профиля –терапевтическое, хирургическое, неврологическое. Плюсы: такая система позволяет удобно осуществлять взаимосвязь отделений, сокращает маршруты движения больных и персонала при проведении лечебно-диагностических процедур (рентген, физиотерапевтические, лечебная гимнастика и т.д.), быстрой доставке пищи из кухни в палаты. 3. Блочная система - больница состоит из отдельных корпусов, но они объединены в центре. 4. Смешанная система – когда есть главный корпус и ряд вспомогательных отдельно стоящих: инфекционное, детское и др. отделения, кухня, паталогоанатомический корпус, поликлиника и функциональные отделения. Требования к территории больницы, ее планировке В настоящее времясанитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность, изложены в Санитарно-эпидемиологических правилах и нормативах (СанПиН 2.1.3.2630 – 10), которые так и называются - САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ТРЕБОВАНИЯ К ОРГАНИЗАЦИЯМ, ОСУЩЕСТВЛЯЮЩИМ МЕДИЦИНСКУЮ ДЕЯТЕЛЬНОСТЬ. Этот документ содержит 172 стр. текста, которые должен знать весь персонал ЛПУ, начиная от руководителя, и кончая санитаркой. У каждого работника есть своя сфера ответственности, неисполнение влечет привлечение к административной ответственности в соответствии с КоАП. Поэтому Я Вам, как будущим работникам здравоохранения, конспективно изложу основные положения этого нормативного документа. (слайд 4) из презентации к Л.9 – из слайдов №№19-20 пп. с 3 по 7) ЛПО располагают на территории жилой застройки, в зеленой или пригородной зонах на расстоянии от общественных, промышленных, коммунальных, хозяйственных и других организаций в соответствии с требованиями, предъявляемыми к планировке и застройке городских, поселковых и сельских населенных пунктов, а также в соответствии с гигиеническими требованиями к санитарно-защитным зонам. На участке ЛПО не должны располагаться здания организаций, функционально не связанных с ней. Площади земельных участков стационаров и отдельно-стоящих амбулаторно-поликлинических организаций должны определяться в соответствии с требованиями градостроительных нормативных документов. Территория ЛПО должна быть благоустроена с учетом необходимости обеспечения лечебно-охранительного режима, озеленена, ограждена и освещена. Площадь зеленых насаждений и газонов должна составлять не менее 50% общей площади участка стационара. На территории стационаров выделяются зоны: лечебных корпусов для инфекционных и для неинфекционных больных, садово-парковая, патологоанатомического корпуса, хозяйственная и инженерных сооружений. (слайд №5) Прочитать слайд.
Зоны должны быть отделены защитными полосами зеленых насаждений не менее 15 м. Паталогоанатомический корпус и хоздвор должны иметь отдельный выезд с другой стороны улицы. На территории инфекционной больницы выделяется «грязная» и «чистая» зоны, изолированные друг от друга полосой колючих зеленых насаждений. Уборка территории должна производиться ежедневно. Мусоросборники снабжаются плотными крышками, стоят на асфальтированных площадках, не менее 25 м от корпусов. Мусор и пищевые отходы вывозятся ежедневно, а мусороприемники дезинфицируются. Сбор медицинских отходов должен осуществляться в соответствии со специальными СанПиН (привести название). Требования к внутренней планировке больницы Лучшая ориентация больничных палат в средних широтах – с В на З, инфекционных отделений – на Ю, ЮВ,В; операционных, реанимационных и родовых помещений – на С, СВ,СЗ; остальных – без ограничений. В продолжительность выздоровления больных вносит свой вклад и сама больница, и система организации в ней больничного режима. В современной больнице выделены 10 основных структурных подразделений: 1) приемное отделение и помещение выписки больных, 2) палатные отделения, 3) лечебно-диагностические отделения: опер-блок, отделение функциональной диагностики, рентгенологическое, реанимационное, 4) лаборатории, 5) центральное стерилизационное отделение, 6) аптека, 7) служба приготовления пищи, 8) паталогоанатомическое отделение, 9) АХО-служба и 10) прачечная. Приемное отделение служит для регистрации, медосмотра, обследования, санитарной обработки поступающих больных и оказания им неотложной помощи. Планировка приемного отделения должна предусматривать принцип поточности движения поступающих и выписывающихся больных. Основные помещения приемного отделения: ожидальня с регистратурой, гардероб, справочная, смотровая, кабинет дежурного врача, помещения для санитарной обработки (раздевальная, душевая, одевальная), манипуляционная с перевязочной, боксы и диагностические палаты для больных с неясным диагнозом, санузел и подсобные помещения. В приемном покое акушерского отделения предусматриваются две смотровые – для поступающих в физиологическое отделение и отделение патологии беременных. В детских и инфекционных отделениях предусматриваются приемно-смотровые боксы, число которых зависит от мощности больницы: до 60 коек – 2 бокса, до 100 –3 и т.д. Приемно-смотровой бокс является основным помещением приемного отделения детской больницы. В него входят: входной тамбур (наружный), смотровое помещение, туалет, предбокс, служащий шлюзом для входа персонала из коридора приемного отделения. Палатная секция является основой больничного отделения. Обычно в ней 30 коек для взрослых или 24 – для детей до 1 года. Это место круглосуточного пребывания больных, поэтому в них должны быть созданы комфортные условия, способствующие скорейшему выздоровлению. В палатную секцию соматического отделения входят: палаты, помещения для дневного пребывания больных, процедурная, столовая, лечебно-вспомогательные и хозяйственные помещения: кладовая для чистого белья, помещение для мытья суден, клизменная. Лучшим вариантом являются палаты - на 2-4 койки, для тяжелобольных – однокоечные. На каждого больного должно приходиться 25 м3 воздуха. Такой воздушный куб обеспечивается при высоте потолка 3,2 –3,5 м и площади на 1-го больного – 7-7,5 м2 (дети – 6,5м2) на койку – это норма. Отделение – это объединение нескольких палатных секций. В нем предусматриваются: кабинет зав.отделением, комната старшей сестры, ординаторская, комната сестры-хозяйки, туалет для персонала. Терапевтическое отделение Терапевтическое отделение — основное структурное подразделение многопрофильной больницы. Для проведения лечебных мероприятий в большинстве терапевтических отделений предусмотрены процедурные (манипуляционные) кабинеты. Состав помещений отделения соответствует набору стандартной палатной секции (см. выше). При создании узкоспециализированных отделений терапевтического профиля (кардиологическое, ревматологическое, гематологическое, пульмонологическое, гастроэнтерологическое и др.), где широко используются новые методы диагностики и лечения больных с применением сложной современной аппаратуры, должны быть предусмотрены дополнительные помещения. Хирургическое отделение В составе хирургической палатной секции должны быть следующие помещения: палаты, процедурная, перевязочная, ординаторская, комната для медсестер, вспомогательные помещения, коридор, холл. Организация работы отделения может быть достаточно оптимальной, если в структуре отделения имеются 2 перевязочные —для «чистых» и «гнойных» перевязок, а для больных с гнойно-септическими заболеваниями и осложнениями выделены обсервационные блоки. Гнойные хирургические отделения должны размещаться на верхних этажах зданий для исключения возможности поступления загрязненного воздуха в другие отделения. Желательным является вывод гнойного отделения с септическим операционным блоком в отдельно стоящее здание. Операционный блок — это структурное подразделение больницы, состоящее из операционных и комплекса вспомогательных помещений, предназначенных для проведения хирургических операций. Различают два вида операционных блоков в зависимости от специализации хирургических стационаров (отделений): общепрофильные и специализированные — травматологические, кардиохирургические, ожоговые и т. п. При этом в состав блока вводятся дополнительные помещения в зависимости от специализации стационаров. В многопрофильной больнице должны быть предусмотрены септические и асептические операционные в соотношении 1:3. Операционный блок размещают обособленно от палат. В него входят: операционная, предоперационная, стерилизационная, наркозная и материальная. В современных операционных вход осуществляется через санпропускник, а для больных – через шлюз.
(слайд №6) Прочитать слайд.
(слайд №7) Прочитать слайд.
(слайд №8) Прочитать слайд.
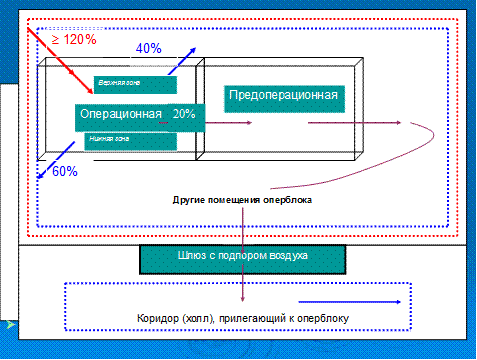
Функциональное зонирование операционных блоков предусматривает выделение: • стерильной зоны (собственно операционной); • зоны строгого режима (предоперационной, послеоперационной палаты); • зоны ограниченного режима (стерилизационной, гипсовой, рентгенодиагностической); • общебольничной зоны. Между зонами строгого и стерильного режима устанавливается так называемая «красная черта». Оперблок должен иметь два изолированных непроходимых отделения – септическое и антисептическое. Потоки в операционной делят на 1) «стерильный» - для прохода хирургов, операционных сестер и 2) «чистый» - для доставки больного, прохода анестезиологов и младшего медперсонала, удаления отходов и использованного белья. Они не должны перекрещиваться или соприкасаться. Окна операционной должны ориентироваться на Север, а световой коэффициент должен составлять 1:5, может быть кондиционер или приточно-вытяжная вытяжка. Количество операционных проектируется в зависимости от вида стационара — в больницах скорой помощи предусматривается 1 операционная на 25 коек, в общепрофильных — 1 операционная на 30 коек хирургического профиля. Оптимальной считается организация операционного зала на один стол. Площадь операционной для общепрофильных операций — 36 м2, для ортопедических, нейрохирургических — 42 м2, кардиохирургических — 48 (на один операционный стол) при высоте не менее 3,5 м. Послеоперационные палаты проектируются из расчета 2 кровати на 1 операционный стол, а их загрузка должна быть не более 80 %. При планировке палат реанимации и интенсивной терапии необходимо предусмотреть возможность непрерывного наблюдения за каждым больным с поста медицинской сестры, свободного доступа к койке больного со всех сторон, возможность проведения тщательной уборки и дезинфекции.
Акушерское отделение Это отделение имеет целый ряд особенностей, начиная с приема пациентов. Обособленное приемно-смотровое отделение в нем необходимо для того, чтобы обеспечить изоляцию потоков рожениц, поступающих в физиологическое и обсервационное (сомнительное) отделения, и беременных, направленных в отделение патологии беременности. (слайд №9) Прочитать слайд.
С этой целью устраивается фильтр, две смотровых и два помещения для санитарной обработки. В обсервационное отделение направляются роженицы с признаками острых респираторных заболеваний, температурящие, с наличием гнойничковых поражений кожи, а также сыпи неясной этиологии, с ангиной, гриппом и роженицы без необходимой документации (обменная карта). Предпочтительным является также функционирование родового блока, состоящего из двух отсеков, изолированных друг от друга. Возможен и боксированный родблок (в обсервационном отделении). Родовое отделение, как правило, формируется при числе коек 100 и более. Набор помещений в родовом отделении: • помещения для проведения родов — смотровая, предродовая, родовая, манипуляционно-туалетная, стерилизационная, палаты интенсивной терапии, малая операционная, комната для хранения крови; • операционные помещения — большая операционная, предоперационная, стерилизационная, послеоперационная палата и другие помещения; • вспомогательные помещения. Родовой блок должен содержать не менее 2 родовых палат на 1 — 2 койки (24 — 30 м2), предродовые палаты (не менее 4 коек) и манипуляционно-туалетную. Малая операционная предназначена для выполнения всех акушерских операций, кроме чревосечения и кесарева сечения, а также для приема родов у женщин с тяжелой патологией. Площадь ее 24 м2 (со шлюзом), располагается она рядом с родовым залом и послеродовыми палатами. Большая операционная предназначена для чревосечения. Здесь производятся операции только женщинам из родового физиологического отделения и отделения патологии беременности. Женщинам из обсервационного отделения операции проводят в операционной обсервационного отделения или в отделении гинекологии. В экстремальных случаях возможно проведение операции в большой операционной (22 м2), но с последующей генеральной уборкой. К большой операционной примыкают предоперационная и комната для подготовки материалов для операции и инструментов для стерилизации. Обсервационное отделение организуется при количестве коек в акушерском стационаре более 25. Число коек в таком отделении должно составлять 20 —25 % от общего числа акушерских коек в стационаре. Отделение должно иметь собственные помещения приема, выписки, родовую, операционную, родовой блок. Послеродовые палаты формируются на 1 — 2 койки, предпочтительно по типу боксов, полубоксов. Отделение патологии беременности организуется при числе коек в акушерском стационаре более 25. Помещения представлены процедурной, манипуляционной, кабинетом функциональной диагностики, подсобными помещениями. Отделение для новорожденных. Можно выделить три варианта замещения новорожденных в отделениях: • новорожденный вместе с матерью в небольшой палате; 2 — 4 новорожденных в отдельной палате между палатами их матерей; • все новорожденные в специальном отсеке на 20 — 25 кроваток. Отделения для недоношенных формируются по типу боксов или полубоксов на 1 — 2 кроватки, причем один пост медицинской сестры должен обслуживать 8 кроваток новорожденных. Возможно 2 типа размещения недоношенных новорожденных: 1) отдельно от матерей, которые находятся вместе с другими роженицами; 2) палаты недоношенных детей и родильниц расположены рядом, изолированно от других палат. В последнее время делают палаты на 1-2 родильницы с новорожденными совместно – и этот опыт хорошо себя зарекомендовал и для здоровья ребенка и родильницы. В палатах соблюдается принцип индивидуального пользования предметами обихода (судно, кровать, постельное белье, клеенка). Выписка из отделений осуществляется раздельно. После выписки в палате проводится генеральная влажная уборка всего помещения и всего оборудования с 6% раствором перекиси водорода, 0,5% раствором детергента, 5% раствором хлорамина и облучение бактерицидными лампами в течение 1,5-2 часов. Вентиляция родовых палат осуществляется также, как помещений хирургических отделений. Оценка микробной обсемененности отделения осуществляется в 2 этапа: до работы (норма – 500 колоний на 1м3) и во время работы (норма -1000 колоний на 1м3, в детских палатах – до 750 колоний на 1м3). Профилактические мероприятия от заноса гнойничковых инфекций: 1. постоянный контроль за бактерионосителями патогенных стафилококков из числа персонала: а) при поступлении на работу - 3-хкратный мазок на стафилококк из зева и носа через 5-7 дней и обследование у ЛОР-врача; б) плановые обследования 1 раз в год и в) по эпидпоказаниям; г) не принимается персонал с хроническими заболеваниями верхних дыхательных путей и ротовой полости и носители патогенных стафилококков; 2. тщательное обследование поступающих рожениц; 3. при появлении стафилококковых заболеваний у новорожденных: б) осуществляется срочная выписка – кого можно; Основной особенностью инфекционных больниц или отделений является устройство в них боксов и полубоксов, наличие которых в значительной степени снижает возможность распространения ВБИ, а также значительно повышает эффективность использования коечного фонда. Бокс представляет собой автономную палату с санитарным узлом, которая имеет внутренний вход (из коридора), предназначенный для персонала, и наружный вход (с улицы) для больных, при входе в бокс больной проходит через тамбур, на входе из коридора имеется шлюз, в котором персонал подвергается шлюзованию (моет руки, меняет спецодежду и т.д.); таким образом достигается максимальная изоляция больных, находящихся в боксе, от контакта с другими больными в отделении. Боксы проектируют на 1 или 2 больных, при этом площадь однокоечного бокса должна составлять 22 м2, двухкоечного — 26 м2. Боксированное отделение обычно устраивают на первом этаже инфекционного корпуса, на других этажах могут располагаться полубоксы и боксированные палаты. В крупных инфекционных больницах возможно организовывать отделения для лечения определенных инфекционных заболеваний (кори, дифтерии, гриппа и т.д.). Площадь в палате на 1 инфекционную койку должна быть увеличена до 7,5 м2. Полубокс состоит из тех же структурных элементов, что и бокс, главное отличие заключается в отсутствии наружного входа. Больной поступает в полубоксовое отделение и выписывается из него через единственный внутренний вход в коридор, предназначенный, таким образом, и для больных, и для медицинского персонала. Следовательно, полубоксы менее совершенные сооружения для изоляции больных. Санитарная обработка больных, определяемых в боксированное или полубоксовое отделения, проводится в санитарном узле бокса или полубокса. В отделениях, рассчитанных на лечение больных с определенной инфекцией, санитарная обработка проводится в санпропускнике при отделении.
Детская больница или детское отделение В отличие от взрослых больниц прием детей и выписка из детского отделения имеют некоторые особенности. Прием детей проводится в приемном отделении, состоящем из приемно-смотровых боксов, что обусловлено высокой частотой инфекционной заболеваемости в детском возрасте. Количество приемно-смотровых боксов должно составлять 3 % от числа коек в больнице (или отделении). Площадь бокса должна быть не менее 16 м2. В детских больницах устраивают также боксированные (диагностические) отделения, куда помещают детей с подозрением на инфекционное заболевание, с невыясненным диагнозом и др. Количество коек в таком отделении должно быть не менее 5 % от коечности больницы. Диагностические боксы имеют большую площадь и соответствующее оборудование (22 м2 — на 1 койку, 26 м2 — на 2 койки). Особенность планировки детского отделения (в отличие от взрослого) заключается в создании возможности полной его изоляции в случае проведения карантинных мероприятий. В связи с этим каждая детская палатная секция должна быть непроходной, иметь набор всех необходимых помещений и в случае обнаружения инфекционных заболеваний в отделении быть полностью отделенной от других. Поэтому не допускается объединения вспомогательных помещений для детских палатных секций (столовая, туалетная, комната для игр и т.д.). Кроме того, особенностью детской палатной секции является обязательное наличие бокса (боксированной палаты, полубокса) на случай временной изоляции больных и с подозрением на инфекционное заболевание. В детской палатной секции должна быть также веранда (с числом коек, равной 50 % детей в отделении), могут быть палаты матерей, комната для сцеживания грудного молока и др. Детская палатная секция для детей до 1 года рассчитывается на 30 детей, при этом на 1 пост медицинской сестры приходится 10 чел. Для обслуживания 30 детей старше 1 года организуется пост медицинской сестры. Палаты рассчитываются на 2 —4 койки. Однокоечная палата для тяжелобольных детей располагается вблизи поста. Площадь на 1 койку в палате 6 м2. Правила установки кроватей, нормативы те же, что и во взрослом отделении. (слайды №10-14) Санитарно-гигиенический режим в ЛПУ Для предупреждения внутрибольничных инфекций большое значение имеет соблюдение гигиенических правил содержания больничных помещений и личной гигиены персоналом. Рассмотрим основные правила поддержания санитарно-гигиенического режима в ЛПУ. 1. При поступлении в стационар больные в зависимости от состояния проходят санитарную обработку в приемном отделении: принятие душа/ванны/мокрое обтирание, стрижка ногтей, осмотр на педикулез и при его выявлении соответствующую обработку волос. После санобработки больным выдается комплект чистого нательного белья и тапочки, а в палате – постельное белье. При выписке больных нательное и постельное белье сдается в стирку. 2. В палате отделения у больного должны быть индивидуальные стакан, ложка, зубная щетка, полотенце, мыло и могут быть – зубная паста и бритва. 3. Гигиенические помывки – 1 раз в неделю с отметкой в истории болезни. 4. Гигиенический уход за тяжело больными – умывание, протирание кожи лица и частей тела, полоскание полости рта – проводятся после приема пища и при загрязнении тела. 5. Обслуживающий медперсонал должен иметь комплект сменной рабочей одежды – халат, шапочка и обувь. 6. Перед осмотром каждого больного и после «грязных процедур» – медперсонал должен мыть руки путем 2-кратного намыливания. 7. Для поддержания чистоты и предупреждения инфекций проводится влажная уборка – не менее 2 раз в день с применением моющих (мыльно-содовых растворов) и дезинфицирующих средств и использованием маркированного инвентаря: мытье полов, протирка мебели, оборудования, дверей; 8. Один раз в 10 дней проводится генеральная уборка помещений - обметают потолки, стены, моют панели и полы, меняют постельное белье, пылесосом очищают одеяла. 9. Соблюдается санитарно-противоэпидемический режим в ЛПУ: а) унитазы и писсуары ежедневно обрабатываются 0,5% раствором хлорной извести; подкладные судна после каждого использования дезинфицируют 0,2% раствором хлорной извести; б) для уменьшения микробной обсемененности периодически включают бактерицидные лампы с непрямым облучением. 10. От пребывания в больнице у больных возникает беспокойство и недовольство от больничной обстановки, что вызывает ухудшение их состояния. Поэтому в больницах должен соблюдаться лечебно-охранительный режим, заключающийся в устранении неблагоприятных раздражителей и включением мероприятий, оказывающих благоприятное воздействие на организм больного. Особое внимание придается мероприятиям, щадящим психику больного: а) необходимо помнить, что неосторожно сказанное слово может вызвать волнение и ухудшение состояния больного; б) больные стремятся прочитать историю болезни и от этого могут расстроиться – поэтому надо упорядочить хранение историй болезни; в) большое значение для покоя имеет удлинение физиологического сна – соблюдается дневной сон, в это время должна быть тишина в отделении, разговаривать тихо; использовать световую сигнализацию; г) персонал должен носить мягкую обувь; д) уборку в палатах делать после подъема больных; е) немаловажное значение имеет устранение неприятных «больничных» запахов, опрятное содержание помещений, уютная обстановка в палатах и отделении; ж) сюда же входит диетическое питание с учетом патологии больного и з) строгое соблюдение распорядка дня со стороны больных и персонала. Гигиенические требования к режиму работы больниц. Отопление должно быть центральным, а в палатах – панельным (внутристенным) и отвечать следующим требованиям: 1) обеспечивать равномерность нагрева воздуха; 2) исключать загрязнение воздуха вредными веществами; 3) не создавать шума и 4) быть удобным для текущего обслуживания и ремонта. Вода в нагревательных приборах не должна превышать 85оС. Вентиляция должна быть приточно-вытяжной, с механическим побуждением и с подачей воздуха в коридоры. Кроме того, в помещениях действует естественная вентиляция – за счет форточек и фрамуг. В операционных, послеоперационных, наркозных, родовых и палатах интенсивной терапии устраивается кондиционирование воздуха. Наружный воздух при подаче фильтруется, фильтры меняются не реже 1 раза в месяц. В процедурных и перевязочных должны быть вытяжные шкафы для выполнения манипуляций, раковина и слив в канализацию. Личная гигиена персонала больницы
Перед поступлением на работу, а также в процессе трудовой деятельности медработники проходят медицинское обследование, объемы которого определяются в настоящее время приказом МЗ и СР №302н от 12.04.2011г., а также соответствующими санитарными правилами. Работники родильных, детских, инфекционных отделений и пищеблока должны перед работой принимать душ, а работники дезкамер, туберкулезного, инфекционного отделений и прозекторской – после работы. 2. должны быть оборудованы душевые кабины и унитазы по нормам санитарных правил, а для женщин – комната личной гигиены; 3. должна выдаваться спецодежда – халат, шапочка, сменная обувь и средства защиты – резиновые перчатки; 4. в процедурных кабинетах вывешиваются на стене правила охраны труда, ведется журнал регистрации микротравм, а в отделении - журнал первичного и повторного инструктажей на рабочем месте; 5. для специальных отделений (рентгенологическое, радиологическое и др.) – выдается персоналу защитный фартук и перчатки; 6. для персонала должно быть организовано место для горячего питания - столовая/буфет, а также комната отдыха – не менее 12 м2 с холодильником и рукомойником.
Основные принципы профилактики внутрибольничных инфекций Н.И.Пирогов в 1866 году в своей книге «Начала военно-полевой хирургии» написал такие слова: «Если оглянусь на кладбища, где схоронены зараженные в госпиталях, то не знаю чему больше удивляться: стоицизму ли хирургов или доверию, которым продолжают пользоваться госпитали у правительства и общества. Можно ли ожидать истинного прогресса пока врачи и правительства не выступят на новый путь и не примутся общими силами уничтожать источники госпитальных миазм». Как Вы уже поняли, Пирогов говорит о ВБИ.
(слайд №15) Прочитать слайд.
(слайд №16) Прочитать слайд.
(слайд №17) Прочитать слайд.
(слайд №18) Прочитать слайд.
(слайд №19) Прочитать слайд.
(слайд №20) Прочитать слайд.
(слайд №21) Прочитать слайд.
(слайд №22) Прочитать слайд.
(слайд №23) Прочитать слайд.
(слайд №24) Прочитать слайд.
(слайд №25) Прочитать слайд.
(слайд №26) Прочитать слайд.
(слайд №27) Прочитать слайд.
(слайд №28) Прочитать слайд.
(слайд №29) Прочитать слайд.
(слайд №30) Прочитать слайд.
соответствии с гигиеническими требованиями.
(слайд №31) Прочитать слайд.
(слайд №32) Прочитать слайд.
(слайд №33) Прочитать слайд.
(слайд №34) Прочитать слайд.
Дата добавления: 2015-02-06 | Просмотры: 2826 | Нарушение авторских прав |