 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Ирвин Ялом
Обычно в самом начале лечения у пациентов обнаруживается высокая эффективность гормонотерапии, уменьшается болевой синдром, снижается уровень ПСА, однако через 12-18 месяцев эти эффекты резко снижаются, наступает постепенная гормонорезистентность опухоли. Применяются различные препараты с достаточной эффективностью. Хороший клинический эффект достигается приблизительно у 20% больных.
Итак, каковы наиболее важные вопросы, которые Вам следует задать доктору для того, чтобы определится в выборе тактики лечения. 1. Каков уровень сывороточного простатического специфического антигена? 2. Были ли у Вас какие-либо сомнения после выполнения биопсии, когда патоморфологом был установлен диагноз опухоли простаты. 3. Касаясь данных биопсии простаты, какова сумма баллов по классификации Глисона? Сколько биопсийных столбиков предстательной железы содержат злокачественные клетки? 4. Какова стадия моего заболевания? Является ли опухоль распространенной? 5. Если начать лечение, то каким оно будет, и каковы варианты? 6. Как будет развиваться заболевание без лечения? | ||
| Семенные пузырьки. | |||

| |||
| Семенные пузырькиявляются парным органом, состоящим из двух мешковидных образований, расположенных выше верхнего края предстательной железы. Длина пузырька 6-8 см, ширина 1,5- 2 см, толщина 0,5-1 см. Различают переднюю и заднюю поверхности семенного пузырька. Передней поверхностью пузырьки прилежат ко дну мочевого пузыря, задней - к передней стенке ампулы прямой кишки. Между прямой кишкой и семенными пузырьками лежит пузырно-прямокишечная перегородка. Семенные пузырьки состоят из тела и шейки. Верхняя треть семенных пузырьков покрыта брюшиной, остальная их часть лежит внебрюшинно. Шейка семенных пузырьков переходит в выводной проток, открывающийся в боковую стенку ампулы семявыносящего протока. Над телом семенных пузырьков проходит нижняя часть мочеточников. Вверху семенные пузырьки расходятся, а внизу почти соприкасаются. Основные функции семенных пузырьков состоят: - в продукции существенной части семенной жидкости (до 75% от объема эякулята); - в накоплении компонентов семенной жидкости до момента семяизвержения (сперматозоидов с семенных пузырьках, как правило, нет, а основное вместилище сперматозоидов - ампулы семявыносящих протоков); - в участии в механизме семяизвержения (в момент семяизвержения содержимое семенных пузырьков и семявыносящих протоков по эякуляторным протокам поступает в мочеиспускательный канал, там смешивается с секретом простаты и выводится наружу). Патология семенных пузырьков (как правило, воспаление - везикулит) может приводить к ухудшению качества спермы и бесплодию. Везикулит Воспаление семенных пузырьков носит название везикулит. Воспаление семенных пузырьков могут вызвать гнойные инфекции (гонококковая, кишечная палочка, стафилококк и др.) Обычно заболевание везикулит развивается у пациентов с хроническим простатитом. Но так же достаточно часто такое заболевание развивается у мужчин, страдающих заболеваниями мочеполовой системы (уретрит, орхит, эпидидимит и др.). Однако бывают случаи, когда причиной возникновения везикулита является общее инфекционное заболевание, как грипп или ангина. К причинам, вызывающим воспаление семенных пузырьков можно отнести некоторые факторы: длительное нахождение в сидячем положении и малоподвижный образ жизни, неправильное питание, приводящее к частым запорам, переохлаждение организма, и как следствие подавление иммунной системы, длительное половое воздержание, а так же чрезмерная половая активность, Если везикулит развился вследствие осложнений болезней мочеполовой системы, это означает, что инфекция в семенные пузырьки попала через семявыносящий проток. В других случаях инфекция может попасть в семенные пузырьки гематогенным путем (через кровь). Воспалительные заболевания семенных пузырьков подразделяют на острый везикулит и хронический. Острый везикулит Можно выделить некоторые симптомы острого везикулита: высокая температура, озноб, головная боль, боли в паховой области, боли в области прямой кишки, внизу живота с одной или двух сторон. Возникающие болезненные ощущения при семяизвержении зачастую сопровождаются примесями крови. При подозрении на везикулит, проводят необходимые анализы. При этом в моче и жидкости семенных пузырьков обнаруживается большое количество лейкоцитов и эритроцитов. Далее проводят ультразвуковое исследование, которое показывает увеличение семенных пузырьков. Лечение острого везикулита Лечение острого везикулита начинают с назначения антибиотиков широкого спектра деятельности, болеутоляющих препаратов, иногда назначают слабительные. В некоторых случаях везикулита могут возникнуть осложнения, когда семенные пузырьки полностью заполняются гноем и растягиваются. При этом необходимо оперативное вмешательство. Операция заключается в пунктировании семенных пузырьков, удалении гноя, после чего, вводится дренажная трубка, чтобы гной не скапливался. Хронический везикулит В подавляющем большинстве случаев везикулит протекает хронически. Жалобы при хроническом везикулите подразделяются на общие и местные симптомы. К общим симптомам относится слабость, повышенная утомляемость, регулярное повышение температуры тела до 370С. К местным симптомам относятся боли над лобком или в промежности, отдающие в паховые области, крестец или поясницу. Боль усиливается при наполненном мочевом пузыре и при дефекации. Во время дефекации могут появляться выделения из уретры. Эякуляция становится болезненной, в сперме появляется кровь. Все эти проявления могут быть выражены незначительно или отсутствовать. При отсутствии лечения воспалительный процесс может прогрессировать - температура тела повышается до 38-390С, боли и все другие проявления заболевания резко усиливаются. Дальше при отсутствии лечения может развиться нагноение семенных пузырьков, и помочь больному можно будет только операцией. Другой вариант - хроническое воспаление семенных пузырьков распространится на придатки яичка, вызовет двусторонний хронический эпидидимит, что может осложниться закупорочной формой бесплодия. Диагностика основывается, прежде всего, на данных ректального пальцевого исследования. Оно проводится в позе больного, присевшего на корточки на табурете или стуле, на палец руки исследующего врача Врач также приседает, опершись правым локтевым суставом о колено. Нормальные семенные пузырьки обычно не прощупываются. Если они воспалены, то при этом над предстательной железой удается прощупать веретенообразные болезненные образования. В секрете семенного пузырька при везикулите возможно обнаружение желеподобной массы (сперма, гной, кровь). В норме в секрете семенного пузырька лейкоциты отсутствуют или содержатся в количестве не более 3-4 в поле зрения. При везикулите определяются лейкоциты в большом количестве, эритроциты, бактерии, патологические формы спермиев. Везикулография (контрастное исследование семенного пузырька) является традиционным методом диагностики заболеваний пузырьков. Однако характерных для неспецифического воспаления везикулограмм не существует. Проводят ее лишь для дифференциальной диагностики с туберкулезом и саркомой семенных пузырьков. Метод является инвазивным, т. е. связанным с разрезом, проведение его, в сущности, является диагностической операцией. В отличие от везикулографии, ультразвуковое исследование совершенно неинвазивно и безвредно. Обычно оно проводится с применением прямокишечных датчиков. На ультразвуковых сканограммах выявляются увеличенные и деформированные семенные пузырьки. Лечение хронического везикулита При постановке диагноза - хронический везикулит - пациенту назначается антибактериальная терапия. Применяют мягкие слабительные средства, ректальные свечи с анестетиками. При отсутствии острого воспаления проводятся физиотерапевтические процедуры, массаж семенных пузырьков, горячие микроклизмы и т.д. Профилактика везикулита Заключается в лечении основного заболевания (хронического простатита) и устранении факторов, способствующих развитию заболевания. Старайтесь не переохлаждаться, при запорах пользуйтесь слабительными средствами, при сидячей работе обязательно устраивайте себе паузы активного отдыха, ведите регулярную половую жизнь без длительных периодов воздержания и без излишеств, лечите имеющиеся хронические заболевания и, наконец, просто живите здоровой полноценной радостной жизнью. Опухоли семенных пузырьков Опухолевое поражение семенных пузырьков возникает чаще всего вследствие вовлечения их в опухолевый процесс, исходящий из соседних органов (прямая кишка, предстательная железа). Различают доброкачественные и злокачественные новообразования семенного пузырька, также эпителиальные и неэпителиальные. При опухолях семенного пузырька на ранних стадиях симптоматика не выражена. Возможно, единственными характерными признаками заболевания могут быть гемоспермия и болезненные ощущения в глубине малого таза, связанные с обструкцией экскреторных и семявыносящих путей. В остальных проявлениях клиническая картина похожа на проявления опухоли предстательной железы. Существенным признаком опухолей семенного пузырька является увеличение и уплотнение предстательной железы и семенных пузырьков при ректальной их пальпации в положении больного сидя на корточках. Большое значение имеет анализ секрета предстательной железы и семенных пузырьков, получаемых раздельно, а также исследование эякулята. При цитологическом анализе секрета, полученного при ректальной пальпации, могут быть выявлены комплексы злокачественных клеток. Трансректальное ультразвуковое исследование предстательной железы и семенных пузырьков является очень ценным методом, позволяющим заподозрить опухоль в ранней стадии и выявить распространенность процесса. Рентгеновская компьютерная томография, пункционная трансперинеальная везикулография и генитография необходимы при определении распространенности процесса и дифференциальной диагностике с распространенными воспалительными заболеваниями, обструктивными состояниями и их осложнениями. Трансперинеальная биопсия предстательной железы и семенных пузырьков под трансректальным ультразвуковым наведением позволяет подтвердить диагноз морфологически. Дифференциальная диагностика с туберкулезным процессом, острым и хроническим везикулитом, абсцессом и эмпиемой семенного пузырька, как и с опухолями предстательной железы, проводится в первую очередь. При лечении опухолей семенного пузырька используется такой же подход, как и при хирургических вмешательствах при раке предстательной железы. Выполняют расширенные операции простатовезикулоэктомии с окружающей клетчаткой и регионарными путями лимфатического оттока. При злокачественных опухолях семенных пузырьков прогноз неблагоприятный, что связано с выявлением опухолевого поражения, как правило, в поздней стадии. | |||
Мочеиспускательный канал.
Мочеиспускательный канал начинается от выходного отверстия мочевого пузыря внутренним отверстием и заканчивается наружным отверстием на вершине головки полового члена. У мужчин длина уретры составляет 20-23 см. У мужчин мочеиспускательный канал образует S-образный изгиб. Делится на три части:
| |||

| |||
Простатическая часть, как видно из названия, проходит в толще простаты, имеет длину 3-4 см. На разрезе она имеет форму полумесяца, что объясняется наличием на задней стенке выступа - уретрального гребня. В области семенного холмика уретра образует угол, обращенный вершиной кзади. Угол делит простатическую уретру на проксимальную и дистальную части. В области семенного бугорка, относящегося к дистальной уретре, открываются устья семявыбрасывающих протоков.
Перепончатая часть самая короткая (1,5-2 см), она проходит в толще мочеполовой диафрагмы.
Губчатая часть проходит от луковицы полового члена до наружного отверстия на его головке. Длина ее составляет 17-20 см.
Сфинктеры мочеиспускательного канала. Вопрос номенклатуры и топографии сфинктеров уретры остается противоречивым до настоящего момента. В разных источниках можно найти различные толкования названий и расположения этих структур. Связано это с тем, что сфинктеры уретры представляют собой не анатомические образования, как таковые, а функциональные единицы. Поэтому часто говорят не о сфинктерах, а о "сфинктерных механизмах". Таким образом, изложенное ниже не является догмой, а только одним из наиболее принятых взглядов на этот вопрос.
Самая начальная часть простатического отдела мочеиспускательного канала окружена гладкомышечными волокнами, которые являются продолжением гладких мышц мочевого пузыря. Они образуют препростатический сфинктер мочеиспускательного канала - он препятствует наряду с шейкой мочевого пузыря своим сокращением попаданию спермы во время эякуляции в мочевой пузырь. Внутри волокон имеются периуретральные железы, образующие периуретральную область и составляющую менее 1% от объема всей железистой ткани, но могущую быть источником развития аденомы предстательной железы.
Конечная часть простатического отдела мочеиспускательного канала также окружена тонким слоем гладкомышечной ткани, иногда выделяемой как дистальный сфинктер или дистальный сфинктерный механизм.
Уретрит.
УРЕТРИТ (urethritis) - воспаление слизистой оболочки мочеиспускательного канала. Причин развития уретрита достаточно много, в зависимости от этого их классифицируют следующим образом:
I. Инфекционные А. Неспецифические 1. Бактериальные 2. Вирусные 3. Обусловленные микоплазмами 4.Уреаплазменные 5.Хламидийные 6. Обусловленные генитальным герпесом 7. Гарднереллезные 8. Смешанные 9. Микотические (кандидозные)
В. Специфические 1.Гонорейные 2. Трихомонадные
II. Неинфекционные1.Травматические (катетеризация) 2. Аллергические 3. Вызванные наличием заболеваний уретры 4. Обменные 5. Застойные (конгестивные)
Симптомами уретрита являются выделения из уретры, сопровождающиеся болезненным или затрудненным мочеиспусканием (дизурия). Уретрит очень распространенное урологическое заболевание, которым болеют одинаково часто как мужчины, так и женщины. Заражение уретритом происходит в основном при половых контактах с больным человеком. Довольно долго уретрит может протекать малосимптомно или бессимптомно, при этом больной продолжает заражать своих половых партнеров. При инфекционном уретрите инкубационный период и характер его течения во многом зависит от того, какими инфекциями он вызван. При гонорейном уретрите инкубационный период составляет до 7 дней (в редких случаях достигает нескольких недель), при прочих возбудителях уретрита инкубационный период значительно варьирует. В очень редких случаях уретрит может быть вызван внутренними повреждениями уретры в результате различных физических манипуляций. Симптомами уретрита является в первую очередь жжение, боль и резь при мочеиспускании, и выделения из уретры. Достаточно обильные выделения из уретры, как правило, происходят по утрам и имеют серовато-желтый оттенок при гонорейном уретрите, светлыми и белесыми при трихомонадном уретрите, гнойными при бактериальном уретрите. У мужчин часто наблюдается раздражение, покраснение и слипание губок мочеиспускательного канала (уретры). Неприятные ощущения, как мы уже говорили выше, на первых этапах заболевания могут быть незначительными, но при этом воспалительные процессы в уретре протекают достаточно активно и могут иметь восходящий характер - воспаление может прейти на другие половые органы мужчин и женщин. Поэтому, даже при минимальных симптомах, следует обратить внимание дискомфорт при мочеиспускании и проконсультироваться с врачом. Запущенный уретрит сопровождается болью в промежности, в лобковой области, повышением температуры, слабости и значительным ухудшением состояния больного. При неправильном лечении воспалительный процесс переходит на соседние органы и ткани, может произойти стриктура уретры - сужение или полная спайка просвета мочеиспускательного канала. Проявляется оно усилением боли при мочеиспускании и "слабой" струей мочи. Диагностика уретрита проводится при первом обращении пациента, безболезненно и быстро, при этом уточняется причина уретрита, стадия заболевания, микроорганизмы, которые привели к развитию заболевания. Необходимым условием назначения эффективного лечения является определение чувствительности возбудителей инфекций - «виновников» к различным антибиотикам. Лечение уретрита зависит от стадии заболевания, тяжести течения, индивидуальной переносимости больного различных препаратов. Уретрит - это заболевание, которое может быть вызвано комплексом причин, поэтому при назначении курса лечения принимаются во внимание множество моментов. Грамотно и качественно подобранная комплексная методика лечения, в большинстве случаев позволяет полностью избавиться от уретрита. Лечение может включать в себя следующие виды терапевтических действий:
| |||
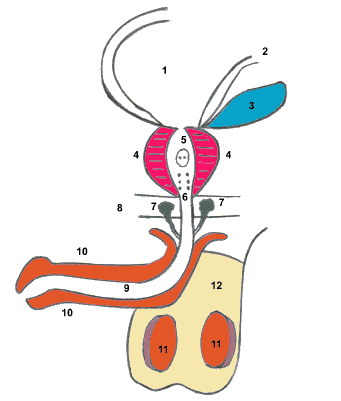
| Семенной бугорок Семенной бугорок (colliculus seminalis; синоним: семенной холмик, Куликова головка, горный дротик) - возвышение на задней стенке предстательной части мочеиспускательного канала. Имеет длину 1,5-2 см, ширину около 0,5 см, высоту 0,2-0,3 см. Состоит главным образом из гладкомышечных волокон и соединительнотканных элементов. Семенной бугорок содержит щелевидное углубление, называемую мужской маточкой, которое видно в центре его при уретроскопии. Через толщу семенного бугорка проходят семявыбрасывающие протоки, у большинства мужчин проникающие с обеих сторон через боковые доли предстательной железы; длина их от 12 до 18,5 см. Они образуются от слияния семявыносящих протоков и выводных протоков семенных пузырьков. Их отверстия, имеющие слабые мышечные жомы, открываются с обеих сторон от полости семенного бугорка. При эякуляции отверстия семявыбрасывающих протоков расширяются, что способствует выбрасыванию эякулята в просвет мочеиспускательного канала. Кровоснабжение семенного бугорка осуществляют артериальные ветви артерий семявыносящих протоков. Венозная система имеет лакунарное строение, что позволяет семенному бугорку увеличиваться во время эрекции. Семенной бугорок имеет как симпатическую, так и парасимпатическую иннервацию. Схема анатомического строения половых органов у мужчин | |||
| |||

| |||
| Физиологическая роль семенного бугорка заключается в участии в эрекции (кровенаполнении и возбуждении полового члена), семяизвержении (эякуляции), оргазме и в способности выполнять функцию клапана семявыбрасывающего протока. Наиболее частой формой патологии семенного бугорка являются воспалительные процессы неспецифического и специфического (обычно туберкулезного) характера. Колликулит Воспаление семенного холмика - колликулит - возникает вследствие перехода воспалительного процесса из задней части мочеиспускательного канала, предстательной железы, семенного пузырька и придатка яичка. Близость к выводным протокам ацинусов предстательной железы, открывающихся на задней стенке мочеиспускательного канала, обуславливает проникновение инфекции в семенной бугорок при воспалении предстательной железы. При наличии уретрита особенно заднего, воспаление распространяется и на семенной бугорок. Некоторые специалисты считают, что колликулит - это задний уретрит, при котором преобладают изменения в семенном холмике. Это отчасти соответствует действительности, так как при заднем уретрите, как правило, преобладают изменения в слизистой оболочке семенного холмика. Но это вторичный, или поверхностный колликулит, в большинстве случаев не имеет самостоятельной симптоматики. Проявляется поверхностным воспалением в виде гиперемии и отека. Воспаление семенного холмика может быть доминирующим, а в окружающей заднюю часть мочеиспускательного канала слизистой оболочке реактивные изменения носят вторичный характер. В данном случае речь идет об истинном или первичном колликулите, который возникает вследствие нарушения иннервации и кровообращения в семенном холмике. Обилие сосудистых связей его с соседними органами приводит к застойным явлениям при венозных и других сосудистых расстройствах в тазовых органах в целом и в предстательной железе в частности. В зависимости от степени воспалительной инфильтрации и развития соединительной ткани выделяют следующие клинико-морфологические формы первичного колликулита: 1) колликулит с мягкой инфильтрацией - незначительное количество соединительной ткани; 2) колликулит с твердой инфильтрацией превалируют соединительнотканные элементы(colliculitis dura); 3) колликулит с развитием плотной рубцовой соединительной ткани - атрофический колликулит. Наиболее часто истинный колликулит встречается в хронической форме. Клинические проявления колликулита характеризуются многообразием. В основном это неприятные ощущения или тупая боль в области промежности, чувство щекотания и жжения в заднем отделе мочеиспускательного канала, особенно во время мочеиспускания, ощущение инородного тела в заднепроходной области. Это неадекватные, т. е. не вызванные сексуальным возбуждение, эрекции. Оргазм может прерваться неприятными болевыми ощущениями, так как во время эякуляции происходит судорожное сокращение задней части мочеиспускательного канала, что приводит к ущемлению воспаленного эрозированного семенного пузырька. Появление нескольких капель крови в сперме (гемоспермия) является также симптомом этого заболевания. При хроническом колите и запорах при твердом стуле возможно возникновение боли в промежности и семяизвержение. Основной метод исследования семенного бугорка - уретроскопия, позволяющая оценить не только его размеры и конфигурацию, но и косвенно судить о морфологических изменениях. Вторичный, или поверхностный колликулит характеризуется небольшим отеком слизистой оболочки семенного холмика, увеличением его объема до 0,5 просвета тубуса уретроскопа, гиперемией без тенденции к кровотечению. Слизистая оболочка задней части мочеиспускательного канала отечная, рыхлая, с резкой гиперемией, легко травмируется. При первичном колликулите преобладают изменения в семенном холмике. При мягком инфильтративном процессе семенной холмик достигает значительных размеров и может почти полностью закрывать просвет тубуса, обусловливать дизурические явления (прерывистая и ослабленная струя мочи). Слизистая оболочка рыхлая, отечная, гиперемирована, сосудистый рисунок не различим. Нередко поверхность слизистой оболочки эрозирована и легко кровоточит, что затрудняет исследование. Колликулит с твердой инфильтрацией характеризуется меньшим увеличением, семенной холмик доходит до 0,5 просвета тубуса, слизистая оболочка с бледным оттенком, нередко можно различить сосудистый рисунок, маточку и устья семявыбрасывающих протоков. При атрофическом колликулите семенной холмик уменьшен в размерах, слизистая оболочка бледная с белесоватым оттенком, иногда пятнистая. Мелкие детали семенного холмика неразличимы. Лечение должно быть этиотропным и патогенетическим. Лечение должно быть комплексным. Оно включает общую лекарственную (прежде всего противовоспалительную) терапию и физиотерапию, местное воздействие (смазывание 5-15% растворами нитрата серебра), лечение сопутствующих заболеваний мочеиспускательного канала и придаточных половых желез. Наличие на семенном бугорке папилломатозных образований, грануляций может служить показанием для их трансуретральной коагуляции или резекции. При необратимых склеротических изменениях семенного бугорка, сопровождающихся отсутствием спермы, гнойным обструктивным воспалением семенных пузырьков, производят трансуретральную резекцию семенного бугорка. Гипертрофия семенного пузырька Гипертрофия семенного бугорка- семенной бугорок при этой аномалии развития увеличен в размерах. Степень его увеличения может быть разной, при большой степени семенной бугорок может полностью перекрывать просвет мочеиспускательного канала. Диагностируют увеличение семенного бугорка при помощи восходящей уретроцистографии. В мочеиспускательный канал вводят контрастное вещество и на снимке обнаруживают дефект наполнения мочеиспускательного канала в его заднем отделе. Лечение гипертрофии семенного бугорка оперативное. Выполняется эндоскопическая операция. Семенной бугорок удаляется через мочеиспускательный канал. | |||
| Анатомия яичек. Яички - орган мужской репродуктивной системы. Яички здорового мужчины представляют собой парные овоидные образования, несколько сплющенные по медиальной поверхности, имеющие массу 20-30 г. Яичко окружено 7 оболочками: кожа мошонки, мясистая оболочка, наружная семенная фасция, фасция мышцы поднимающей яичко, мышца, поднимающая яичко, внутренняя семенная фасция, влагалищная оболочка яичка. | |||

| |||
| Рис. 1. Яичко и его оболочки (из атласа анатомии Р.Д.Синельникова, 1979) | |||
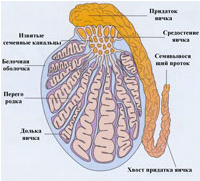
| Паренхима яичка окружена неэластической, напоминающей матовое стекло, белочной оболочкой. Тесно сращенной с ней является собственная влагалищная оболочка, окружающая также и придаток яичка. Вместе со своим париетальным листком оболочка образует полость, содержащую небольшое количество жидкости. В этой полости при патологических условиях могут образовываться скопления жидкости. В яичке насчитывается 250-300 долек, в каждой из которых находится 2-4 извитых семенных канальца. В средостении они переходят в более тонкие прямые семенные канальцы скопление которых образует галлерову сеть яичка. В средостении яичка из сети его канальцев формируются 12-18 тонких коротких выносящих канальца, которые входят в головку придатка. | |||
| |||
| Рис. 2. Строение яичка (адаптировано из F.Jockenhovel. Male Hypogonadism, 2004) | |||
| Основной структурно-функциональной единицей яичка является извитой семенной каналец. Он имеет диаметр 0,2-0,3 мм, и при длине дольки 2-3 см длина канальца составляет не меньше 30-35 мм. В соединительной ткани, разделяющей извитые семенные канальцы, вкраплены группами полигональные клетки Лейдига, всю совокупность которых иногда обозначают термином интерстициальная железа, связывая с этой последней внутрисекреторную активность яичка - образование тестостерона. | |||

| |||
| Рис. 3. Схематичное изображение строения семенного канальца (адаптировано из F.Jockenhovel Male Hypogonadism, 2004) | |||
Необходимо выделить несколько основных заболеваний яичка:
- воспаление яичек (орхоэпидидимит)
- травма яичек
- опухоли яичек
Острое воспаление яичка и его придатка - орхоэпидидимит
Самая распространенная причина орхоэпидидимита - половые инфекции - микоплазмы, хламидии гонорея, трихомониаз и др. и вирусы (герпес, цитомегаловирус, вирус папилломы человека, вирусы гриппа, вирус паротита). Воспаление яичка и его придатка может вызвать и кишечная палочка (Е. coli), протей, стафилококк. Также это воспаление может вызвать и неполный перекрут яичка и его придатка.
Предрасполагающие факторы орхоэпидидимита:
| |||
| |||
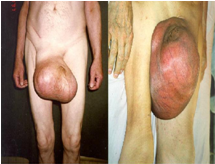
| На момент обращения к врачу только у 40% больных объемный процесс ограничен только яичком; у большинства пациентов лечение начинается при наличии метастатического поражения забрюшинных лимфатических узлов (40%) и отдаленных метастазов (20%). По данным Б.П.Матвеева (2001), ситуация представляется еще более мрачной - из 798 больных с опухолью яичка, направленных в ГУ РОНЦ им. Н.Н.Блохина РАМН, только 155 (19,5%) поступили в I и II стадии заболевания. Одной из главных причин поздней диагностики опухолей яичка является свойственное молодым людям стремление скрывать врожденные дефекты и возникающие недуги, особенно, если это касается столь интимной локализации, как половые органы. Опухоли яичка в ранних стадиях не сопровождаются болями или другими неприятными субъективными симптомами, в связи, с чем долго не возникает дополнительных стимулов для обращения к врачу. В ряде случаев играет роль отсутствие у пациентов элементарных медицинских знаний и невнимательное отношение к своему здоровью. Опухоли яичка являются редким заболеванием и поэтому недостаточно хорошо известны врачам общей практики, хирургам поликлиник и медицинских комиссий при военкоматах. Естественно, что, выявив патологию мошонки, врач в первую очередь думает о банальных процессах - водянке, кровоизлиянии в полость яичка, воспалении яичка и его придатка, перекруте семенного канатика или придатка яичка. При этом не всегда выполняются исследования, непосредственно направленные на диагностику злокачественного новообразования (УЗИ мошонки, забрюшинных лимфатических узлов, почек и печени, анализ крови с целью определения уровня опухолевых маркеров, рентгенологическое исследование органов грудной клетки). При осмотре пациента и изучении анамнеза часто не уделяется должного внимания процессам, именуемым эпидемиологическими факторами риска развития опухолей яичка. К числу таких факторов рекомендуется относить неопущение, атрофию или гипотрофию яичка с уменьшением его объема < 12 мл, синдром Клайнфельтера, новообразования яичка у кровных родственников (отца и братьев), опухоль противоположного яичка, а также бесплодие. Роль травмы мошонки и вирусного орхита после эпидемического паротита в анамнезе убедительно не доказана, хотя не исключается, что эти факторы могут иметь значение как причина атрофии гонад. Изучается возможная этиологическая роль инфицирования вирусом иммунодефицита человека. Вопрос о патогенетических механизмах, связывающих крипторхизм и опухоли яичка, во многом остается неизученным. В яичке, задержавшемся в паховом канале, опухоли яичка развиваются приблизительно в 2% случаев. При внутрибрюшной задержке яичка опухоли возникают значительно чаще, чем при задержке яичка в паховом канале. Вероятность развития опухоли уменьшается, если низведение яичка было выполнено до наступления половой зрелости. Если яичко расположено в паховом канале, легко доступно исследованию и если сохранена его эндокринная функция, рекомендуется ограничиться наблюдением. Если яичко находится в брюшной полости и не может быть подвергнуто адекватному исследованию или низведению, его рекомендуется удалить. Риск развития опухоли яичка у страдающих крипторхизмом существенно уменьшается, если успешное низведение выполнено в возрасте до 11 лет; в случае неудачной операции авторы рекомендуют повторную попытку низведения яичка или его удаление. При выявлении крипторхизма у взрослых удаление яичка рекомендуется как основной метод лечения во всех случаях, когда нет серьезных психологических или косметических препятствий. Клиническая картина опухолей яичка. В типичных случаях опухоль определяется как участок уплотнения ткани яичка и на начальных стадиях обычно не вызывает болей. Тем не менее, упорные боли в мошонке могут быть ранним признаком злокачественного новообразования и должны рассматриваться как показание для ультразвукового исследования, даже при отсутствии пальпаторных изменений. По мере роста опухоли появляется асимметрия мошонки; яичко и его придаток сливаются в единый конгломерат, граница между ними стирается. Со временем опухолевая инфильтрация может распространяться на семенной канатик, что сопровождается его утолщением и уплотнением. Опухоль может развиваться на фоне скопления жидкости в оболочках яичка. Пальпировать пораженные метастазами забрюшинные лимфатические узлы удается только при их значительном увеличении. Чаще других пальпаторно определяются метастатически измененные надключичные лимфатические узлы. У больных, перенесших в прошлом операции в пахово-мошоночной области, лимфоотток от яичка извращается, в связи с чем сравнительно рано может появляться увеличение паховых лимфатических узлов. Диагностика опухолей яичка Наиболее заметная роль в диагностике опухолей яичка и оценке степени распространения процесса принадлежит ультразвуковому исследованию. В целом, чувствительность ультразвукового метода в распознавании тестикулярных опухолей приближается к 100/6. Выполнение ультразвукового исследования яичек считается обязательным во всех случаях, если у молодого мужчины выявлены либо признаки забрюшинной опухоли, либо метастазы во внутренних органах, либо повышенный уровень хорионического гонадотропина и/или альфа-фетопротеина. Магнитно-резонансная томография мошонки при опухолях яичка демонстрирует чувствительность и специфичность, приближающиеся к 95-100%, однако широкое практическое использование метода вряд ли может быть оправдано из-за его высокой стоимости. Исключительно важный вклад в диагностику опухолей яичка вносит исследование сывороточных маркеров: альфа-фетопротеина (АФП), бета-субъединицы хорионического гонадотропина человека ((3-ХГ) и лактатдегидрогеназы (ДДГ). Повышение уровня АФП и хорионического гонадотропина отмечается приблизительно у 90% больных несеминомными опухолями яичка. В то же время нормальный уровень маркеров не должен рассматриваться как аргумент, исключающий диагноз опухоли яичка. Однако при интерпретации результатов анализа всегда следует помнить, что повышение уровня АФТ может отмечаться при других заболеваниях - гепатоцеллюлярном раке, опухолях желудка, желчного пузыря, поджелудочной железы, легких. Уровень ХГ может повышаться также при новообразованиях поджелудочной железы, печени, желудка, легких, молочной железы, почек. Считается, что чувствительность и специфичность ЛДГ для опухолей яичка невысока; в качестве реального признака опухоли можно рассматривать повышение концентрации ЛДГ в сыворотке крови >2000 МЕ/л. ЛДГ отражает степень деструкции тканей, пропорциональна массе новообразования и может быть использована для прогнозирования течения болезни. | |||

| |||
| Важнейшим этапом диагностики и первым шагом в лечении, как правило, является удаление пораженного яичка с тщательным гистологическим исследованием операционного материала. Рекомендации Европейской Ассоциации Урологов (2005) допускают в исключительных случаях при наличии диссеминированного опухолевого процесса и угрожающих жизни метастазов начинать лечение с упреждающей химиотерапии, отложив выполнение орхофуникулэктомии до момента стабилизации состояния больного. | |||
| |||
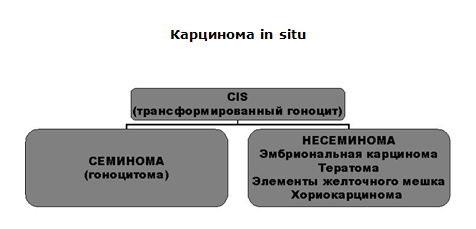
| Весьма своеобразным процессом, в том числе и в отношение диагностики, является герминогенная внутрипротоковая неоплазия, именуемая также гоноцитомой in situ или карциномой in situ (CIS). CIS не имеет характерных симптомов и не может быть выявлена в ходе клинического обследования. Единственным методом прижизненной диагностики CIS является гистологическое исследование ткани яичка, полученной в результате орхиэктомии или биопсии. Согласно рекомендациям Европейской Ассоциации Урологов (2005), биопсию для исключения контралатеральной CIS следует выполнять только у больных моложе 30 лет при объеме яичка <12 мл и при наличии крипторхизма в анамнезе. Лучевая диагностика опухоли яичка. Лечение больных ГО яичка планируется на основе достоверных сведений о морфологической структуре новообразования и стадии процесса. На этапе установления клинической стадии ведущая роль принадлежит методам лучевой диагностики. Самым доступным и самым недорогим методом оценки состояния забрюшинных лимфатических узлов, печени и почек является ультразвуковое исследование. Точность метода при метастазах больших размеров приближается к 90%. Наиболее совершенным методом визуализации очагов метастатического поражения как ниже, так и выше диафрагмы является компьютерная томография (КТ). Наряду с этим, выполнение обычного рентгенологического исследования грудной клетки до настоящего времени рекомендуется в качестве обязательной диагностической процедуры у всех больных с опухолью яичка. Магнитно-резонансная томография (МРТ), по мнению большинства исследователей, не продемонстрировала существенных преимуществ перед КТ в оценке состояния пораженных лимфатических узлов и, как правило, может не выполняться. Совершенствование химиотерапии и улучшение выживаемости больных с опухолями яичка привело к тому, что за последние два десятилетия особую актуальность приобрели проблемы, связанные с возможностью для пациентов иметь детей после завершения лечения. Восстановление сперматогенеза в различные сроки после окончания химиотерапии наблюдается, по меньшей мере, у 50% больных, однако индивидуальное предсказание возможности стать отцом для каждого пациента остается трудной задачей. Исходя из этого, большинство онкологов единодушно считают, что криопрезервация спермы должна стать стандартной процедурой у больных репродуктивного возраста. Вопрос о необходимости консервации спермы должен быть обсужден с пациентом и спланирован на диагностическом этапе. Поэтому нам представляется, что в статье, посвященной диагностике, вполне уместно кратко осветить главные стороны проблемы. Рекомендуется консервация 2-3 образцов спермы, полученных в период между орхофуникулэктомией и началом лучевого или лекарственного лечения. Сперма замораживается с помощью жидкого азота и помещается на хранение в условиях специально оборудованных банков. После завершения лечения при необходимости сохраненный материал может быть использован для искусственного оплодотворения. Считается, что обращаться к консервированному генетическому материалу чаще приходится в тех случаях, когда у пациента до начала лечения по поводу опухоли яичка было отмечено снижение концентрации сперматозоидов в семенной жидкости (<5xЮ6/мл) и повышение уровня фолликулостимулирующего гормона (ФСГ) в сыворотке крови (>12 ME/ л). В заключение, считаем необходимым отметить, что описанные выше методы клинической, лучевой и серологической диагностики, используемые для первичного распознавания и уточнения стадии опухоли яичка, играют ведущую роль в своевременном выявлении рецидивов болезни и составляют основу системы диспансерного наблюдения за больными после лечения. | |||
| Половой член. В половом члене различают задний широкий укрепленный конец - корень, тело и головку переднюю и заднюю поверхности. Корень скрыт под мошонкой и фиксирован к костям и диафрагме таза, в результате чего он является неподвижной, фиксированной частью остальная часть полового члена подвижна. Половой член состоит из двух собственных пещеристых тел и пещеристого тела мочеиспускательного канала, которое утолщено на обоих концах и образует спереди головку члена, а сзади - луковицу. Кожа полового члена растяжима, легко подвижна, кожа головки тонка, плотно сращена с подлежащей белочной оболочкой пещеристого тела головки и поэтому неподвижна. Кожа члена у основания головки собирается в виде складки, образуя крайнюю плоть. Между головкой и крайней плотью образуется препуциальный мешок, открытый кпереди. | |||

| |||
| Пещеристые и губчатые тела полового члена и мочеиспускательного канала (по Р. Д. Синельникову). | |||

| |||
| Мужской половой член. Кожный покров и фасция полового члена частично удалены (по Р. Д. Синельникову). | |||
| Пещеристые тела полового члена представляют собой вытянутое в виде цилиндра образование с заостренными концами. Начинаются они ножками от внутренней поверхности нижних ветвей лобковой и седалищной костей. У нижней части симфиза ножки срастаются с ним и продолжаются в тело полового члена, располагаясь по тыльной его стороне. Пещеристые тела соединены между собой так, что на тыльной и задней их поверхностях образуются углубления; в первом расположены тыльные сосуды, во втором - пещеристое тело уретры. Пещеристое тело уретры значительно длиннее и тоньше пещеристых тел полового члена. Внутри его проходит часть мочеиспускательного канала. Конец пещеристого тела уретры заканчивается головкой, в углубление основания которой входят концы пещеристых тел полового члена. Задний отдел головки выдается вперед и носит название венчика, позади которого расположена шейка. Каждое пещеристое тело окружено белочной оболочкой. Все три пещеристых тела покрыты общей. Поверх фасции расположен слой рыхлой подкожной клетчатки, а затем кожа. В области симфиза половой член фиксирован двумя связками: поверхностной, поддерживающей и глубокой, пращевидной. Пещеристые тела у корня полового члена прикрыты мышцами, которые образуют с каждой стороны по седалищно-луковичному треугольнику. Внутренней стороной треугольника является луковично-пещеристая мышца, которая охватывает нижне-боковую поверхность луковицы полового члена и срастается по средней линии с такой же мышцей противоположной стороны. У места их сращения образуется шов. Латеральную сторону образует седалищно-пещеристая мышца, а заднюю - поверхностная поперечная мышца промежности. Луковично-пещеристая и седалищно-пещеристая мышцы принимают участие в эрекции. Баланопостит Баланопостит - воспаление кожи головки и внутреннего листка крайней плоти полового члена. Симптомы баланопостита это зуд, болевые ощущения и жжение в головке полового члена, крайней плоти. Баланопостит классифицируют на простой, эрозивный и гангренозный. Простой баланопостит отличается покраснением, отечностью и мацерацией кожи головки и внутреннего листка крайней плоти. При развитии болезни образуются поверхностные эрозии различной величины с гнойным отделяемым, окруженные обрывками мацерированного эпителия. Эрозивный баланопостит проявляется образованием белых набухших участков омертвевшего эпителия. Далее образуются резко отграниченные красные болезненные эрозии с ободком мацерации по окружности. Как осложнение может развиться фимоз. Успешное лечение простого и эрозивного баланопостита приводит к полному исчезновению следов эрозий. Гангренозный баланопостит сопутствует лихорадка, слабость, образуются глубокие гнойно-некротические язвы различной величины при резком отеке и покраснении головки и крайней плоти. В запущенной форме развивается фимоз, перфорация крайней плоти. При лечении язвы заживают крайне медленно. Причиной баланопостита чаще всего бывает инфекция (стафилококки, стрептококки, дрожжевые грибы). Заражение может происходить при половом контакте, этому способствует ослабленная резистентность кожи (при сахарном диабете, анемии, гиповитаминозе, различных аллергиях), узость крайней плоти, гнойные выделения из мочеиспускательного канала (при уретрите и других инфекционных заболеваниях), плохой гигиенический уход. Диагностика баланопостита проводится безболезненно и быстро, при этом могут быть выявлены сопутствующие заболевания, которые являются причиной баланопостита или сопутствуют этому заболеванию. Дополнительно при обследовании проводится анализ крови на RW (для исключения сифилиса). Баланопостит выявляется без затруднений, но бывает достаточно сложно выявить его истинную причину. Точная диагностика позволяет определить возбудителей воспалительного процесса, оценить состояние мочеполовых органов, исключить сахарный диабет и назначить адекватное и правильное лечение. Лечение баланопостита зависит от стадии заболевания, вызвавших его причин, индивидуальной переносимости больного различных препаратов. Лечение большинства форм баланопостита может проводиться пациентом самостоятельно, под наблюдением врача, с периодическим осмотром у врача. Методики лечения позволяют достичь полного выздоровления пациента. Самолечение недопустимо! Слишком часто это приводит к переходу болезни в хроническое состояние и возникновению необратимых процессов и осложнений. При показаниях проводится комплексное обследование, состав которого корректируется врачом в процессе осмотра и проведения обследования и предварительного диагноза. Основной целью данного обследования является выявление простатита или уретрита, стадии заболевания, индивидуальных особенностей течения болезни, а также возможных сопутствующих заболеваний. Перелом полового члена. Перелом полового члена - не что иное, как разрыв пещеристых (кавернозных) тел, заполняющихся кровью во время возбуждения, белочной оболочки и иногда мочеиспускательного канала. Это самая тяжелая травма мужского детородного органа. Может произойти в результате резких быстрых движений во время полового акта, особенно когда женщина находится в позиции «всадница», а также может произойти по причине сильного удара о твердый предмет. В мусульманских странах переломы пениса случаются, когда мужчины хотят подавить эрекцию. Последствия перелома: разрыв тканей, гематомы, отек, гиперемия. Хотя переломы пениса встречаются в медицинской практике не так уж часто, сломать его можно очень легко. Этой опасности половой член подвергается в состоянии эрекции, причем почти все переломы являются закрытыми. Самое распространенное место - конечно же, любовное ложе. Во время полового акта возникает до 58 процентов всех переломов. Особо рискованной в этом плане является поза «наездницы», когда женщина совершает резкое или неправильное движение. Но подобным образом заканчиваются и эксперименты с другими позициями. В этом случае эрегированный член попадает не во влагалище, а с силой ударяется в промежность или бедро. Иногда половой член ломается в других ситуациях, например во время занятий сексом в автомобиле, в результате активной мастурбации во время внезапного изменения положения тела и даже во время сна. Мужчины, переоценивающие прочность своего «достоинства», ломают его во время сдавливания для снятия эрекции. Разрыв тканей полового органа может случиться и в момент аварии, что может иметь гораздо худшие последствия, чем при «постельной» травме. Перелом полового органа трудно с чем-либо спутать. В момент разрыва тканей оба партнера слышат характерный хруст - это трескается белочная оболочка. Мужчина чувствует резкую боль, затем начинает стремительно пропадать эрекция. В месте разрыва появляется гематома, которая разрастается, и в итоге половой орган сильно опухает и приобретает фиолетово-синий цвет. В особо тяжелых случаях, когда происходит разрыв мочеиспускательного канала, мужчина не может сходить «по маленькому». Если уж случилось сломать половой член, нужно немедленно наложить на орган тугую повязку и приложить лед. Затем необходима госпитализация в отделение урологии или, в крайнем случае, в хирургическое отделение. В подавляющем большинстве случаев при переломе полового члена необходимо проведение операции. Под наркозом хирург сшивает поврежденную белочную оболочку, кавернозные тела и, если нужно, уретру. Затем на протяжении некоторого времени требуется тугое бинтование. Можно ли обойтись без хирургического вмешательства? Как ни странно, многие мужчины игнорируют перелом и прикрываются фразой «Само пройдет!». Но в этом случае нужно приготовиться к неприятностям. После заживления перелома в месте разрыва образуется грубый рубец, который приводит к искривлению пениса, слабому кровоснабжению органа, и как, следствие, отсутствию эрекции. Естественно, это делает половой акт затруднительным и часто невозможным. Кроме того, при нарастании возбуждения, мужчина испытывает боль. Но даже в такой ситуации не все потеряно: обратитесь к пластическому хирургу, который без труда удалит рубец и выпрямит половой член. Когда при переломе повреждаются нервы, дело может закончится импотенцией. Не стоит затягивать с визитом к врачу. Если перелом полового члена оставить без лечения на 4 года, могут наступить необратимые изменения в пещеристых телах и тогда вернуть способность к половому акту сможет только протезирование. | |||

| |||
Гангрена - некроз тканей в результате уменьшения или полного отсутствия кровоснабжения. Гангрена может развиваться на небольшом участке тела или распространяется на весь орган.
Гангрена полового члена может быть:
|
Ирвин Ялом.
Дата добавления: 2015-01-18 | Просмотры: 2998 | Нарушение авторских прав