|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
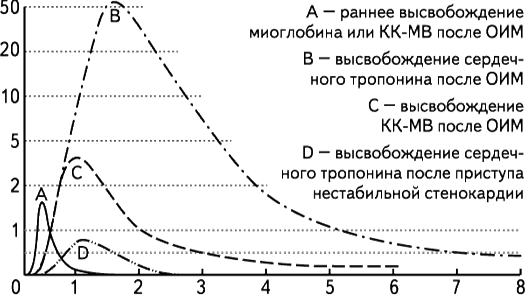
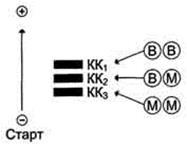
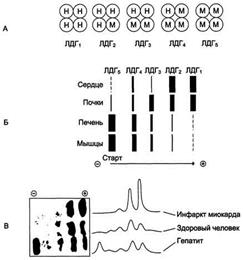
Чувствительность и специфичность маркеров ИМЗаболевания сердечно-сосудистой системы. Инфаркт миокарда. Нарушение снабжения сердца кислородом при ишемической болезни сердца. Основные причины кислородного голодания: нейрогенный спазм, тромбоз и эмболия коронарных сосудов. Основные метаболические нарушения при остром инфаркте миокарда. Условия обратимости изменений миокарда. Необратимые изменения сердечной мышцы. Маркерные ферменты миокарда. Энзимодиагностика инфаркта миокарда. Сроки изменения активности ферментов. Дифференциальная диагностика заболеваний сердца, ферментные констелляции. Креатинкиназа и КФК-МВ в диагностике инфаркта миокарда. Диагностическое значение лактатдегидрогеназы и её изоферментов в сыворотке крови. Аспартатаминотрансфераза. Неферментные маркеры инфаркта миокарда: миоглобин, тропонины Т и I, С-реактивный белок.
Вопросы для опроса преподавателем. 1. ИБС, главная причина 2. Факторы риска ИБС 3. На основании чего ставится диагноз ОИМ 4. Почему возможна энзимодиагностика ОИМ 5. Маркеры высокой специфичности 6. Маркеры низкой специфичности 7. Креатинкиназа, строение. 8. КК, сроки увеличения уровня в крови. 9. Миоглобин, сроки увеличения уровня в крови. 10. Тропонин, сроки увеличения уровня в крови. 11. Аминотрансферазы, сроки увеличения уровня в крови. 12. Специфичность аминотрансфераз, коэффициент де Ритиса. 12. ЛДГ, сроки увеличения уровня в крови, специфичность. 13. СРБ, диагностическая значимость. 14. Лабораторная диагностика стенокардии. 15. Лабораторная диагностика ГБ. 16. Лабораторня диагностика гипотензии. 17. Лабораторная диагностика миокардита. 18. Лабораторная диагностика атеросклероза. 19. Лабораторная диагностика кардиомиопатий.
Ишемическая болезнь сердца – это поражение миокарда, вызванное нарушением кровотока в коронарных артериях. Факторы риска ИБС: Биологические детерминанты или факторы: · пожилой возраст; · мужской пол; · генетические факторы, способствующие возникновению дислипидемии, гипертензии, толерантности к глюкозе, сахарному диабету и ожирению. Анатомические, физиологические и метаболические (биохимические) особенности: · дислипидемия; · артериальная гипертензия; · ожирение и характер распределения жира в организме; · сахарный диабет. Поведенческие (бихевиоральные) факторы, которые могут привести к обострению ИБС: · пищевые привычки; · ожирение, как фактор развития ИБС; · курение; · недостаточная двигательная активность, или физические нагрузки превышающие адаптационные возможности организма; · потребление алкоголя.
Нарушение баланса между реальным кровоснабжением миокарда и потребностями его в кровоснабжении может произойти из-за следующих обстоятельств: Внутрисосудистые причины: · атеросклеротическое сужения просвета венечных артерий; · тромбоз и тромбоэмболия венечных артерий; · спазм венечных артерий. Внесосудистые причины: · тахикардия; · гипертрофия миокарда; · артериальная гипертензия.
Диагноз ОИМ, согласно рекомендациям ВОЗ, основывается на трех базисных постулатах: 1) клинической картине, 2) данных ЭКГ-исследований и 3) выявлении гиперферментемии (повышенной концентрации миокардиальных маркеров). Диагноз ОИМ считается достоверным в случае, если два из трех названных диагностических критериев являются бесспорными и однозначно трактуемыми. Развитие ишемии миокарда приводит к угнетению процессов окислительного фосфорилирования, активации гликолиза и гликогенолиза и ухудшению усвоения глюкозы неповрежденными отделами сердца. В результате дефектов, возникающих в цитоплазматических мембранах миокардиоцитов, белки и ферменты, локализующиеся в цитоплазме, поступают в кровь больного ИМ со скоростью, зависящей в первую очередь от размера молекул. Изменение концентрации белков миокарда в сыворотке крови зависит также от скорости их элиминации из кровотока. Небольшие молекулы, например миоглобин, выводятся очень быстро, а большие, такие как лактатдегидрогеназа (ЛДГ), медленно. Поэтому содержание каждого белка при ИМ имеет свою кинетику. Практическое применение методов определения общей креатинкиназы (КК), ЛДГ (включая изоформы), аспартатаминотрансферазы (АСТ) в качестве маркеров ИМ в настоящее время не рекомендуется вследствие их низкой специфичности.
Аналогична ситуация с диагностикой нестабильной стенокардии. В последние годы в клинике все более широко используется определение в сыворотке (плазме) компонентов тропонинового комплекса миокардиоцитов – тропонинов I и Т, отвечающих критериям абсолютной миокардиальной специфичности при высокой диагностической чувствительности. Чувствительность и специфичность маркеров ИМ
Представлены средние показатели с указанием диапазонов отклонений от средних значений в пределах 95% доверительных интервалов (Eur. J. Cardiol. 1998; 19)
Прочие: · Натрийуретические пептиды (мозговой, предсердный) · Белок, связывающий жирные кислоты, сердечная форма (H-FABP) · Гомоцистеин · Цитокины · Гемостатические факторы · Молекулы адгезии · Каспазы · Липидный спектр
Обязательные и дополнительные исследования при подозрении на заболевания сердечнососудистой системы
Ситуационные задачи. 1. К больному К., 60 лет был вызван врач скорой помощи. Больной находился в неподвижном состоянии и жаловался на резкую давящую боль за грудиной, которая распространялась в левую руку, шею, челюсть, под левую лопатку. 2. Женщина 63 лет обратилась с жалобами на одышку, слабость, тупые боли за грудиной, возникающие при небольшой физической нагрузке и проходящие в покое или после приема нитросорбида. Из анамнеза: в течение 8 лет беспокоят сжимающие боли в области сердца. Около 5 лет назад перенесла обширный ИМ, по поводу чего лечилась стационарно. В течение 10 лет отмечает повышение АД (максимально 200/100 мм рт. ст.). Систематически не лечилась. В настоящее время нерегулярно принимает нитросорбид, эналаприл. Настоящее ухудшение в течение 1 нед, когда появилась и стала нарастать одышка, участились боли за грудиной. Перенесенные заболевания: ОРВИ, желчнокаменная болезнь, холецистэктомия. Объективно: общее состояние средней тяжести. Правильного телосложения. Удовлетворительного питания. Кожные покровы чистые, бледные. Склеры обычной окраски. Видимые слизистые бледно-розовые, цианоз губ. Отеки голеней. Периферические лимфоузлы не увеличены. Костно-мышечно-суставная система без особенностей. Перкуторно над легкими ясный легочный звук. Дыхание везикулярное, ослаблено в нижних отделах. ЧДД — 18 в минуту. Границы относительной тупости сердца: правая — у правого края грудины, левая — по левой средне-ключичной линии, верхняя — в III межреберье. Верхушечный толчок на глаз не определяется. Патологической пульсации нет. Тоны сердца глухие, ритм правильный. ЧСС — 92 в минуту, пульс ритмичный, удовлетворительного наполнения и напряжения. АД — 160/80 мм рт. ст. Язык влажный, умеренно обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень не увеличена. Мочеиспускание не нарушено. Поколачивание по пояснице безболезненно с обеих сторон. Сформулируйте предварительный диагноз. Какие дополнительные методы исследования необходимо выполнить? 3.Больной М, 55 лет. Возникли сильные боли за грудиной, отдающие в левую руку, лопатку; чувство нехватки воздуха, головокружение, слабость. При осмотре: кожные покровы бледные; покрыты "холодным" потом, пульс 50-52 в минуту, слабого наполнения, дыхание поверхностное, учащенное. Какие дополнительные исследования нужно назначить? 4.Больной С., 68 лет. Диагностирован инфаркт миокарда. На 3 сутки после приступа уровень миоглобина снова вырос. О чем это говорит?
Дата добавления: 2016-03-26 | Просмотры: 735 | Нарушение авторских прав |