|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Наружные разрывы сердцаПовреждение стенки сердца может быть частичным и полным. При полных разрывах возникает выраженная тампонада сердца. При частичных разрывах имеет место клиника тяжёлого ушиба сердца с явлениями гемоперикарда. Диагностика: 1.Клиника. 2. Обзорная рентгенография грудной клетки. 3. ЭКГ. 4. УЗИ сердца. Лечение - оперативное. Производится торакотомия, ушивание разрыва сердца. Внутренние разрывы сердца Они сочетаются с массивными ушибами миокарда. Чаще повреждаются межжелудочковая перегородка, митральный клапан. Повреждение клапана сводится к отрыву папиллярных мышц или надрыву створки клапана. Реже повреждается трикуспидальный клапан. Клиника зависит от характера повреждения. При разрыве межжелудочковой перегородки возникает шунтирование крови слева направо. Развивается гипотония, тахикардия, слышен грубый систолический шум над областью сердца. Клиника и прогноз зависят от величины дефекта. При повреждении клапанов развивается клиника клапанной недостаточности. Диагностика: 1. клиника; 2. ЭКГ; 3. ФКГ; 4. УЗИ сердца; 5. катетеризация полостей сердца. Лечение: проводится консервативная терапия сердечной недостаточности. Пострадавшим показано оперативное вмешательство и коррекция повреждённых внутренних структур сердца в условиях кардиохирургии.
Ранения сердца Классификация описана выше. Рассмотрим клинику проникающих ранений сердца. Симптомокоплекс ранения сердца складывается из: 1. наличие раны в проекции сердца; 2. симптомы внутриплеврального кровотечения; 3. признаки тампонады сердца.
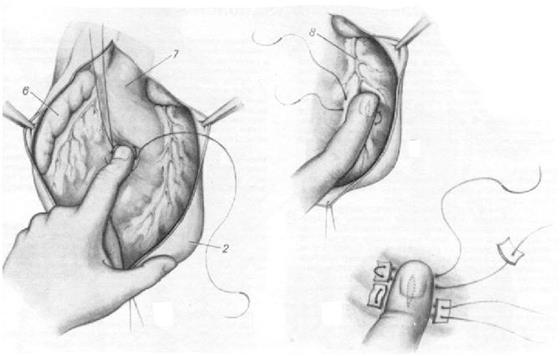
Величина внутриплеврального кровотечения зависит от величины раны сердца и, особенно от размеров раны перикарда. При очень маленьких ранах перикарда кровотечение в плевральную полость будет незначительным. В этой ситуации будет превалировать картина тампонады сердца. При больших ранах перикарда, наоборот клиника тампонады не будет выражена, а превалирует клиника профузного внутриплеврального кровотечения и острой кровопотери. Признаки внутриплеврального кровотечения: снижение АД, тахикардия, пульс слабого наполнения, бледность кожных покровов, одышка, притупление перкуторного звука на стороне повреждения, ослабление дыхания на стороне повреждения. При плевральной пункции получаем кровь. Ведущую роль в диагностике ранения сердца имеет клиника тампонады сердца. Причина тампонады сердца – кровотечение из полостей сердца, кровотечение из коронарных сосудов и сосудов перикарда. Выраженность тампонады сердца зависит от величины раны перикарда. Клинически тампонада сердца проявляется триадой Бека: 1. Значительное снижение артериального давления в сочетании с парадоксальным пульсом. 2. Резкое повышение центрального венозного давления. 3. Глухость сердечных тонов и отсутствие пульсации сердца при рентгеноскопии. Состояние пострадавшего очень тяжёлое. Иногда больной находится в клинической смерти. Кожные покровы бледноцианотичного цвета. Видны набухшие шейные вены. АД ниже 60. Перкуторно границы сердца расширены. Тоны сердца глухие или полностью отсутствуют. При ЭКГ – признаки повреждения миокарда, перикарда: снижение интервала QRST, ST, отрицательный зубец Т. К прямым рентгенологическим симптомам ранения сердца относятся: расширение границ сердца, сглаженность сердечных дуг, увеличение интенсивности тени сердца, исчезновение пульсации сердца, признаки пневмоперикарда. По клиническому течению различают 4 группы пострадавших с ранениями сердца: 1. Пострадавшие с клиникой тампонады сердца. 2. Пострадавшие с клиникой профузного внутриплеврального кровотечения. 3. Пострадавшие с сочетанием признаков тампонады и кровотечения. 4. Отсутствие симптомов тампонады и кровотечения. Для выявления крови в полости перикарда используют пункцию перикарда. Способы пункции перикарда: 1. 2. Способ Пирогова-Делорма. Вкол иглы производят слева у края грудины на уровне 4-5 межреберья. Иглу продвигают позади грудины на глубину 1,5-2 см. 3. Способ Ларрея. Иглу вкалывают в угол между мечевидным отростком и прикреплением хряща 7 ребра слева. Цель пункции перикарда – декомпрессия полости перикарда, диагностика гемоперикарда. 4. Способ Куршмана. Делают прокол в пятом межреберном промежутке, отступя на 4—6 см от края грудины. Иглу продвигают косо внутрь, почти параллельно внутренней поверхности грудной клетки. Диагностика ранения сердца основана на наличие раны в проекции сердца и признаках повреждения сердца. В большинстве случаев диагноз ставится только на основании осмотра больного. Главная задача хирурга – в очень ограниченный срок установить диагноз ранения сердца и как можно быстрее прооперировать больного. Успех лечения ранений сердца зависит от: 1. Времени, прошедшего с момента травмы и быстроты доставки в стационар. 2. Быстроты диагностики и своевременности операции. 3. Адекватности реанимационных мероприятий. При транспортировке пострадавшего с подозрением на ранение сердца диспетчер скорой помощи обязан сообщить в больницу о том, что к ним везут данного больного. После подобного звонка операционная сестра готовится к торакотомии, а хирург и реаниматолог ждут пострадавшего в приёмном покое. Если в бригаде имеется несколько хирургов, то один из них готовится вместе с операционной сестрой к операции. Подобные действия будут оправданы даже в том случае, если врач СП ошибся в диагнозе и пострадавшему не требуется срочное оперативное вмешательство. Без подобной подготовки бригаде не хватит времени, чтобы спасти пострадавшего в состоянии клинической смерти. При доставке пострадавшего с подозрением на ранение сердца без предварительного сообщения СП: если при осмотре хирургом диагноз подтверждается, то пострадавший немедленно направляется в операционную. Реанимационные мероприятия проводятся одновременно с диагностическими, и продолжаются на операционном столе. Любое подозрение на ранение сердца является показанием к торакотомии. Это должно быть правилом для хирургов, занимающихся торакальной травмой. При ошибке врача данная тактика будет оправданной. Основной доступ – переднебоковая торакотомия в 4-5 межреберье.Перикард вскрывают спереди от диафрагмального нерва, предварительно взяв на держалки. Затем приступают к осмотру сердца. При кровотечении из раны её закрывают пальцем левой руки. Раны сердца ушиваются нерассасывающимся шовным материалом: шелк, лавсан, капрон. При ушивании раны сердца необходимо не повредить коронарные сосуды. На тонкостенные предсердия может быть наложен кисетный шов. Для профилактики прорезывания швов миокарда используют: участок перикарда, жир перикарда, участок грудной мышцы, лоскут диафрагмы. Обязательно проводится ревизия задней стенки сердца. Сердце для этого приподнимают и выводят из полости перикарда. При этом может наступить остановка сердца. Если рана находится рядом с коронарными сосудами, её ушивают п-образными швами. Особенно осто
рожно нужно обращаться с ранами вблизи проводящих путей. Если во время операции произошла остановка сердца, производится прямой массаж, дефибрилляция до восстановления его работы. В конце операции полость перикарда освобождается от крови и сгустков. На рану перикарда накладываются редкие швы.
Плевральная полость осушивается, проводится её ревизия. Устанавливается дренаж по Бюлау. Ближайший послеоперационный период больной находится в отделении реанимации. При нормальном послеоперационном течении больной может вставать на 3 сутки. Постоянно проводится ЭКГ контроль. Больной после операции ведется совместно с терапевтом или кардиологом. При выявлении посттравматических пороков сердца, больной направляется в кардиохирургическое отделение. Осложнения: 1.Пневмония. 2. Плеврит 3. Перикардит. 4. Нарушения ритма сердца. 5. Нагноения раны.
Дата добавления: 2016-03-26 | Просмотры: 456 | Нарушение авторских прав |
 Анатомическая область, опасная для повреждения сердца ограничена (зона Грекова): сверху – 2 ребро, снизу – левое подреберье и подложечная область, справа – парастернальная линия, слева – средняя подмышечная линия. Особенно опасны раны, находящиеся в анатомической проекции сердца.
Анатомическая область, опасная для повреждения сердца ограничена (зона Грекова): сверху – 2 ребро, снизу – левое подреберье и подложечная область, справа – парастернальная линия, слева – средняя подмышечная линия. Особенно опасны раны, находящиеся в анатомической проекции сердца. Способ Марфана. Иглу вводят под мечевидный отросток по средней линии, снизу вверх на глубину 4 см.
Способ Марфана. Иглу вводят под мечевидный отросток по средней линии, снизу вверх на глубину 4 см.