|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Зміст лекційного матеріалуОДЕСЬКИЙ НАЦІОНАЛЬНИЙ МЕДИЧНИЙ УНІВЕРСИТЕТ Кафедра дитячих інфекційних хвороб
МЕТОДИЧНА РОЗРОБКА ЛЕКЦІЇ
Для інтернів-педіатрів
Навчальна дисципліна «____________________________________________»
МОДУЛЬ №___«__________________________________________________»
Змістовний модуль №___«__________________________________________»
Лекція «Диференційна діагностика захворювань з синдромом екзантеми у дітей»
Курс__________________ Факультет________________________________
Лекцію обговорено на методичній нараді кафедри «__»___________201 р. Протокол № ____ Завідуючий кафедрою, д.мед.н., професор _________ Ю.П.Харченко
Одеса – 201 Модуль ___ «________________________________________________________________» Змістовний модуль ___ «______________________________________________________» Лекція №__«Диференційна діагностика захворювань з синдромом екзантеми у дітей»
Актуальність теми. Обгрунтування теми. Актуальність викладання лекції з питань диференційної діагностики інфекційних хвороб, які супроводжуються висипом на шкірі та слизових оболонках обумовлена їх великим значенням серед патології дитячого віку. Крім вирішення питань щодо встановлення певного клінічного діагнозу, забезпечується прийняття протиепідемічних заходів - своєчасна ізоляція хворої дитини та попередження подальшого розповсюдження захворювання серед людей. Звернути увагу, що важкість засвоєння диференційного діагнозу екзантеми обумовлена відсутністю єдиного методичного підходу - цього важливого розділу в підготовці практичного лікаря. Крім того, дані з питань диференційної діагностики окремих екзантем розповсюджені в різних керівництвах, що робить важким засвоєння цього питання лікарями-інтернами. Проте, при багатьох інфекційних захворюваннях спостерігається ураження шкіри та слизових оболонок, що має велике значення у формуванні клінічного діагнозу, для призначення своєчасного лікування та попередження розвитку можливих ускладнень. Вивчення теми має велику значущість для професійної підготовки лікарів-педіатрів, сімейних лікарів. Цілі лекції. 2.1. Навчальні цілі: 1. Ознайомити інтернів з характеристикою первинних та вторинних елементів висипу -І 2. Викласти принципи диференціювання елементів висипу - II. 3. Освітити питання класифікації екзантем - П. 4. Викласти принципи диференціювання інфекційних та неінфекційних екзантем - III. 5. Дати порівняльну характеристику клінічних особливостей інфекційних екзантем -III. 6. Познайомити інтернів з принципами лабораторної діагностики захворювань з екзантемами -1. 2.2. Виховні цілі: 1. Виховувати у інтернів професійне мислення при діагностиці інфекційних хвороб, які супроводжуються висипом. 2. Звернути увагу на те, що викладені питання мають з'явитися першим етапом в поліпшенні загальноклінічної підготовки лікаря-педіатра чи сімейної практики. 3. Спрямовувати інтернів на необхідність дотримуватись принципів медичної етики та деонтології при спілкуванні з батьками хворої дитини. 4. Виховувати у інтернів почуття гордості за внесок вітчизняних вчених у розвиток науки. План та організаційна структура лекції.
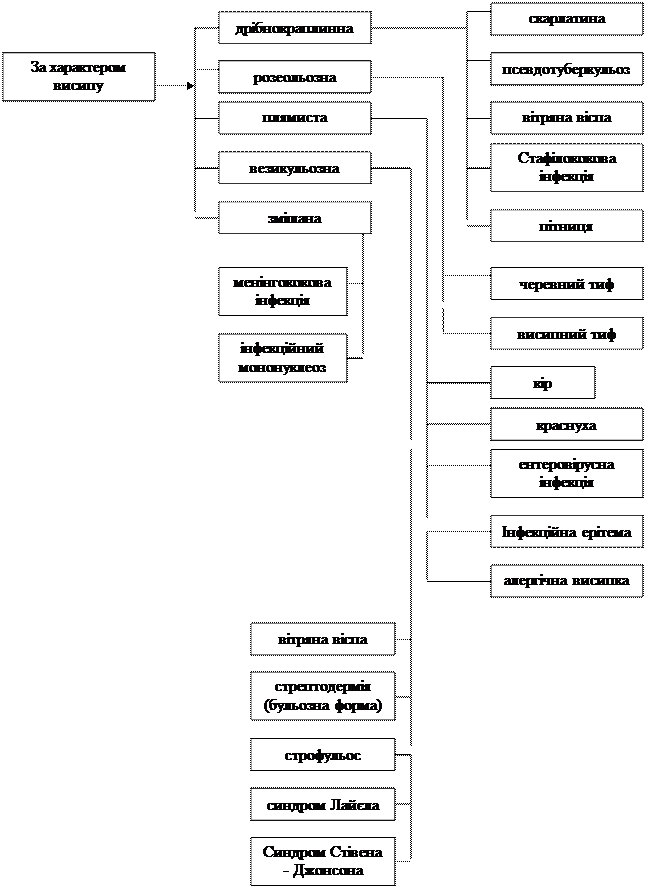
Зміст лекційного матеріалу Структурно-логічна схема змісту.
                
      
     

 
Текст лекції: Ураження шкіри та слизових оболонок відмічається при багатьох інфекційних захворюваннях та має велике значення в формуванні діагнозу. Висипка на шкірі називається екзантемою, а на слизових оболонках -енантемою. Висипка - це очагова реакція шкіри або слизової оболонки на дію мікробів або їх токсинів, витікаючу під дією гістаміноподібних речовин /алергічна висипка/. Ця реакція зумовлена первинним ураженням шкірних судин /гіперемія/ з подальшим розвитком запалення /інфільтрат, гранулема, некроз/. Екзантеми діляться на первинні та вторинні. До первинних відносять розеолу, пляму, еритему, геморагію, папулу, бугорок, вузол, везикули, були, пустульоз, пухир; до вторинних - луска, кірочка, пігментація, виразка, рубець. Розеола - плямка блідо-рожевого, червоного, пурпурно-червоного або пурпурного кольору розміром від 1 до 5 мм, не виходяча за рівень шкіри. Вона виникає внаслідок розширення судин сосочкового шару шкіри, при розтягненні шкіри зникає та знову з'являється після зупинки розтягнення. Форма розеоли може бути правильною, округлою /черевний тиф/, або неправильною, витягнутою /висипний тиф/, края чіткі або розмиті, фестончасті, зазубрені. В залежності від цього розрізняють мономорфну та поліморфну висипку. В деяких випадках відмічається невеликий набряк та свербіння, здібність елементів до злигтя та лущіння. Множинні розеоли розміром 1 мм називають краплиною висипкою /скарлатина/. Пляма такого ж кольору, як і розеола, але більших розмірів /від 5 до 20 мм/, не виступає над поверхнею шкіри, не відрізняється від неї по консистенції, частіше неправильної форми. В залежності від розмірів елементів розрізняють дрібнопухирцеву /5-10 мм/ та крупнопухирцеву /більш 10 мм/ висипку. При натискуванні плями не зникають, а після зупинки тиску виникають у тому ж вигляді. Ця висипка характерна для краснухи, кору, кліщових рикетсіозів. Еритема - великі ділянки гіперемійованої шкіри червоного, пурпурно-червоного або пурпурного кольору, виникає при сполучені великих плям /на обличчі при кору, на ділянці крупних суглобів - при інфекційній еритемі Розенбергу/. Еритема може виникати з самого початку з'явлення висипки /на щоках, в пахвинних та пахових ділянках - при скарлатині/. Еритема розвивається внаслідок розширення судин сосочкового шару шкіри та підсосочкового судинного сплетіння. Плями більше 20 мм в діаметрі, які можуть зливатись, називають еритемою. Геморагія - крововилив в шкіру в результаті діапедезу або деструкції судин шкіри. В залежності від часу з'явлення колір їх може бути червоним, синьовато-червоним, фіолетовим, зеленим, жовтим. Геморагії бувають у вигляді крапок або плям різного розміру та форми, не зникаючих при розтягненні шкіри. Краплинні геморагії називають петехіями. Чисельні крововиливи округлої форми розміром від 2 до 5 мм називають пурпурою. Геморагії неправильної форми розміром більше 5 мм називають екхімозами. Ця різноманітність висипки характерна для геморагічних гарячок, лептоспірозу, менінгококцемії /"зірчаста висипка"/, висипного тифу /розеольозно-петехіальна висипка/. Крововиливи можуть накладатись на інші елементи екзантем - петехіальна трансформація розеол, плям, папул /вторинні петехії /. Папула - більш-менш твердий елемент, безпорожнинний, виступаючий на рівнем шкіри. При цьому запальний інфільтрат в сосочковому прошарку дерми, розширення судин та обмежений набряк. Натискування на папулу доводить до її збліднення, але цілком колір її не зникає. Розміри елемента від 1 до 20 мм, колір та форма різні. Зникає папула без рубця, але іноді залишає після себе нестійку пігментацію або депігментацію. Нерідко папула сполучається з розеолою - ровеольозно-папульозиа висипка /тифо-паратифозні захворювання/ або з плямою - плямисто-папульозна висипка /кліщові рікетсіози, кір/. Бугорок - безпорожнинний елемент, виникаючий внаслідок утворення в глибоких шарах дерми гранулеми запального характеру. Бугорок відрізняється від папули наявністю твердого утворення в шкірі, часто із'язвляється, залишаючи рубець /шкірний лейшманіоз/. Вузел - обмежене, глибоко пронизуюче шкіру затвердіння, виникаюче в результаті розвитку клітинного інфільтрату в зашкірній клітковині та дермі. Як правило, виступає над рівнем шкіри, в діаметрі 6-10 мм та більше /вузлова ерітема/. Везикула - має порожнину, розвішається в епідермісі, вміщує рідину, трохи виступає над рівнем шкіри, діаметр від 1 до 5 мм. Везикула може бути одно-або багатокамерна. Рідина везикули буває прозорою, серозною, рідко кров'янистою, часто робиться гнійною, що виникає при переході везикули в гнійник. Рідина везикули зсихається в прозору або бурого кольору кірочку при вскриванні з'являється ерозія. Везикула зникає повністю або залишає після себе тимчасову пігментацію. Була - утворення, рівноцінне везикулі, але розміри більше 5 мм до 10-15 мм/ поліморфна ексудативна еритема/'. Пустула - ексудативний порожниний елемент, вмішуючий гній, має інфільтровану основу. При зворотному розвитку може утворюватися гнійна кірочка з формуванням рубця. Везикули та пустули утворюються при вітряній віспі та натуральній віспі. Пухир - ексудативний порожниний елемент, який утворюється в результаті гострозапального набряку сосочкового шару шкіри. Представляє собою твердуватий виступ круглої чи овальної форми, розміром від декількох міліметрів до 10-15-20 см, супроводжується сильним свербінням. Колір блідо-рожевий або світло-червоний, при різкому сдавленні судин рідиною, що утворює набряк, волдирі можуть бути білими. Уртикальна висипка характерна для алергічних шкірних реакцій /сивороточна хвороба/. Волдир тримається від декількох десятків хвилин до декількох годин, та зникає безслідно. Луска - являє собою відторгнуті рогові пластинки епідермісу. Колір лускинок може бути різним: білим, сірим, жовтим, буроватим. Розрізняють висівковидне лущіння - дрібні лущинки /кір/, гоїастинчасте, розмір лущинок від 1 до 3 мм /скарлатина/, листовидне - діаметр лущинок більше 5 мм /на долонях та підошвах хворих на скарлатину. Кірочка - утворення, яке з'являється в результаті: підсихання на шкірі серозного ексудату, гною або крові. Відрізняють кірки серозні /полупрозорі або сірого кольору/, гнійні /жовтого або оранжево-жовтого кольору/ та геморагічні /темно-червоні, бурі/. Вони: утворюються при підсиханні бул, везикул, пустул, при гнійному розготавленні пустул. Пігментація - зміна кольору шкіри на місці висипки внаслідок посиленого відкладення пігменту меланіну після зникання первинних елементів шкіри, або в результаті розпад}' гемоглобіну ергароцитів, які попали в шкіру при підвищеному проникненні стінки судин. Пігментні плями, як правило мають бурий колір. Виразка - являє собою дефект тканини шкіри, розповсюджений в глибині підлеглих тканин. Заживання виразки завжди з утворенням рубця. Рубець - розповсюдження грубоволокнистої з'єднувальної тканини на місці дефектів шкіри. Дрібні рубці утворюються після заживання: пустул при натуральній віспі. При обстеженні хворих з екзантемами слід звернути увагу на кількість елементів, їх розміри, колір, місце розташування, а також порядок висипки та зникання висипки. Кількість елементів може бути одиночна, невелика, яку можна підрахувати при огляді, та багаточисленна, яку неможливо підрахувати. Розміри елементів слід визначати в лінійних одиницях обчислення / мм., см/. Колір висипки виявляється візуально з розділенням на червоний /яркий, середньої інтенсивності, блідий/, рожевий /середньої інтенсивності, блідий/, багровий з синюшним відтінком та ін. /І. А. Іванов, 1970/. Місце знаходження висипки характеризується вказуванням тих частин; тіла, де є висипка; при деяких захворюваннях дається опис переважних місць їх знаходження. Порядок висипання може бути одночасним - за один день, добу; етапним - протягом декількох днів; з розповсюдженням висипки зверху вниз. На фоні вже виниклої висипки можуть з'являтись свіжі підсипання, зникання висипки може бути безслідним, з послідуючою пігментацією, утворенням кірок, рубців. За етіологією екзантеми ділять на дві великі групи: інфекційні частіше над усе спричинені бактеріями та вірусами, та неінфекційні, які розгортаються при алергічних станах. З'явлення інфекційних екзантем супроводжується підвищенням температури та явищами інтоксикації. Сюди ж відносять і інші ознаки інфекційного захворювання, циклічність його перебігу, контагіозність хворих. В залежності від характеру елементів виділяють такі групи екзантем: дрібно краплинні, розеольозні, плямисті, везикульозні, змішані /А.Д.Швалко, 1980/. Перед постановкою діагнозу в першу чергу слід вирішити питання до якої групи екзантем /який характер висипки/ належать зміни зі сторони шкіри, а також вибрати захворювання з подібною висипкою. Також слід вияснити епіданамнез цього захворювання, тому що в деяким випадках він може не тільки допомогти, але стати вирішальним фактором постановки діагнозу /наприклад: кір, вітряна віспа/. Незалежно від типу екзантем, необхідно звернути увагу на час появи перших клінічних ознак захворювання від моменту контакту з хворим /інкубаційний період/, динаміку розвитку хвороби /гострий або поступовий початок, з продромом чи без нього/ взаємозв'язок появи висипки з прийняттям антибіотиків, хіміопрепаратів, харчових продуктів, тривалість збереження висипки, чим супроводжувалося їх зникнення: лущінням, пігментацією або висипка зникала безслідно. Треба пам'ятати, що в деяких випадках є патогномонічні симптоми /наприклад, плями Філатова-Коплика-Бєльського при кору/. В групі дрібноточкових висипок на першому місці - скарлатина. Інкубаційний період коливається від декількох годин до 7 днів, в середньому 2-4 дня. Початковий /продромальний/ період від виникнення перших симптомів хвороби до появи висипки /декілька годин - 1-2 доби/. Як правило, захворювання починається гостро. Класична тріада хвороби: підвищення температури, біль у горлі, блювота. Температура тіла підвищується до 38°-39°С, іноді супроводжується ознобами, або з'являється після ознобів, триває протягом 2-3 днів. При ангіні спостерігається збільшення мигдаликів, їх гіпертрофія, розповсюдження запалення на язичок майже до його основи, на дужки. На цій ділянці гіперемія має чіткі контури у вигляді півкруглих ліній. В цей період відмічається набрякання язичка, іноді воно розповсюджується на задню стінку глотки. На мигдаликах часто зустрічаються гнійні, нальоти, енантема по м'якому піднебінні. Люба ангіна, яку супроводжує блювота, потребує виключення скарлатини. Із запальних симптомів у хворого відмічається почуття тривоги, збудження, безсоння, іноді можуть виникнути кишково-шлункові розлади. Тривалість початкового періоду 12-36 годин. Період висипки є найбільш чітко окресленням, хоча характер інтоксикації та змін в зіві в продромі дозволяє запідозрити скарлатину іще до з'явлення головної ознаки хвороби - висипки. Цей період можна розділити на дві фази: розпалу /1-2 дні/ та згасання /3-4 дня/. Висипка з'являється з початку на шиї, далі - на тулубі, грудях, животі, проксимальних ділянках кінцівок, висипка триває протягом декількох годин. За морфологією висипка дрібнокраплинна, розташована на гіперемійованій шкірі, рясна. Шкіра стає сухою, шершавою за рахунок гіпертрофії волосяних фолікулів. Гіперемія шкіри зберігається 1-2 дні, найчастіше в природних складках шкіри. На 4-5 день зникає повністю. Висипка найбільш сконцентрована в пахових та пахвинних ділянках, ліктьових згинах, в області попереку, в проксимальних відділах кінцівок та на згинальних поверхнях. Висипка ще може бути дрібнопапульозною, міліарною /у вигляді міхурів/, наповнених серозною рідиною, до 1 мм в діаметрі, геморагічною - в згибах, плямисто-папульозною - на сідницях та в області суглобів. Характерна симетричність висипки /в пахових та пахвинних ділянках/'. Висипки ніколи не буває в носогубному трикутнику, з'являється, так названа, скарлатинозна маска по Н.Ф.Філатову: щоки дуже повнокровні, червоного кольору, шкіра навколо роту та носу бліда. Блідий носогубний трикутник тримається до 7 дня. Через підвищену ламкість судин можуть з'являтися геморагічні елементи, як правило, місцях, де є тиск одежі. Часто бувають позитивними симптом джгута /Кончаловського/ та симптом Пастіа. У дітей раннього віку висипка скудна, фон шкіри слабо гіперемійований або блідий. Висипка зникає через 3-5 днів, але може зникнути через декілька годин, не залишивши пігментації. З інших симптомів в період розпалу хвороби слід відзначити інтоксикацію, ангіну з регіональним лімфаденітом, зміни з боку язика, білий дермографізм. Інтоксикація починається підвищеною температурою тіла, змінами з боку серцево-судинної системи. Хворі скаржаться на болі в горлі при ковтанні, на мигдаликах з'являються нальоти /фолікулярна, лакунарна ангіни/ з відчерченою гіперемією "палаючий зів", який зберігається до 6 дня хвороби. Шийні та підщелепні лімфовузли збільшені, помірно щільні та болючі при пальпації. Патологічні зміни з боку регіональних лімфовузлів зникають на 4-5 день хвороби. З першого дня висипки язик починає очищуватись від нальоту, з початку з кінчика, а потім а бокових поверхонь /до 4-5 дня хвороби/, сосочки язика збільшуються у розмірах, набухають, /"малиновий язик"/. Гіпертрофія сосочків зберігається до 10-12 дня хвороби. Губи хворого потовщуються, стають яскраво-червоні або вишневі легко розтріскуються. Зі сторони серцево-судинної системи в початковий період відмічається відносна тахікардія, помірне підвищення артеріального тиску, послаблення тонів серця, з 4-5 дня з'являється відносна брадикардія, гіпотонія. Наприкінці першого та на початку другого тижня починається період реконвалесценції. В цьому періоді може з'явитися крупно-пластинчасте лущіння шкіри. Воно починається з кінчиків пальців китиць та ступнів, розповсюджується на долоні та підошви. Епідерміс відділяється крупними пластинами, іноді знімається у вигляді рукавички. Лущіння закінчується через 2-3 тижні. В цей, період хворий, відчуває себе добре, головні клінічні симптоми відсутні. При наявності дрібнокраплинної висипки у хворого слід провести диференційний діагноз між скарлатиною, псевдотуберкульозом, вітряною віспою. Псевдотуберкульоз - далекосхідна скарлатиноподібна лихоманка /ієрсиніоз/ у типових випадках починається гостро - підвищується температура тіла, з'являється головний біль, слабкість, безсоння, нудота, іноді блювота. Але висипка при псевдотуберкульозі з'являється значно пізніше, ніж при скарлатині - на 3-5 день хвороби, частіше на незміненому фоні. Висипка концентрується на окремих симетричних ділянках тіла, навколо суглобів та на згинальних поверхнях, має поліморфний характер: поряд з дрібнокраплинною висипкою можна знайти папульозні та дрібноплямисті елементи, немає насиченості в області природних складок. Обличчя, як правило, та рідше шия, не мають висипки, немає блідого носогубного трикутника, гіперемія та набряк долоней /симптом рукавичок/ та підошвинної поверхні ступнів. Висипка з'являється водночас та зберігається 2-3 дні. При скарлатиноподібній гарячці піднебінні мигдалики не змінені, немає реакції регіональних шийних лімфовузлів, слизові оболонки зіву негіперемійовані. Як виняток, з'являються нальоти на мигдаликах або яскрава гіперемія слизових зіву. Із загальних явищ слід підкреслити, що ступінь інтоксикації при псевдотуберкульозі значно вище, загальний стан хворих важкий має місце довгий гарячковий період хвилеподібного рецидивуючого характеру, часто супроводжується ознобами. У більшості випадків у період висипки відмічається ураження шлунково-кишкового тракту /термінальний ілеїт/, печінки /аж до розвитку жовтяниці/, суглобів; при пальпації справа від пупка відзначається збільшення мезентеріальних лімфовузлів. Характерна поява дрібного вісівковидного лущіння на тулубі та крупнопластинчастого на долонях та ступнях. При псевдотуберкульозі воно з'являється частіше і раніше /5-6 день хвороби/, більш рясне, ніж при скарлатині. Для діагностики, також звертають увагу на епІданамнез - поява в дитячих колективах групових спалахів з поліморфною клінікою. Слід мати на увазі, що відсутність ефекту при псевдотуберкульозі від пеніцілінової терапії, в той час як при скарлатині вже на другу добу поліпшується загальний стан, температура тіла стає нормальною. Картина крові при псевдотуберкульозі характеризується більш підвищеним лейкоцитозом та ШОЕ. Скарлатиноподібна висипка при вітряній віспі зустрічаєтеся або перед типовою вітряною віспою або в перші дні висипки. Характер, локалізація продромальної висипки не відрізняється від скарлатинозної, при уважному огляді слизових ротової порожнини та кон'юнктиві іноді виявляють міхури з серозною рідиною. При скарлатині відмічається виражена насиченість висипкою складок, яскрава обмежена гіперемія слизової зіву /"палаючий" зів по Н.Ф.Філатову/, збільшення мигдаликів та регіональних лімфовузлів, Реш при вітряній віспі тримається недовго - через декілька годин або вона зникає та починається висипка типових вітряних елементів. Стафілококова інфекція іноді може супроводжуватись дрібно-краплинною висипкою, яка нагадує скарлатинозну. В цих випадках говорять про стафілококову інфекцію із скарлатиноподібним синдромом. Загальним для обох захворювань є гострий початок, висока гарячка, дрібнокраплинна висипка з концентрацією в типових місцях на гіперемійованій шкірі, блідий носогубний трикутник, сосочковий язик. Але при стафілоскарлатині висипка з'являється на З-4, а в окремих випадках на 6-8 день хвороби. Вона може з'явитись, зникнути для того, щоб знову з'явитись. У ряді випадків висипка буває поліморфна /поряд з дрібнокраплинними елементами-плямисті та вузликові/. Поява висипки часто попереджує формування гнійних вогнищ /фурункул, панарицій, абсцес/. Гіперемія слизової зіву не має чіткої межі, ангіна не є обов'язковим симптомом для стафілоскарлатини, з'являється пізно, не характерний регіональний лімфаденіт. Язик стає "малиновим" ще до появи висипки. Для діагностики необхідно провести бактеріологічне та серологічне дослідження. Таких хворих часто госпіталізують в палати разом з хворими на скарлатину, що інфікує останніх патогенним стафілококом. Пітниця - зустрічається, як правило у дітей перших двох років життя, пов'язана з перегрівом в жарку пору року або з надмірним кутанням дітей. Представляє важкість в діагностиці, якщо вона розвивається на фоні будь-якого захворювання з гарячкою. Висипка локалізується в місцях підвищеної пітливості: шия, пахвинні та пахові ділянки, низ живота, внутрішні поверхні стегон, частіше на звичайному фоні шкіри. Висипка дрібнокраплинна, але може зустрічатись вузликова, міліарна або гнійничкова. При охолодженні дитини висипка через декілька годин швидко зникає, має схильність до повторного висипання. При наявності плямистої висипки у хворого, слід в першу чергу думати про кір, при якій виділяють чотири періоди: інкубаційний, продромальний, або катаральний, висипки та реконвалесценції. Слід пам'ятати, що тривалість інкубаційного періоду залежить від того, чи була вакцинована дитина, чи вводили їй на протязі останніх 3-х місяців гамаглобулін, В теперішній час інкубаційний період рахують як активну фазу хвороби, коли можуть спостерігатись ефемерні, іноді повторні підвищення температури, легкі катари верхніх дихальних шляхів, іноді ангіни, набряки та почервоніння нижніх повік - симптом Браунлі. Продромальний або катаральний період характеризується яскраво вираженим запаленням верхніх дихальних шляхів та кон'юнктиви очей та все зростаючим посиленням всіх симптомів до моменту появи висипки. Хвороба починається з підвищення температури тіла до 38-39°С та вище, погіршується загальний етан; дитина в'яла, плаксива, знижується апетит, порушується сон. Із носа виділяється рясна слизова або слизово-гнійна рідина, яка подразнює ніздрі та верхню губу. Дитина часто пчихає. Кон'юнктивіт проявляється припухлістю краю верхніх та нижніх повік, набряком та гіперемією кон'юнктиви, ін'єкцією склер, часто спостерігається сльозотеча та світлобоязнь. Обличчя одутловате, червоне, губи припухлі. Катаральне запалення прогресує, переходить на слизову оболонку дихальних шляхів. Розвивається ларінгограхеобронхіт, при якому спостерігається сухий, грубий, "лаючий" кашель. Нерідко він частий, нав'язливий, аж до розвитку синдрому крупа. Змінюється тембр голосу, він стає сиплим. Слизова оболонка ротової порожнини помірно гіперемійована, спостерігається розрихленність слизової зіву та задньої стінки глотки. Ці прояви розгортаються в перші 12 годин від початку захворювання та при відсутності даних про контакт з хворим на кір, оцінюються як гострі респіраторні вірусні інфекції /ГРВІ/. На 2-3 день продромального періоду з'являється патогномонічний симптом кору - плями Бєльського - Філатова-Копліка, які надають можливість діагностувати кір в ранні строки. Вони проявляються у вигляді дуже дрібних білуватих крапок, які розташовані на слизовій оболонці шок, навпроти малих коріних зубів, виступають над її поверхнею та обмежені червоним обідком. Іноді плями локалізуються на слизовій оболонці губ та кон'юнктиві. Вони зберігаються 2-3 дні, після їх зникнення залишається лущіння слизової оболонки. Наприкінці продрому на фоні неяскравої гіперемії на м'якому та твердому піднебінні з'являється дрібноплямиста енантема. Приблизно у 25% випадках до кінця катарального періоду на щоках, підборідді, шиї, грудях може з'являтись блідо-рожева плямиста висипка /продромальна висипка, зникаюча після висипки/. Вважається, що перший день продромального періоду є і першим днем хвороби. Він частіше всього триває 3-4 дні, але може бути 1-2 або 6-8 днів. Наявність симптомів інтоксикації та ураження верхніх дихальних шляхів потребує в цьому періоді виключення ГРВ1, особливо аденовірусної інфекції. Для останньої також, як і для кору, характерний ексудативний тип запалення, кон'юнктивіт. Але при ГРВІ симптоми інтоксикації розгортаються більш бурно, немає світлобоязні, назавжди є кон'юнктивіт. Може бути гепатолієнальний синдром. Велике діагностичне значення має вид слизових - енантема, плям Бєльського - Філатова-Копліка немає. В окремих випадках останнє слід диференціювати від пліснявки /нальоти більш крупних розмірів, легко знімаються/, з афтозним стоматитом /некроз слизових /. Період висипки починається на 4-5 день хвороби, триває 3-4 дні, температура тіла підвищується до 39-40°С, рідко посилюються катаральні явища слизових оболонок очей, дихальних шляхів. Зі сторони шлунково-кишкового тракту можуть з'явитись диспептичні розлади. Особливостями висипки при кору є: етапність висипки зверху до низу протягом 3 днів, розташування, висипки на звичайному фоні шкіри, плямисто-папульозний характер висипки з тенденцією до злиття. Висипка при кору є на обличчі, займає носогубний трикутник. Немає виборності до локалізації екзантем - вона однаково інтенсивно розташовується на внутрішніх та зовнішніх поверхнях верхніх кінцівок, грудях, спині, животі, сідницях. Екзантема з'являється спочатку за вухами, в області сосочковидного відростку, на лобі, щоках, носі, губах, повіках, шиї: на другий день вона розповсюджується на тулуб, проксимальний відділи верхніх кінцівок, на 3-4 дві день - на дистальні відділи рук та нижні кінцівки. Елементи висипки - це невеликі рожеві плями до 5 мм в діаметрі, неправильної форми, вони поступово збільшуються у розмірах, виступають над рівнем шкіри, приймають розеольозно-палульозний характер. Зливаючись між собою, вони утворюють піраміди або цілі поля еритеми. В деяких випадках висипка стає геморагічною або розвиваються елементи міліарної /міхурової/ висипки. Поетапно протягом 3-х днів на місці елементів висипка зникає її папульозний характер та розвивається пігментація. Цей процес.йде у тому ж порядку, що і висипка та до 6 дня від початку з'явлення висипки /11-22день хвороби/ виникає пігментація. При постановці діагнозу кору слід рахувати такі факти, як вік /мається на увазі ранній дитячий/, чи вакцинована дитина, чи проводилася гамаглобулінопрофілактика. В цих випадках інфекційний процес розвивається на фоні імунітету та має деякі особливості: може не бути плям Бєльського -Філатова-Копліка, порушується етапність висипки, може не бути пігментації на місці висипки. Необхідно також пам'ятати про реакцію на корову вакцину, яка може з'явитись не раніше 10-13 дня після імунізації, та по клініці нагадувати кір. Для реакції на вакцину характерна відсутність продромальних явищ, висипка з'являється водночас та також водночас зникає через 2-3 дні зі слабою пігментацією або без неї. В анамнезі є вказівки, на вакцинацію проти кору та відсутність контакту з кіровими хворими. Найчастіше серед групи плямистих висипок диференціюють кір з краснухою, особливо в теперішній час, в умовах масової вакцинації проти кору. Для краснухи характерна, відсутність продромального періоду, але якщо він є, то триває не більше доби. Катаральні явища зі сторони верхніх дихальних шляхів відсутні, температура субфебрильна. Перший день висипки є першим днем хвороби. Висипка мономорфна /дрібноплямиста/, окремі елементи можуть бути плямисто-папульозними, ніжно-рожеві, із цианотичним відтінком, дуже рідко зливаються, фон шкіри звичайний. Висипка концентрується на розгинальних поверхнях верхніх кінцівок, в області спини, сідниць, зовнішній поверхні стегон. На грудях та животі висипки дуже мало, мало її і на обличчі. Слід звернути увагу на генералізовану лімфаденопатію, переважно задньошийних та потиличних лімфовузлів, підвищену кількість в крові плазматичних, клітин. При наявності плямистої висипки слід виключити ентеровірусну екзантему. Для неї характерні гострий початок хвороби, без продрому, висипка з'являється водночас, початок висипки часто супроводжується поліпшенням загального стану хворого при нормальній температурі тіла. Висипка може бути плямистою, дрібноплямиетою, плямисто-палульозною, водночас можуть зустрічатись елементи скарлатино-коро- та краснухоподібної висипки. Крім того, розвиваються інші клінічні прояви ентеровірусної інфекції у вигляді ураження нервової системи з головним болем, блювотою, менінгіальними ознаками, герпетичні висипки на слизовій зіву, гепатолієнальний синдром, міокардит, сильні болі у м'язах /міальгія/', болі в животі. При постановці діагнозу важливе значення має епіданамнез. Інфекційна еритема Тшамера характеризується появою крупно-шіямистої висипки на обличчі, де вона зливається у вигляді метелика, захоплює перенісся та щоки /"крила"/. Далі висипка переходить на розгинальні поверхні кінцівок /плечі, стегна/, рідко на тулуб. Спочатку висипка яскраво гіперемійована, далі по центру кожного елементу з'являється просвітління, периферія залишається гіперемійованою, зливається в гірлянди, кільця. Через 10-12 днів висипка зникає без пігментації та лущіння. Для інфекційної еритеми Розенберга характерна наявність крупної плямисто-папульозної висипки з переважною локалізацією на розгинальних поверхнях кінцівок в області крупних суглобів. Висилка коли зливається, утворює химерні форми. Висипка може бути на слизовій оболонні ротової порожнини, на тулубі у вигляді окремих елементів, обличчя не уражено. Захворювання зустрічається тільки у дорослих, починається гостро, температура протягом 1-2 днів підвищується до 38-39°С, супроводжується ознобом, далі зберігається на тому ж рівні. Температурна крива може бути постійною або ремітуючою. Хворий скаржиться на головний біль, загальну слабкість, безсоння, біль в суглобах кінцівок, попереку або по всьому тілі. Хворі збуджені, обличчя гіперемійоване, одутловате, кон'юнктиви гіперемійовані, ін'єкція судин склер, часто збільшені та чутливі при пальпації шийні лімфовузли. Язик потовщений, обкладений білим нальотом, слизова ротової порожнини яскраво гіперемійована, в області м'якого піднебіння може бути плямиста енантема. На 4-5 день хвороби з'являється висипка. Колір її спочатку яскраво-рожевий, через 2-3 дні він стає пурпурно-червоний, далі поступово буріє, блідніє та через 5-6 днів від початку висипки зникає, це нерідко супроводжується на тулубі висівковидні, а на долонях, та ступнях крупнопластинчастим лущінням. В крові - схильність до лейкопенії, лімфоцитоз, моноцитоз, зрушення вліво, токсична зернистість нейтрофілів, ШОЕ підвищена. Захворювання триває у середньому 8-12 днів. Серед плямистих висипок у останні роки велика частина належить алергічним висипкам різноманітного генезу /лікарські, харчові/. Початок захворювання, як правило, гострий, зв'язаний з прийняттям харчового продукту або ліків. Ступінь прояви хвороби залежить від індивідуальної чутливості організму, дози та характеру алергенів. Висипка найчастіше плямисто-папульозна /кіроподібна/ але може бути змішана - дрібнокраплинна, розеольозна, зі свербінням. Хворі скаржаться на загальну слабкість, головний біль, болі у м'язах та суглобах, головокружіння, нудоту та блювоту, диспепсичні розлади, серцево биття. Дуже часто спостерігається субфебрилітет, ремітуюча, інтермітуюча гарячка. Звертає на себе увагу збільшення всіх груп лімфовузлів, одутловатість обличчя, невеликий кон'юнктивіт, риніт, можлива гіперемія слизової зіву. При винесені діагнозу слід ураховувати причинний зв'язок її прояв наявність подібних; висипок у минулому. Звичайно висипка нестійка та часта на одних і тих же ділянках шкіри висипка одного типу швидко змінюється іншим. Екзантема є лише однією з ознак патологічної відповідної реакції організму на дії лікарської рідини або харчового продукту. В групі везикульозних екзантем перше місце посідає вітряна віспа. При ній також виділяють продромальний /передвисипний/ період. Він може проявлятись поганим апетитом, порушенням загального стану, підвищенням температури до 37,5-38°С, диспепсичними розладами. В цьому періоді може бути передвісникова висипка. Через погану вираженність симптоматики та невелику тривалість цей період проходить найчастіше непоміченим. Період висипки характеризується появою дрібних плям з чіткими краями, червоного кольору. Черві декілька годин пляма переходить в папулу, а далі - в везикулу. Міхур і є головним ведучим симптомом хвороби. Основні ознаки вітряної висипки такі: вона розповсюджується на все тіло, навіть на волосисту частину голови, кон'юнктиву, слизові ротової порожнини, статевих органів, з переважним розповсюдженням на тулубі, в той час, як при природній віспі вона локалізується більш на обличчі та кінцівках. Елементи висипки - це округлі утворення, які нагадують, краплі дощу заповнені прозорою рідиною, м'які, навкруг яких червоний віночок. На відміну від природної віспи везикули посідають на м'якому основані, однокамерні /після проколу голкою везикула спадається/, без пупкообразного вдавлення по центру. Висипка при вітряній віспі проходить протягом 4-5 днів, кожне підсипання супроводжується новим підвищенням температури, при природній віспі одномоментно /поетапно/ висипка співпадає з падінням температури, тому що елементи висипки проходять всі стадії метаморфозу, то вони мають поліморфний характер: на одній ділянці тіла можуть бути елементи різної стадії розвитку. При підсиханні на їх місці протягом 5-6 днів утворюється коричнева кірочка, коли вона відпадає, рубець не залишається. Для постановки діагнозу велике значення має епіданамнез, але при атипових /рудиментарних/ формах, колір. Висипка локалізується на сідницях, стегнах, гомілках, повіках, склерах, трохи рідше висипка буває на верхніх кінцівках, іще рідше - на обличчі. Зворотній розвиток висипки залежить від її характеру та площі ураження шкіри. Розеольозна, папульозна та петехіальна висипка швидко зникають безслідно, великі геморагії дають часто некрози з відторгненням тканини та закінчуються утворюванням рубця. На другому місці за частотою ураження є синовіальні оболонки суглобів, частіше дрібних суглобів китиць, але можуть уражатись голіностопні, променевозап'ястні. Слід пам'ятати про загальноінфекційні прояви менінгококової інфекції, особливо у тих випадках, коли менінгококцемія сполучається з менінгітом. До цієї ж групи можна віднести інфекційний мононуклеоз, при якому висипка зустрічається приблизно у 18-20% випадків. Висипні елементи з'являться в перший тиждень захворювання, в період росту, загального інфекційного процесу та підвищення температури. Типи висипок дуже різноманітні: скарлатино-, краснухо-, коро- подібні, рідко з'являються розеольозні та петехіальні елементи. Висипка тримається найчастіше протягом 1-2, рідко 4-5 днів, геморагічні висипки зберігаються довше. Основними симптомами в діагностиці інфекційного мононуклеозу є: 1. інтоксикація /гарячка, загальна слабкість, головний біль/, 2. /системне ураження лімфовузлів/, 3 /ангіна/, 4 /гепатолієнальний синдром/, 5 /гематологічні дані: лейкоцитоз з лімфомоноцитозом та наявністю атипових мононуклеарів/. При черевному тифі зміні зі сторони шкіри носять різноманітний характер. Шкіра спочатку захворювання стає бліда, суха та гаряча, пітливість спостерігається в періоді згасання клінічних прояв черевного тифу. Одним з кардинальних симптомів є висипка черевнотифозної розеоли, частого, але не постійного симптому /8-77%/. При типовій висипці черевнотифозна розеола -це висипка, яка трохи підвищується над рівнем шкіри, округлої або овальної форми, блідо-рожева, діаметром 2-4 мм. При розтягненні шкіри або натискуванні пальцем розеола зникає та знову з'являється після зупинки розтягнення або натискування. Розеольозна висипка локалізується на животі, де елементи висипки не досягають повного розвитку та можуть бути тільки у вигляді розеол та дрібних плям, інформація про гемотрансфузії, введення плазми або гамаглобуліну, на фоні введення яких вони і розвиваються. Найчастіше при диференційному діагнозі вітряної віспи приходиться мати на увазі стрептодермію та строфульоз. Стрептодермія /бульозна форма/ починається з появи напруджених везикул правильної форми, які збільшуються в розмірах, стають плоскими та проривають з утворенням ерозій. Поліморфізму висипки немає. При строфульосі можуть з'являтись папуло-везикульозні ураження шкіри. Елементи плотві, локалізуються на попереку, сідницях, тильній поверхні кінцівок. Висипки не буває на сливових оболонках, рідко локалізується на обличчі та волосяній частині голови. Висипка супроводжується нестерпним свербінням, може рецидивувати. При ньому немає загальноінфекційних симптомів, температура нормальна. В минулому в окремих випадках приходилось звертати увагу на ускладнення вісповакцини - генералізовану вакцину, аутоінкуляцію, побічні пустули, повзучу вакцину. Іноді доводиться ускладненні форми вітряної віспи диференціювати з синдромом Лайєла та Стівена Джонсона. Головне місце серед групи змішаних екзантем, де висипка буває не завжди, але може бути частим симптомом, займає менінгококова інфекція, у частому випадку менінгококцемія. Захворювання починається гостро, триває бурно. Висипка з'являється через 6-15 годин від початку хвороби. Висипка геморагічна, але геморагії у одного ж і того хворого можуть бути різного розміру - від дрібно-краплинних петехій до великих крововиливів, які займають площину 5-10 см. Висипка - це неправильної форми зірочки різних розмірів, плотні, виступають над поверхнею шкіри. Нерідко геморагічна висипка сполучається з розеольозною або з розеольозно-папульозною. В рідких випадках висипка може бути везикульозна та бульозна, тому що висипка утворюється не водночас, то елементи висипки можуть мати різноманітний нижньобокових відділах грудної клітинні. При черевному тифі висипка розеол невелика, елементи висипки одиничні /3-5,10-20/, але в окремих випадках розеол буває багато до 100 та більше. Розеольозна висипка спостерігається між 8 та 15 днями хвороби. У дітей вона з'являється раніше, ніж у дорослих, звичайно з 5 дня хвороби. Висипка розеол з'являється не водночас, а поступово, розеоли "підсипають" протягом декількох днів підряд. Як правило, висипка закінчується після зниження температури. В постановці діагнозу допомагають дані об'єктивного обстеження: набряклий та обкладений бурим нальотом язик, відносна брадикардія, яка рано з'являється, позитивний симптом Падалки /вкорочення перкуторного звуку в правій задухвинній ділянці порівняно з лівою, внаслідок запалення мезентеріальних лімфовузлів/, гепатолієнальний синдром, гематологічні зміни - лейкопенія, відносний лімфоцитоз, іноді анеозинофілія; лабораторні дослідження - бактеріологічні /гемокультура/, серологічні /позитивні реакції Відаля та РИГА/. При висипному тифі висипка має ряд особливостей, які відрізняють її від висипок при інших захворюваннях: 1. /розеольозно-петехіальний характер з перебільшенням петехій; 2. /одномоментне висипання, частіше всього на 5 день хвороби; 3. /рясна, локалізується на шкірі грудей, животі, згинальних поверхнях кінцівок, особливо верхніх, менше її на стегнах, одиничні елементи спостерігаються на шкірі гомілок. На обличчі та підошвах висипки ніколи не буває. Зовнішній вигляд хворого: на одутловатому обличчі може бути легка гіперемія, ін'єкція судин склер на перехідній складці кон'юнктиви очей з'являється дрібнокраплинні крововиливи. Характерне раннє збільшення селезінки, позитивний симптом жгута. Можливі бульбарні розлади, збудження, тахікардія. В периферичній крові виявляється лейкоцитоз з нейтрофільозом та зсувом вліво. В діагностиці висипного тифу допомагають серологічні реакції – Вейля-Фелікса, реакція аглютинації з рікетсіями Правачека, РЗК. 5. Матеріали активізації інтернів підчас викладення лекції: Питання: 1. Що таке екзантема? 2. Які анатомо-фізіологічні особливості шкіри у дітей? 3. Які принципи серологічної та вірусологічної діагностики? 4. Знати, як проводити опитування хворого з екзантемою. 5. Особливості місцевого імунітету у дітей різного віку. 6. Загальне матеріальне та методичне забезпечення лекції: - навчальні приміщення - викладання лекції проводиться в аудиторії; - обладнання та устаткування, ілюстративні матеріали - таблиці морфологічних елементів висипу, винятки з історій хвороб.
7. Матеріали для самопідготовки інтернів: а) 3 теми викладеної лекції. Література: 1. Инфекционные болезни у детей: учебник/С.А.Крамарев, А.Б.Надрага, Л.В.Пипа и др.; под.ред. проф.С.А.Крамарева, А.Б.Надраги.-К.: ВСИ «Медицина».-2013.-432 с. + 14 с. Цв.вкл. 2.Інфекційні хвороби у дітей/Під ред. С.О.Крамарьова, О.Б.Надраги. Підручник для студентів вищих медичних закладів 4 рівня акредитації та лікарів інтернів, К.: ВСВ Медицина, 2010.- 392 с. 3. Руководство по инфекционным болезням у детей/ В.Ф.Учайкин. - М.: ГЕОТАР Медицина, 2010. - 809 с.
Питання: 1. Поняття екзантема та енантема. 2. Патоморфологічна характеристика первинних та вторинних елементів висипу. 3. Клінічні ознаки розеоли, плями, еритеми, геморагії, папули, вузлів, везикули, були, пустули, пухирю. 4. Класифікація екзантем. 5. Основні принципи диференційної діагностики інфекційних та неінфекційних екзантем. 6. Клінічні особливості дрібнокрапкового висипу. 7. Клінічні особливості плямистого висипу. 8. Клінічні особливості везикульозних екзантем. 9. Клінічні особливості розеольозних екзантем.
Задачі: 1). Дитину 2 років госпіталізовано до лікарні з діагнозом ГРВІ. Хворіє 3 доби. Висока температура, катаральні явища з боку верхніх дихальних шляхів, сухий кашель, сльозотеча та світлобоязнь. При обстеженні - гіперемія слизової оболонки ротової порожнини, на м'якому піднебінні енантема, на слизовій оболонці щік плями Бельського-Філатова, за вухами з'явилася дрібна плямисто-папульозна екзантема. 1. Який діагноз? 2. Який період хвороби? 3. Скільки діб дитина ще буде вважатися заразною? 4. Куди потрібно госпіталізувати дитину?
Тестові завдання: 1. Макуло-папульозний висип на звичайному фоні шкіри, етапність його появлення, тенденція до злиття, етапний розвиток пігментації типові для: A. Ентеровірусна інфекція B. Скарлатина С Кір Д. Краснуха Е. Псевдотуберкульоз Відповідь-С.
2. Наявність пігментації протягом 1,5-2 тижнів після висипу є характерним для: A. Скарлатина B. Краснуха C. Менінгококцемія Д. Алергічний висип Е. Кір Відповідь - Е.
б) 3 теми наступної лекції: "Диференційна діагностика захворювань з синдромом ан гіни та крупу." Питання: 1. Етіологія, стійкість дифтерійної палички в навколишньому середовищі, шляхи поширення. 2. Епідеміологічні особливості дифтерії в сучасних умовах. 3. Класифікація дифтерії. 4. Назвіть ознаки фібринозного запалення. 5. Назвіть ознаки дифтерійного процесу. 6. Частота та клінічна характеристика дифтерії мигдаликів та крупу в сучасних умовах. 7. Клінічна характеристика дифтерії мигдаликів у щеплених дітей. 8. Класифікація ускладнень дифтерії мигдаликів. 9. Термін розвитку та клінічні особливості міокардиту, невриту, нефриту. 10. Методи лабораторної діагностики дифтерії мигдаликів. 11. Диференційні відміни дифтерії мигдаликів від інших ангін, диф.відміни дифтерійного крупу від крупів іншої етіології. 12. Основні принцип серотерапії. 13. Основні принципи лікування дифтерії. 14. Профілактичні заходи щодо попередження захворювання на дифтерію Профілактичні щеплення проти дифтерії.
Тестові завдання: 1. Основною причиною розвитку захворювання на дифтерію являється: А. Відсутність антибактеріального імунітету B. Наявність хронічної патології з боку носоглотки C. Відсутність антитоксичного імунітету Д. Переохолодження Е. Порушення щеплень Відповідь - С
2. Для лікування дифтерії не використовують наступні препарати, за винятком: A. Дифтерійний анатоксин B. Імуноглобулін С Антитоксична протидифтерійна сироватка Д. Інтерферон Е. Бактеріофаг Відповідь - С 8. Література, яка використана лектором для підготовки лекції: 1. Накази МОЗ України «Про затвердження Протоколів діагностики та лікування інфекційних хвороб у дітей» №354 із змінами згідно Наказів МОЗ від № 803 10.12.2007 та № 737 від 12.10.2009.МОЗ України.- Київ 2. Инфекционные болезни у детей: учебник/С.А.Крамарев, А.Б.Надрага, Л.В.Пипа и др.; под.ред. проф.С.А.Крамарева, А.Б.Надраги.-К.: ВСИ «Медицина».-2013.-432 с. + 14 с. Цв.вкл. 3.Інфекційні хвороби у дітей/Під ред. С.О.Крамарьова, О.Б.Надраги. Підручник для студентів вищих медичних закладів 4 рівня акредитації та лікарів інтернів, К.: ВСВ Медицина, 2010.- 392 с. 4.Волосовець О.П., Нагорна Н.В., Кривопустов С.П., Острополець С.С., Бордюгова О.В. Діагностика та лікування невідкладних станів у дітей. Навч. Посібник для студентів ВМНЗ 4 рівня акред., лікарів -інтернів, лікарів-курсантів післядипломної освіти — Донецьк: Дон.Держ. мед.університет ім. М. Горького; 2007. - 112 с. 5.Маркевич В.Е., Майданник В.Г., Павлюк П.О. та інш. Морфофункціональні та біохімічні показники у дітей і дорослих. - Київ-Суми: МакДен, 2002. - 268 6. Москаленко В.Ф., Волосовець О.П., Яворівський О.П., Булах І.Є., Остапюк Л.І., Палієнко І.А., Мруга М.Р. (ред.) Крок-2. Загальна лікарська підготовка. Частина 2. Педіатрія, акушерство та гінекологія, гігієна. - Київ: Nova Knyha Publ., 2005. - 404 с. 7. Накази МОЗ України «Про удосконалення амбулаторно-поліклінічної допомоги дітям в Україні», «Про удосконалення організації медичної допомоги дітям підліткового віку», та по протоколах за спеціальностями «педіатрія», «дитячі інфекційні хвороби» та інш. МОЗ України. - Київ, 2005, 2008, 2009. 8. Руководство по инфекционным болезням у детей/ В.Ф.Учайкин. - М.: ГЕОТАР Медицина, 2010. - 809 с. 9.Богадельников И.В. Дифференциальный диагноз важнейших инфекционных заболеваний у детей. - Симферополь, 2013. - 528 с.
Лекцію склав _____________________________________________________ (ПІБ) (підпис)
Дата добавления: 2016-06-05 | Просмотры: 1154 | Нарушение авторских прав |