|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Гіпертонічні розлади при вагітності. Пре еклампсія. Еклампсія.
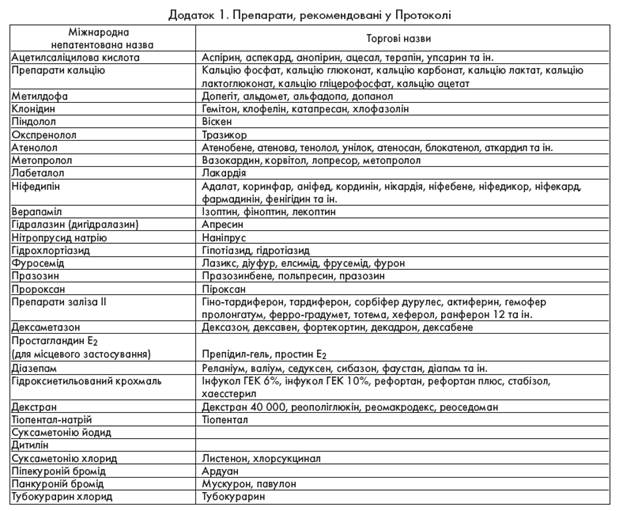
1. Класифікація Класифікація МКХ-10 О13 – Легка прееклампсія або гестаційна гіпертензія без значної протеїнурії О14.0 – Прееклампсія середньої тяжкості О14.1 – Тяжка прееклампсія О14.9 – Прееклампсія неуточнена О15 – Еклампсія О15.0 – Еклампсія під час вагітності О15.1 – Еклампсія під час пологів О15.2 – Еклампсія в післяпологовому періоді О15.9 – Еклампсія неуточнена за терміном До даної класифікації не увійшли такі особливі форми пізнього гестозу, як HELLP-синдром і гострий жировий гепатоз, за умови розвитку яких ризик для плода та вагітної є вкрай високим, що потребує негайних адекватних дій. Діагностика, лікування та акушерська тактика у разі цих форм гестозу визначаються окремими протоколами. 2. Діагностика (табл. 1 і 2) 3. Легка прееклампсія 3.1. Надання допомоги залежить від стану вагітної, параметрів АТ та протеїнурії. У разі відповідності стану вагітної критеріям легкої прееклампсії при терміні вагітності до 37 тижнів можливий нагляд в умовах стаціонару денного перебування. 3.2. Визначають термін вагітності. 3.3. Проводять навчання пацієнтки самостійному моніторингу основних показників розвитку прееклампсії: вимірювання АТ, контроль балансу рідини та набряків, реєстрація рухів плода. 3.4. Проводять лабораторне обстеження: загальний аналіз сечі, добова протеїнурія, креатинін та сечовина плазми крові, гемоглобін, гематокрит, кількість тромбоцитів, коагулограма, АлАТ і АсАТ, визначення стану плода (нестресовий тест за можливості). 3.5. Медикаментозну терапію не призначають. Не обмежують уживання рідини та кухонної солі (A). 3.6. Показання для госпіталізації: – термін вагітності більш ніж 37 тижнів; – поява хоча б однієї ознаки прееклампсії середньої тяжкості; – порушення стану плода. 3.7. У разі стабільного стану жінки у межах критеріїв легкої прееклампсії – тактика ведення вагітності вичікувальна. 3.8. Пологи ведуть через природні пологові шляхи.
4. Прееклампсія середньої тяжкості 4.1. Госпіталізація. 4.1.1. При терміні гестації 37 тижнів і більше – планова госпіталізація вагітної до стаціонару ІІ рівня для розродження. 4.1.2. При терміні вагітності менш ніж 37 тижнів, прогресуванні прееклампсії або порушенні стану плода – госпіталізація вагітної до стаціонару ІІІ рівня. 4.2. Первинне лабораторне обстеження: загальний аналіз крові, гематокрит, кількість тромбоцитів, коагулограма, АлАТ і АсАТ, група крові та резус-фактор (у разі відсутності точних відомостей), загальний аналіз сечі, визначення добової протеїнурії, креатиніну, сечовини, сечової кислоти плазми, електроліти (натрій та калій), оцінка стану плода. 4.3. Охоронний режим – напівпостільний, обмеження фізичного та психічного навантаження. 4.4. Раціональне харчування: їжа з підвищеним вмістом білків, без обмеження солі та води, вживання продуктів, які не викликають спраги (А). 4.5. Комплекс вітамінів та мікроелементів для вагітної, за необхідності – препарати заліза. 4.6. При діастолічному АТ ≥ 100 мм рт. ст. – призначення гіпотензивних препаратів (метилдофа по 0,25-0,5 г 3-4 рази на добу, максимальна доза – 3 г на добу; за необхідності додають ніфедипін по 10 мг 2-3 рази на добу, максимальна добова доза – 100 мг) (А). 4.7. При терміні вагітності до 34 тижнів призначають кортикостероїди для профілактики респіраторного дистрес-синдрому (РДС) – дексаметазон по 6 мг через 12 год 4 рази впродовж 2 діб. 4.8. Дослідження проводять із встановленою кратністю динамічного спостереження показників (С): – контроль АТ – кожні 6 год першої доби, надалі – двічі на добу; – аускультація серцебиття плода кожні 8 год; – аналіз сечі – щодоби; – добова протеїнурія – щодоби; – гемоглобін, гематокрит, коагулограма, кількість тромбоцитів, АлАТ і АсАТ, креатинін, сечовина – кожні три дні; – моніторинг стану плода: кількість рухів за 1 год, частота серцевих скорочень – щодня; – оцінка біофізичного профілю плода (за показаннями); – кардіотокографія (за показаннями). 4.9. При прогресуванні прееклампсії або погіршенні стану плода розпочинають підготовку до розродження: – підготовка пологових шляхів у разі «незрілої» шийки матки – простагландини Е2 (місцево). 4.10. Розродження. 4.10.1. Метод розродження у будь-якому терміні гестації визначається готовністю пологових шляхів або станом плода. 4.10.1.1. За умови неефективності проведеної підготовки пологових шляхів простагландинами проводять операцію кесаревого розтину. 4.10.1.2. Якщо шийка матки достатньо зріла, проводять родостимуляцію та пологи ведуть через природні пологові шляхи. 4.10.2. За умови стабільного стану вагітної та показниках АТ, що не виходять за межі критеріїв прееклампсії середнього ступеня тяжкості, у процесі пологів утримуються від магнезіальної терапії. У разі погіршення загального стану вагітної, появі ознак тяжкої прееклампсії, нестабільних показниках АТ або постійно високих показниках АТ на рівні максимальних, характерних для прееклампсії середнього ступеня тяжкості, показано проведення магнезіальної терапії для профілактики судом (А). 4.11. Перехід до ведення вагітної за алгоритмом тяжкої прееклампсії здійснюють у випадках наростання хоча б однієї з наступних ознак: – діастолічний АТ >110 мм рт. ст.; – головний біль; – порушення зору; – біль у епігастральній ділянці або правому підребер’ї; – печінкова недостатність; – олігурія (< 25 мл/год); – тромбоцитопенія (< 100·109/л); – ДВЗ-синдром; – підвищення активності АлАТ і АсАТ.
5. Тяжка прееклампсія 5.1. Госпіталізація. 5.1.1. Хвору госпіталізують до відділення анестезіології та інтенсивної терапії (ВАІТ) стаціонару III рівня для оцінки ступеня ризику вагітності для матері і плода та вибору методу розродження протягом 24 годин. 5.1.2. Виділяють індивідуальну палату з інтенсивним цілодобовим спостереженням медичного персоналу. 5.2. Негайні консультації терапевта, невролога, окуліста. 5.3. Катетеризують периферичну вену для тривалої інфузійної терапії, за необхідності контролю ЦВТ – центральну вену, для контролю погодинного діурезу – сечовий міхур. За показаннями – трансназальна катетеризація шлунка. 5.4. Первинне лабораторне обстеження: загальний аналіз крові, гематокрит, кількість тромбоцитів, коагулограма, АлАТ і АсАТ; група крові та резус-фактор (за відсутності); загальний аналіз сечі, визначення протеїнурії, креатиніну, сечовини, загальний білок, білірубін та його фракції, електроліти. 5.5. Ретельне динамічне спостереження: – контроль АТ – щогодини; – аускультація серцебиття плода – кожні 15 хв; – аналіз сечі – кожні 4 год; – контроль погодинного діурезу (катетеризація сечового міхура катетером Фалея); – гемоглобін, гематокрит, кількість тромбоцитів, функціональні печінкові проби, креатинін плазми – щодоби; – моніторинг стану плода: кількість рухів за 1 год, частота серцевих скорочень – щодня, за можливості – допплерометричний контроль кровообігу в судинах пуповини, судинах мозку плода, плаценті та фетоплацентарному комплексі; – оцінка об’єму навколоплідних вод та біофізичного профілю плода – за показаннями; – тест на відсутність стресу плода – при погіршенні показників щоденного моніторингу плода і обов’язково перед розродженням (оцінка стану серцевої діяльності плода за допомогою фетального моніторингу). 5.6. Лікування. 5.6.1. Охоронний режим (суворий ліжковий), виключення фізичного та психічного напруження. 5.6.2. Комплекс вітамінів для вагітної, за необхідності – мікроелементи. 5.6.3. При терміні вагітності до 34 тижнів – кортикостероїди для профілактики РДС – дексаметазон по 6 мг через 12 год 4 рази впродовж 2 діб. 5.6.4. У разі необхідності проводять підготовку пологових шляхів за допомогою простагландинів. 5.6.5. Тактика ведення активна з розродженням у найближчі 24 год з моменту встановлення діагнозу. Вичікувальна тактика в усіх випадках тяжкої прееклампсії не рекомендується (В). 5.6.6. Антигіпертензивна терапія. 5.6.6.1. Лікування артеріальної гіпертензії не є патогенетичним, але необхідне для матері та плода. Зниження АТ має на меті попередження гіпертензивної енцефалопатії та мозкових крововиливів. Слід прагнути довести АТ до безпечного рівня (150/90-160/100 мм рт. ст., не нижче!), який забезпечує збереження адекватного мозкового та плацентарного кровотоку (В). Швидке і різке зменшення рівня АТ може викликати погіршення стану матері та плода (С). 5.6.6.2. Антигіпертензивну терапію проводять при підвищенні діастолічного АТ > 110 мм рт. ст. разом з магнезіальною терапією (див. нижче п. 5.6.7). Попередньо слід відновити ОЦК (див. нижче п. 5.6.9). 5.6.6.3. Лабеталол застосовують спочатку внутрішньовенно 10 мг, через 10 хв, за відсутності адекватної реакції (діастолічний АТ залишився вище 110 мм рт. ст.) – додатково ще 20 мг препарату. АТ контролюють кожні 10 хв, і якщо діастолічний тиск лишається вище 110 мм рт. ст., вводять 40 мг, а потім 80 мг лабеталолу (максимально до 300 мг) (В). 5.6.6.4. За відсутності лабеталолу можливе застосування ніфедипіну 5-10 мг під язик. Якщо ефект відсутній, то через 10 хв необхідно дати ще 5 мг препарату під язик. Слід пам’ятати, що на тлі введення сульфату магнію ніфедипін може призвести до швидкого розвитку гіпотензії. 5.6.6.5. Для зниження АТ при тяжкій прееклампсії застосовують також гідралазин: 20 мг (1 мл) препарату розчиняють у 20 мл 0,9% розчину хлориду натрію, вводять повільно внутрішньовенно по 5 мл (5 мг гідралазину) кожні 10 хв, доки діастолічний АТ не знизиться до безпечного рівня (90-100 мм рт. ст.). За необхідності повторюють внутрішньовенне введення гідралазину по 5-10 мг щогодини або 12,5 мг внутрішньом’язово кожні 2 год. Метилдофу для лікування тяжкої прееклампсії застосовують рідше, оскільки препарат має відстрочену дію (ефект настає через 4 год). Як правило, застосовують дози 1,0-3,0 г на добу як монотерапію або у комбінації з ніфедипіном 0,5 мг/кг/добу (В). У разі недоношеної вагітності добова доза метилдофи не повинна перевищувати 2,0 г, бо це може призвести до розвитку меконіальної непрохідності у недоношених новонароджених. На тлі застосування метилдофи навіть звичайні дози тіопентал-натрію можуть призвести до колапсу. 5.6.6.6. Як антигіпертензивний засіб у хворих із тяжкою прееклампсією можна застосовувати клонідин: 0,5-1 мл 0,01% розчину внутрішньовенно чи внутрішньом’язово або 0,15-0,2 мг під язик 4-6 разів на день. 5.6.6.7. За можливості дослідження типу гемодинаміки антигіпертензивну терапію проводять з його урахуванням. У разі гіперкінетичного типу доцільно застосовувати комбінацію лабеталолу з ніфедипіном, при гіпокінетичному – клонідин + ніфедипін на тлі відновлення ОЦК, при еукінетичному – метилдофа + ніфедипін. 5.6.6.8. Як антиконвульсант з одночасною антигіпертензивною дією використовують сульфат магнію, що є препаратом вибору для профілактики та лікування судом (А), які у госпіталізованих жінок виникають унаслідок недостатнього лікування тяжкої прееклампсії. 5.6.7. Магнезіальна терапія. Магнезіальна терапія – це болюсне введення 4 г сухої речовини сульфату магнію з подальшою безперервною внутрішньовенною інфузією зі швидкістю, яка визначається станом хворої. 5.6.7.1. Магнезіальну терапію починають з моменту госпіталізації, якщо діастолічний АТ > 130 мм рт. ст. 5.6.7.2. Мета магнезіальної терапії – підтримка концентрації іонів магнію в крові вагітної на рівні, потрібному для профілактики судом. 5.6.7.3. Стартову дозу (дозу насичення) – 4 г сухої речовини (16 мл 25%-го розчину сульфату магнію) вводять шприцом дуже повільно протягом 15 хв (у разі еклампсії – протягом 5 хв). Зважаючи на те що концентрований розчин сульфату магнію може викликати значне подразнення стінки вени, у яку проводиться інфузія (аж до некрозу), стартову дозу сульфату магнію розчиняють в 0,9% розчині хлориду натрію чи розчині Рингера-Локка. Для цього у стерильний флакон з 34 мл розчину вводять 4 г магнію сульфату (16 мл 25% розчину). 5.6.7.4. Підтримуючу терапію стандартно починають з дози 1 г сухої речовини сульфату магнію на годину. За такої швидкості введення концентрація магнію у сироватці крові досягне 4-8 ммоль/л (терапевтична концентрація) через 18 год. При введенні зі швидкістю 2 г/год – через 8 год, а при швидкості 3 г/год – через 2 год. Наведені швидкості введення сульфату магнію можливі тільки за умови нормального діурезу (не менше 50 мл/год). У разі навіть незначної олігурії швидкість введення необхідно зменшити, постійно проводячи моніторинг рівня магнію у плазмі крові. Розчин сульфату магнію для підтримуючої терапії готують таким чином: 7,5 г сульфату магнію (30 мл 25% розчину) вводять у флакон, що містить 220 мл 0,9% розчину хлориду натрію чи розчину Рингера-Локка. Одержанний 3,33% розчин сульфату магнію необхідно вводити через допоміжну лінію крапельниці (паралельно інфузійній терапії). Швидкість введення розчину підбирають згідно зі станом вагітної – від 1 г/год (10-11крапель) до 2 г/год (22 краплі/хв) або 3 г/год (33 краплі/хв). У таблиці 3 зазначено швидкість уведення і відповідну дозу сульфату магнію в перерахунку на суху речовину. 5.6.7.5. Робочий розчин сульфату магнію вводять одночасно з усіма розчинами, необхідними для проведення інфузійної терапії у пацієнтки. Загальна кількість рідини, що вводиться, становить від 75 до 125 мл за годину і не повинна перевищувати 2500-3000 мл за добу (35 мл/кг) (з урахуванням рідини, що вводиться із сульфатом магнію, і випитої рідини). Для виконання процедури використовують два флакони – один з 250 мл 3,33% розчину сульфату магнію, інший – з інфузійним середовищем. Крапельниці, що виходять з цих флаконів, з’єднують між собою конектором чи голкою. При цьому основною є лінія з інфузійним середовищем, а лінія із сульфатом магнію повинна входити до неї, а не навпаки. 5.6.7.6. Рішення щодо зміни швидкості введення сульфату магнію (збільшення або зменшення дози) чи припинення магнезіальної терапії приймають на підставі оцінки показників сироваткового магнію або у разі появи клінічних ознак токсичності сульфату магнію (зниження частоти дихання до 14 і менше за хвилину, пригнічення колінних рефлексів, розвиток AV-блокади). Достатність дози сульфату магнію визначається рівнем його у сироватці крові у перші 4-6 год. Якщо немає можливості проводити контроль рівня сироваткового магнію погодинно, ретельно оцінюють наявність/відсутність клінічних симптомів токсичності сульфату магнію, що документується в історії хвороби. Ознаки магнезіальної інтоксикації можливі навіть на тлі терапевтичних концентрацій магнію у плазмі крові за умови комбінації з іншими препаратами, особливо з блокаторами кальцієвих каналів. 5.6.7.7. З появою ознак токсичності сульфату магнію призначають 1 г глюконату кальцію (10 мл 10% розчину) в/в, який завжди повинен знаходитися біля ліжка хворої. Моніторинг стану вагітної під час проведення терапії сульфатом магнію включає: – вимірювання АТ кожні 20 хв; – підрахунок ЧСС; – спостереження за частотою та характером дихання (ЧД має бути не менше 14 за 1 хв); – визначення сатурації O2 (не нижче 95%); – кардіомоніторний контроль; – ЕКГ; – перевірка колінних рефлексів кожні 2 год; – контроль погодинного діурезу (має бути не менше 50 мл/год). Крім того, контролюють: – симптоми наростання тяжкості прееклампсії: головний біль, порушення зору (двоїння предметів, мерехтіння мушок в очах), біль у епігастрії; – симптоми можливого набряку легенів: тяжкість у грудях, кашель з мокротинням чи без нього, задуха, підвищення ЦВТ, поява крепітації чи вологих хрипів при аускультації легенів, зростання ЧСС та ознак гіпоксії, зниження рівня свідомості; – стан плода (аускультація серцебиття щогодини, фетальний моніторинг). 5.6.7.8. Магнезіальну терапію проводять протягом 24-48 год після пологів разом із симптоматичним лікуванням. Слід пам’ятати, що застосування сульфату магнію під час пологів та у ранньому післяпологовому періоді знижує скоротливу активність матки. 5.6.7.9. Критерії закінчення магнезіальної терапії: – припинення судом; – відсутність симптомів підвищеної збудливості ЦНС (гіперрефлексія, гіпертонус, судомна готовність); – стійке зниження діастолічного АТ (90-100 мм рт. ст.); – нормалізація діурезу (> 50 мл/год). 5.6.7.10. Протипоказання до магнезіальної терапії: – гіпокальціємія; – пригнічення дихального центру; – артеріальна гіпотензія; – кахексія. 5.6.8. За відсутності сульфату магнію можливе використання діазепаму, хоча існує високий ризик неонатального пригнічення дихання (діазепам вільно проходить крізь плацентарний бар’єр) (В). Методику використання діазепаму наведено у таблиці 4. 5.6.9. Інфузійна терапія. 5.6.9.1. Умовою адекватної інфузійної терапії є суворий контроль об’єму введеної і випитої рідини та діурезу. Діурез має бути не менш ніж 60 мл/год. 5.6.9.2. Загальний об’єм рідини, що вводиться, має відповідати добовій фізіологічній потребі жінки (у середньому 30-35 мл/кг) з додаванням об’єму нефізіологічних втрат (крововтрата тощо). 5.6.9.3. Швидкість уведення рідини не повинна перевищувати 85 мл/год або погодинний діурез + 30 мл/год (С). 5.6.9.4. Препаратами вибору інфузійної терапії до моменту розродження є ізотонічні сольові розчини (Рінгера, NaCl 0,9%) (В). 5.6.9.5. У разі необхідності відновлення ОЦК оптимальними препаратами є розчини гідроксиетилкрохмалю 6% або 10% (С). Гідроксиетилкрохмалі або декстрани слід вводити разом з кристалоїдами у співвідношенні 2:1. 5.6.9.6. До інфузійно-трансфузійної програми доцільно включати донорську свіжозаморожену плазму для ліквідації гіпопротеїнемії (показники білка плазми < 55 г/л), нормалізації співвідношення антикоагулянти/прокоагулянти, що є профілактикою кровотеч під час і в післяпологовий період (С). Введення розчинів альбуміну (особливо 5%) є недоцільним, оскільки внаслідок специфічної селективної альбумінурії він швидко виводиться, що й зумовлює короткочасність корекції гіповолемії і гіпопротеїнемії при тяжких формах прееклампсії (С). У разі необхідності альбумін краще використовувати у вигляді 10-20% розчинів (потрібний менший об’єм) у сполученні з кристалоїдами, зазвичай у співвідношенні 1:1. 5.6.9.7. Компонентом інфузійної терапії тяжкої прееклампсії можуть бути декстрани, які ефективно підвищують ОЦК, покращують мікроциркуляцію. Їх доза не повинна перевищувати 10 мл/кг/доб, оскільки це може призвести до гіпокоагуляції (С). 5.6.9.8. Не використовують гіпоосмолярні розчини – 5% і 10% глюкозу, а також їх суміші з електролітами («поляризуючі суміші»), оскільки вони часто викликають гіпоглікемію у плода, посилюють накопичення лактату в мозку матері, погіршуючи неврологічний прогноз у разі еклампсії. До введення розчинів глюкози у хворої на тяжку прееклампсію вдаються лише за абсолютними показаннями – гіпоглікемія, гіпернатріємія та гіпертонічна дегідратація, іноді – у хворих на цукровий діабет для профілактики гіпоглікемії. 5.7. Тактика розродження. 5.7.1. За умови готових пологових шляхів проводять амніотомію з наступним призначенням родозбудження окситоцином. 5.7.2. Розродження проводять з урахуванням акушерської ситуації. Перевагу віддають пологам через природні пологові шляхи з адекватним знеболенням (епідуральна анестезія або інгаляція закисом азоту). 5.7.3. За умови неготової шийки матки та відсутності ефекту від підготовки простагландинами, або у разі прогресування гіпертензії, загрози судомного нападу, погіршення стану плода розродження проводять шляхом операції кесаревого розтину. 5.7.4. Показанням до планового кесаревого розтину у разі тяжкої прееклампсії є її прогресування або погіршення стану плода у вагітної з незрілими пологовими шляхами. 5.7.5. При погіршенні стану вагітної або плода у другому періоді пологів накладають акушерські щипці або проводять вакуум-екстракцію плода на тлі адекватного знеболення. 5.7.6. У третьому періоді пологів – утеротонічна терапія з метою профілактики кровотечі (окситоцин внутрішньовенно краплинно). Метилергометин не застосовують! (В) 5.8. Після пологів лікування прееклампсії продовжують залежно від стану жінки, клінічної симптоматики та лабораторних показників. Необхідні моніторинг АТ і антигіпертензивна терапія. Дози антигіпертензивних препаратів поступово зменшують, але не раніш ніж через 48 год після пологів. Якщо жінка отримувала два чи більше антигіпертензивних препаратів – один препарат відміняють. Магнезіальна терапія триває не менше 24 год після пологів або після останнього нападу судом.
6. Прееклампсія, встановлена у післяпологовому періоді 6.1. Призначають охоронний режим, контроль АТ, збалансоване харчування. 6.2. Лабораторне обстеження: загальний аналіз крові (гемоглобін, гематокрит, кількість тромбоцитів) та сечі, біохімічне дослідження крові (АлАТ та АсАТ, білірубін, креатинін, сечовина, загальний білок), коагулограма. 6.3. Лікування. 6.3.1. За умови застосування гіпотензивних препаратів до пологів, і після пологів продовжують їх введення. 6.3.2. У разі недостатньої ефективності терапії додають тіазидні діуретики. При виникненні гіпертензії вперше після пологів лікування починають із тіазидних діуретиків. 6.3.3. Сульфат магнію призначають за показаннями – у разі ризику виникнення еклампсії. 6.3.4. Проводять ретельний контроль інволюції матки. Профілактика кровотечі введенням метилергометрину протипоказана. 6.4. Виписування з пологового стаціонару здійснюють після нормалізації стану хворої. У разі відсутності стабілізації жінку переводять до терапевтичного відділення. Під час виписування лікар акушер-гінеколог проводить з породіллею бесіду з питань подальшого спостереження, раціонального харчування, режиму, контрацепції та планування наступної вагітності.
7. Еклампсія 7.1. Про високий ризик еклампсії свідчать: сильний головний біль, висока гіпертензія (діастолічний АТ > 120 мм рт.ст.), нудота, блювання, порушення зору, біль у правому підребер’ї та/або епігастральній ділянці. 7.2. Головні цілі екстреної допомоги: – припинення судом; – відновлення прохідності дихальних шляхів. 7.3. Задачі інтенсивної терапії після ліквідації судом: – попередження повторних судомних нападів; – попередження гіпоксії й ацидозу (дихального та метаболічного); – профілактика аспіраційного синдрому; – невідкладне розродження. 7.4. Перша допомога при розвитку приступу еклампсії. 7.4.1. Лікування у разі нападу судом починається на місці. 7.4.2. Розгортають палату інтенсивної терапії чи госпіталізують вагітну до відділення анестезіології та інтенсивної терапії. 7.4.3. Хвору укладають на рівну поверхню у положенні на лівому боці, швидко звільняють дихальні шляхи, відкриваючи рот і висуваючи вперед нижню щелепу, паралельно евакуюють вміст ротової порожнини. За можливості, якщо збережено спонтанне дихання, вводять повітровід та проводять інгаляцію кисню. 7.4.4. За умови розвитку тривалого апное негайно починають примусову вентиляцію носолицьовою маскою з подачею 100% кисню у режимі позитивного тиску наприкінці видиху. Якщо судоми повторюються або хвора залишається у стані коми, вводять м’язові релаксанти (суксаметонію бромід 2 мг/кг) та переводять пацієнтку на штучну вентиляцію легенів (ШВЛ) у режимі помірної гіпервентиляції. 7.4.5. Паралельно з цими заходами з відновлення адекватного газообміну здійснюють катетеризацію периферичної вени та починають введення протисудомних препаратів (сульфат магнію – болюс 4 г протягом 5 хв внутрішньовенно, потім підтримуюча терапія 1-2 г/год) під ретельним контролем АТ і ЧСС. Якщо напади тривають, внутрішньовенно вводять ще 2 г сульфату магнію (8 мл 25% розчину) протягом 3-5 хв. Замість додаткового болюсу сульфату магнію можна використовувати діазепам внутрішньовенно (10 мг) чи тіопентал-натрій (450-500 мг) упродовж 3 хв. Якщо напад судом триває понад 30 хв, цей стан розглядають як екламптичний статус. 7.4.6. Якщо діастолічний АТ залишається на високому рівні (> 110 мм рт. ст.), проводять антигіпертензивну терапію (див. п. 5.6.6). 7.4.7. Катетеризують сечовий міхур. 7.4.8. Усі маніпуляції (катетеризація вен, сечового міхура, акушерські маніпуляції) проводять під загальною анестезією тіопентал-натрію або закисом азоту з киснем. Не застосовують кетамін! 7.4.9. Після ліквідації судом проводять корекцію метаболічних порушень, водноелектролітного балансу і кислотно-основного стану, білкового обміну. 7.5. Обстеження здійснюють після припинення нападу судом. 7.5.1. Консультація невролога та окуліста. 7.5.2. Лабораторні аналізи: повний аналіз крові (тромбоцити, гематокрит, гемоглобін, час згортання), загальний білок, рівень альбуміну, глюкоза, сечовина, креатинін, трансамінази, електроліти, рівень кальцію, магнію, фібриноген та продукти його деградації, протромбін та протромбіновий час, аналіз сечі, добова протеїнурія. 7.5.3. Моніторинг АТ, визначення погодинного діурезу, оцінку клінічних симптомів проводять з обов’язковою реєстрацією в історії пологів щогодини. 7.6. Штучна вентиляція легенів. 7.6.1. Штучна вентиляція легенів не є основним способом лікування еклампсії, однак усунення гіпоксії (найважливішого патогенетичного чинника розвитку поліорганної недостатності) – обов’язкова умова проведення інших заходів. 7.6.2. Показання: 7.6.2.1. Абсолютні: – еклампсія під час вагітності; – екламптична кома або екламптичний статус; – гострий респіраторний дистрес-синдром дорослих (ІІІ стадія); – судомна готовність на тлі поверхневого наркозу; – поєднання прееклампсії/еклампсії з шоком будь-якого генезу. 7.6.2.2. Відносні: – прогресування гострої коагулопатії; – крововтрата під час операції більш ніж 15 мл/кг (подовжена ШВЛ до стабілізації життєвих функцій організму і відновлення ОЦК). 7.6.3. ШВЛ проводять у режимі нормовентиляції або помірної гіпервентиляції (рСО2 = 30-40 мм рт. ст.). Початкові параметри ШВЛ: дихальний об’єм – 7-8 мл/кг, хвилинний об’єм дихання – 10-12 л/хв, тиск на вдиху – не більше 20 см вод. ст., FiO2 – 30%, відношення вд/вид – 1:2. 7.6.4. При наявності судомного синдрому після пологів синхронізації з респіратором досягають застосуванням недеполяризуючих міорелаксантів, у інших випадках використовують барбітурати + бензодіазепіни + ГОМК. 7.6.5. За відсутності судом ШВЛ проводять у режимі SIMV до повного відновлення свідомості і спонтанного адекватного дихання. 7.6.6. При проведенні ШВЛ більше доби потрібно провести фібробронхоскопію. 7.6.7. Критерії припинення ШВЛ: – повне відновлення свідомості; – відсутність судом та судомної готовності без застосування протисудомних препаратів; – стабілізація гемодинаміки; – припинення дії препаратів, які пригнічують дихання (міорелаксанти, наркотичні аналгетики, гіпнотики та ін.); – відсутність ознак гострого РДС дорослих; – стабільність стану системи гемостазу; – відновлена киснева ємність крові (гемоглобін не менш ніж 80 г/л); – SaO2 > 95%, PaO2 > 80 мм рт. ст. при FiO2 < 0,4 (PaO2/FiO2 > 200).
Вказаних вище критеріїв і насамперед нормалізації гемодинаміки необхідно досягти протягом першої доби і планувати припинення ШВЛ, яка повинна супроводжуватися повною відміною седативної терапії. У разі крововиливу в мозок і коматозного стану вагітної питання про припинення ШВЛ обговорюється не раніш ніж за дві доби. Інтенсивну терапію продовжують у повному обсязі. 7.6.8. Інтенсивна терапія еклампсії без ШВЛ можлива за таких умов: – напад судом виник під дією надзвичайних стимулів (перейми, потуги) чи у післяпологовому періоді; – після нападу еклампсії збережені елементи свідомості; – АТ під час нападу не перевищує 170/100 мм рт. ст.; – відсутність субарахноїдального крововиливу; – відсутність вогнищевої неврологічної симптоматики; – відсутність інших показань до ШВЛ. 7.7. Жінку, яка перенесла еклампсію, наглядають в умовах палати ВРІТ або організовують індивідуальний пост. 7.8. Розродження здійснюється терміново. 7.8.1. Якщо акушерська ситуація не дозволяє провести негайне розродження через природні пологові шляхи (екламптичний напад стався у ІІ періоді пологів), виконують операцію кесаревого розтину. 7.8.2. Розродження проводять одразу після ліквідації нападу судом на тлі постійного введення сульфату магнію та антигіпертензивної терапії. 7.8.3. За умови продовження нападу судом термінове розродження проводять після переведення хворої на ШВЛ. 7.8.4. Після закінчення оперативного втручання ШВЛ продовжують до стабілізації стану пацієнтки. 7.9. Після пологів лікування продовжують відповідно до стану хворої. Магнезіальна терапія має тривати ще не менш ніж 48 годин.
8. Спостереження за жінкою, яка перенесла прееклампсію/еклампсію, після виписки з пологового стаціонару 8.1. В умовах жіночої консультації за участю терапевта проводять диспансерний нагляд за жінкою, яка перенесла середнього ступеня або тяжку прееклампсію чи еклампсію: – патронаж на дому; – консультація профільних спеціалістів (за необхідності); – комплексне обстеження через 6 тижнів після пологів. 8.2. Жінки, які потребують лікування гіпотензивними препаратами, після виписки з пологового стаціонару проходять огляд щотижня з обов’язковим лабораторним контролем рівня протеїнурії та концентрації креатиніну в плазмі крові. 8.3. У разі збереження гіпертензії протягом 3 тижнів після пологів жінку госпіталізують до терапевтичного стаціонару. 8.4. Тривалість диспансерного нагляду після перенесеної середнього ступеня або тяжкої прееклампсії чи еклампсії – 1 рік. 8.5. Обсяг і терміни обстеження: – загальний аналіз сечі – через 1, 3, 6, 9 і 12 місяців після пологів; – загальний аналіз крові – через 1 і 3 місяці; – офтальмоскопія – через 1, 3 і 12 місяців; – ЕКГ – через 1 місяць, далі – за призначенням терапевта; – вимірювання АТ – при кожному відвідуванні лікаря будь-якого профілю.
Прикінцеві положення 1. Гіпертензивні розлади у вагітних жінок трапляються у 6-10% випадків та залишаються однією з провідних причин перинатальних втрат і материнської смертності. 2. Найбільш несприятливе значення для завершення вагітності має прееклампсія, яка збільшує ризик передчасного відшарування плаценти, передчасних пологів, затримки росту плода, а також мозкових катастроф у матері. 3. З часу затвердження принципів доказової медицини підходи до класифікації, діагностики, тактики ведення та лікування гіпертензивних розладів у вагітних, зокрема прееклампсії, істотно переглянуто. 4. З низки критеріїв діагностики прееклампсії виключено: а) підвищення під час вагітності систолічного АТ на 30 мм рт. ст. чи більше та/або діастолічного АТ на 15 мм рт. ст. чи більше порівняно з вихідним АТ (до вагітності); б) помірні набряки, що локалізуються на нижніх кінцівках, передній черевній стінці або обличчі. 5. У якості критерія тяжкості гіпертензії у вагітних, показання до початку антигіпертензивного лікування та його ефективності використовують тільки значення діастолічного АТ. Для визначення останнього слід враховувати V тон Короткова (а не IV, як раніше).
6. Подовжено до 12 тижнів післяпологового періоду термін остаточного ретроспективного підтвердження або спростування діагнозу гестаційної гіпертензії (раніше було 6 тижнів). 7. Доведено, що медикаментозну антигіпертензивну терапію не слід розпочинати, якщо АТ < 150/100 мм рт. ст. Постійна антигіпертензивна терапія здатна зменшити частоту прогресування гіпертензії (розвитку тяжкої гіпертензії) та підвищення тяжкості прееклампсії, що розвинулася, але не може запобігти прееклампсії. Постійна антигіпертензивна терапія не поліпшує наслідки вагітності для плода і навіть призводить до збільшення частоти народження дітей з низькою масою тіла та з малою масою для гестаційного віку. У цілому, завдяки медикаментозній терапії зниження АТ може покращувати наслідки вагітності для матері, але не для плода. 8. З антигіпертензивних засобів під час вагітності застосовують α-метилдофу (препарат вибору), ніфедипін, лабеталол (препарати другого ряду), β-адреноблокатори, клонідин, верапаміл, гідралазин, празозин. Слід уникати застосування сечогінних, особливо у випадках прееклампсії (крім набряку легенів або ниркової недостатності). Категорично протипоказані інгібітори ангіотензинперетворюючого ферменту та блокатори рецепторів до ангіотензину ІІ. 9. Не доведено більшу ефективність під час вагітності жодного з антигіпертензивних препаратів. 10. Доведено шкідливість обмеження кухонної солі та рідини як з метою профілактики прееклампсії, так і під час її лікування. 11. Встановлено, що ацетилсаліцилова кислота (60-100 мг/доб) зменшує частоту розвитку прееклампсії у вагітних групи ризику. Такого самого ефекту у вагітних без чинників ризику прееклампсії не спостерігається. Кальцій (2 г/доб) ефективно зменшує ризик гіпертензії і меншою мірою – прееклампсії. Є підстави вважати, що ризик прееклампсії зменшують антиоксиданти (аскорбінова кислота 1 г/доб, вітамін Е 400 мг/доб), але цей факт досі не підтверджено у контрольованих дослідженнях. Не встановлено профілактичного ефекту препаратів, що містять магній. 12. Абсолютно доведено, що сульфат магнію попереджає розвиток еклампсії і є препаратом вибору для її лікування. Усі жінки з еклампсією повинні одержувати сульфат магнію під час пологів та упродовж 24 год після пологів. 13. Єдиним радикальним методом лікування прееклампсії/еклампсії є розродження. Пролонгувати вагітність в інтересах плода можливо лише у разі, якщо гіпертензія медикаментозно контрольована і немає тривожних ознак ураження ЦНС, печінки, нирок. Оптимальним способом розродження після 35 тижнів вагітності за підготовленості пологових шляхів є пологи через природні пологові шляхи. 14. У великих проспективних дослідженнях продемонстровано, що в жінок, які перенесли гестаційну гіпертензію або прееклампсію, існує підвищений ризик: – розвитку артеріальної гіпертензії у подальшому; – смерті від інсульту; – смерті від усіх серцево-судинних причин. Такі породіллі мають перебувати під наглядом терапевта і регулярно проходити обстеження (вимірювання АТ, визначення вмісту холестерину і глюкози щороку).
Дата добавления: 2016-06-05 | Просмотры: 519 | Нарушение авторских прав |