|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
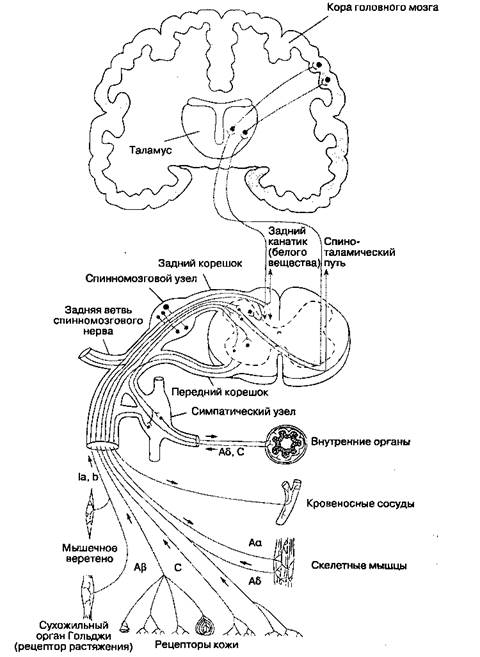
Анатомия и физиология ноцицепцииПути проведения болевой чувствительности Болевые ощущения проводятся через трехней-ронные пути, которые передают ноцицептивный стимул от периферии в кору головного мозга (рис. 18-1). Тела первых нейронов находятся в спинномозговых узлах, расположенных в меж-позвонковных отверстиях. Каждый первый нейрон имеет один аксон, который делится на два отростка: один из них иннервирует периферические ткани, а другой в составе заднего корешка направляется в задний рог спинного мозга и заканчивается синапсом на клетках вторых нейронов. Аксон второго нейрона, тело которого лежит в заднем роге, направляется на противоположную сторону спинного мозга через переднюю белую спайку и входит в боковой канатик, где включается в состав спиноталамического пути. Второй нейрон заканчивается синапсом на клетках таламуса. Здесь лежит тело третьего нейрона, отросток которого проходит через внутреннюю капсулу и в составе лучистого венца достигает постцентральной извилины коры головного мозга. Первые нейроны Проксимальный отросток подавляющего большинства первых нейронов входит в спинкой мозг в составе заднего (чувствительного) корешка спинномозгового нерва в каждом шейном, грудном, поясничном и крестцовом сегменте. Некоторые немиелинизированные афферентные волокна (типа С) входят в спинной мозг в составе вентральных (двигательных) корешков. Этот феномен объясняет случаи, когда больные продолжают ощущать боль даже после пересечения задних корешков (такая операция называется ризотомией). Кроме того, есть сообщения о появлении боли при стимуляции вентральных корешков. В задних рогах аксоны первых нейронов переключаются не только на вторые нейроны, но и на вставочные нейроны, симпатические нейроны и двигательные нейроны из передних рогов. Болевые импульсы из области головы передаются волокнами тройничного (V пара), лицевого (VII пара), языкоглоточного (IX пара) и блуждающего (X пара) нервов. Гассеров (тройничный) узел представляет собой скопление тел первых чувствительных нейронов, периферические отростки которых направляются в составе ветвей тройничного нерва — глазного нерва, верхнечелюстного нерва и нижнечелюстного нерва. Тела первых чувствительных нейронов лицевого нерва находятся в узле коленца, тела соответствующих нейронов языкоглоточного нерва — в верхнем и нижнем узлах языкоглоточного нерва, блуждающего нерва --в верхнем (соматическая иннервация) и нижнем (вегетативная иннервация) узле блуждающего нерва. Проксимальные отростки аксонов первых нейронов из этих узлов достигают ядер черепных нервов, где образуют синапсы со вторыми нейронами. Вторые нейроны После того как афферентные волокна входят в спинной мозг, они разделяются в соответствии с размерами, при этом толстые миелинизирован-ные волокна располагаются медиально, а тонкие немиелинизированные — латерально. Перед переключением на вторые нейроны в сером веществе ипсилатеральных задних рогов спинного мозга, некоторые волокна болевой чувствительности могут в составе проводящего пути Лиссауэра подниматься или опускаться на один-три сегмента спинного мозга. Во многих случаях связующим звеном между первыми и вторыми нейронами являются вставочные нейроны. Согласно Рекседу, серое вещество спинного мозга разделено на 10 пластин, или слоев, идущих в направлении от продолговатого мозга каудально (рис. 18-2 и табл. 18-4). Первые шесть пластин, которые формируют задние рога, воспринимают всю афферентную информацию и являются основным местом модуляции боли посредством восходящих и нисходящих влияний (см. далее). Вторые нейроны функционально представляют собой либо ноци-цептивно-специфичные нейроны, либо нейроны широкого динамизма. Ноцицептивно-специфичные нейроны реагируют только на ноцицептивные стимулы, в то время как нейроны широкого динамизма воспринимают по волокнам Аβ, Аδ и С также и не-ноцицептивные афферентные импульсы.
Рис. 18-1. Пути проведения болевой чувствительности
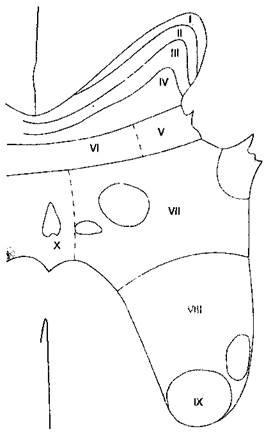
Рис. 18-2. Слои серого вещества спинного мозга по Рекседу Ноцицептивно-специфичные нейроны находятся в I пластине, имеют дискретные соматические рецепторные поля, в норме находятся в состоянии покоя и реагируют только на высокопороговую ноцицептивную стимуляцию, плохо кодируя ее интенсивность. Нейроны широкого динамизма — наиболее распространенный тип клеток в веществе задних рогов. Хотя нейроны широкого динамизма находятся во всех участках задних рогов, в большей степени они сконцентрированы в V пластине. При повторяющейся стимуляции частота импульсации нейронов широкого динамизма ступенчато возрастает по экспоненте ("реакция испуга"), даже если интенсивность стимула не увеличивается. Подобно ноцицептивно-специфичным нейронам, нейроны широкого динамизма имеют обширные рецепторные поля. Большинство ноцицептивных волокон типа С имеют коллатерали или заканчиваются на вторых нейронах в I, II и, в меньшей степени, в V пластине. В отличие от них, ноцицептивные волокна типа Аδ образуют синапсы преимущественно в пластинах I и V, и, в меньшей степени, в X пластине. Клетки I пластины реагируют главным образом на ноцицептивные импульсы из кожи и глубоких соматических структур. Пластина II, называемая также студенистым веществом (substantia gelatinosa), содержит много вставочных нейронов и играет большую роль в восприятии и модуляции ноцицептивных импульсов с кожи. Пластина II представляет особый интерес, поскольку считается, что именно она — главное место действия опиоидов. Пластины III и IV воспринимают в основном неноцицептив-ные сенсорные импульсы. Передние (двигательные) рога формируются преимущественно VIII и IX пластинами. VII пластина носит название латерального промежуточного столба и содержит тела преганглионарных симпатических нейронов. Висцеральные афферентные волокна заканчиваются в основном в V пластине, в меньшей степени — в I. Эти две пластины представляют собой зону центральной конвергенции соматических и висцеральных импульсов. V пластина реагирует на ноцицептивные и неноцицептивные сенсорные импульсы, воспринимает соматическую и висцеральную боль. Феномен конвергенции (схождения) висцеральных и соматических сенсорных импульсов клинически проявляется иррадиацией боли (табл. 18-3). В отличие от соматических волокон, висцеральных ноцицептивных волокон меньше, они более диффузно распределены, активируют относительно большее количество нейронов в спинном мозге и не имеют соматотопической организации. А. Спиноталамический путь. Аксоны большинства вторых нейронов направляются на противоположную сторону спинного мозга через переднюю белую спайку, включаются в состав спи-ноталамического пути и достигают таламуса, ретикулярной формации, ядра шва и центрального серого вещества (околоводопроводного). Спино-таламический путь — главный путь проведения болевой чувствительности — проходит в переднела-теральном отделе белого вещества спинного мозга. Этот восходящий путь можно разделить на латеральный pi медиальный. Аксоны второго нейрона латерального спиноталамического пути (синоним — неоспиноталамический путь) заканчиваются синапсом на клетках вентральных заднелатераль-ных ядер таламуса. Латеральный спиноталамичес-кий путь обеспечивает восприятие дискримина-тивных аспектов боли — таких как локализация, интенсивность и длительность. Аксоны второго нейрона медиального спиноталамического пути (синоним — палеоспиноталамический путь) заканчиваются синапсом на клетках медиальных отделов таламуса. Медиальный спиноталамический путь обеспечивает восприятие вегетативных и эмоциональных аспектов боли. Некоторые волокна спиноталамического тракта заканчиваются на клетках центрального серого вещества и могут служить важным связующим звеном между восходящими и нисходящими проводящими путями (см. ниже). Коллатеральные волокна образуют синапсы на нейронах активирующей ретикулярной формации и гипоталамуса, что обеспечивает реакцию активации при болевой стимуляции. ТАБЛИЦА 18-4. Пластины (слои) серого вещества спинного мозга
Б. Альтернативные пути проведения болевой чувствительности. Аналогично путям проведения эпикритической чувствительности, ноцицептивные волокна могут проходить диффузно, ипсила-терально и контралатералъно, поэтому некоторые больные продолжают ощущать боль после хирургического пересечения контралатерального спиноталамического пути. Таким образом, помимо спиноталамического пути, играют весьма важное значение и другие восходящие пути проведения болевой чувствительности. Считают, что спиноре-тикулярный путь опосредует реакцию активации и реакцию вегетативной нервной системы на боль. Спиномезенцефалический путь может активировать нисходящие антиноцицептивные влияния, потому что некоторые его волокна заканчиваются на клетках центрального серого вещества. Спино-гипоталамический и спинотеленцефалический пути активируют гипоталамус и влияют на эмоционально-поведенческие аспекты восприятия боли. Спинно-шейный путь, не пересекая среднюю линию, поднимается до латерального шейного ядра, которое отдает волокна к контралатеральному та-ламусу; этот путь, вероятно, является главным альтернативным путем проведения болевой чувствительности. Наконец, некоторые волокна в задних столбах серого вещества (которые обеспечивают перцепцию тактильной и проприоцептивной чувствительности) могут проводить болевые импульсы; этот путь в спинном мозге проходит медиально и ипсилатерально. В. Интеграция с симпатической и двигательной системами. Соматические и висцеральные афферентные волокна образуют многочисленные синапсы с двигательными и симпатическими волокнами в спинном и продолговатом мозге, а также в высших мозговых центрах. Афферентные нейроны задних рогов переключаются на двигательные нейроны передних рогов с помощью прямого синаптического контакта, а также через вставочный нейрон. Эти синапсы обеспечивают рефлекторную мышечную активность (как физиологическую, так и патологическую) при болевом раздражении. Контакты между афферентными ноцицептивными нейронами и симпатическими нейронами в латеральном промежуточном столбе обеспечивают вегетативную реакцию на боль — вазоконстрикцию, спазм гладкой мускулатуры, выброс катехоламинов локально и из мозгового слоя надпочечников. Третьи нейроны Третьи нейроны расположены в таламусе и посылают волокна в соматосенсорные поля I и II, которые расположены в постцентральной извилине коры головного мозга. Эти поля коры обеспечивают перцепцию и дискретную локализацию боли. В то время как большинство нейронов латеральных ядер таламуса переключается на клетки сома-тосенсорной коры, нейроны внутрипластинчатых и медиальных ядер образуют синапсы с клетками передней поясной извилины, опосредуя эмоциональный компонент боли. Дата добавления: 2016-06-05 | Просмотры: 414 | Нарушение авторских прав |