 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
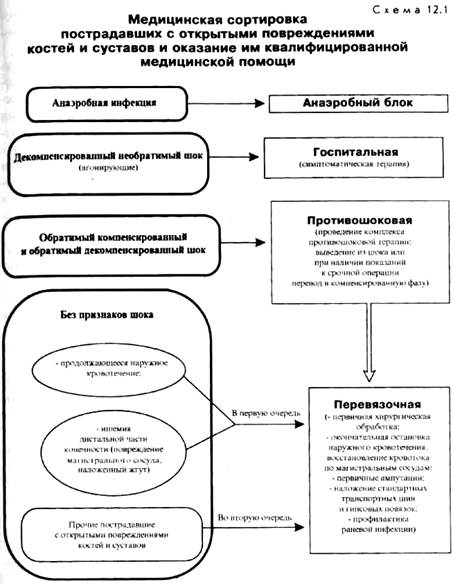
Квалифицированная медицинская помощь. Задачами квалифицированной хирургической помощи при открытых повреждениях костей и суставов являются:Задачами квалифицированной хирургической помощи при открытых повреждениях костей и суставов являются: · выведение пострадавших из шока; · предупреждение развития раневой инфекции путем осуществления полноценной первичной хирургической обработки ран с окончательной остановкой кровотечения и полноценной иммобилизацией; · создание благоприятных условий для последующей консолидации отломков. Всех пораженных с открытыми повреждениями костей и суставов разделяют на 4 группы. К 1-й группе относят пострадавших, нуждающихся в неотложной медицинской помощи по жизненным показаниям. Это пострадавшие в шоке (направляются впротивошоковую), с наложенным на конечность жгутом или с продолжающимся кровотечением, а также с ишемией дистальной части конечности (направляются в перевязочную в первую очередь). Ко 2-й группе относятся пострадавшие с правильно выполненной транспортной иммобилизацией, без признаков шока, наружного кровотечения и острой ишемии конечностей. Они направляются в перевязочную во вторую очередь. К 3-й группе относятся пострадавшие с повреждениями, осложненными инфекцией. Возможность нахождения таких больных на данном этапе обусловлена тем, что при больших стихийных бедствиях, например при землетрясениях, освобождение людей из-под завалов затягивается иногда до нескольких суток, т. е. времени, достаточного для развития у пострадавших раневой инфекции. Эти больные направляются в перевязочную во вторую очередь с последующей эвакуацией на этап специализированной помощи или (при наличии показаний) с переводом в противошоковую палату. К 4-й группе относятся пострадавшие с анаэробной инфекцией. Учитывая высокую контагиозность данного осложнения, они относятся к сортировочной группе, опасной для окружающих. Такие пострадавшие направляются в отдельный анаэробный блок для операции и лечения с последующей эвакуацией на специально выделенном санитарном транспорте, не смешиваясь с общим эвакуационным потоком, так как необходимо в полной мере соблюдать противоэпидемический режим (схема 12.1).
Лечение при травматическом шоке и подробное изложение техники первичной хирургической обработки ран приведены в соответствующих разделах учебника, однако при открытых повреждениях костей и суставов первичная хирургическая обработка имеет свои особенности. Первичная хирургическая обработка (ПХО) раны выполняется в перевязочной, которая оснащена для выполнения всего спектра операций на конечностях, а также проведения всех видов анестезии. ПХО показана во всех случаях открытых переломов, за исключением переломов с точечными или небольшими (в пределах 0,5-1,0 см) незагрязненными ранами, при проколе изнутри, без выстояния костных фрагментов и значительного повреждения мягких тканей. В этих случаях можно ограничиться туалетом раны, обкалыванием ее антибиотиками с наложением повязки с раствором антисептика. Оптимальным сроком оперативного вмешательства являются первые 6-8 ч после травмы. Жгут во время операции применяется в исключительных случаях по абсолютным показаниям (массивное артериальное кровотечение), во-первых, из-за возникающих трудностей при дифференцировке живой, хорошо кровоснабжаемой ткани от мертвой, лишенной кровоснабжения и подлежащей иссечению, во-вторых, обескровливание конечности в течение 45 мин и более способствует росту бактерий и развитию воспаления и, в-третьих, наложение жгута может затруднить полноценный гемостаз и способствовать появлению вторичных гематом, которые могут быть добавочным источником инфекции. Первичная хирургическая обработка представляет собой сложную операцию, которая должна выполняться в асептических условиях, с большой тщательностью, с учетом анатомотопографических особенностей зоны повреждения кости. Во время операции необходимо достаточно широко раскрыть рану, произвести полноценную декомпрессионную фасциотомию. Нежизнеспособные, мышцы тщательно иссекаются. Рана неоднократно промывается растворами антисептиков, антибиотиков в сочетании с вакуумированием, которое позволяет удалить не только загрязнения, но и раневой детрит, мелкие свободно лежащие костные осколки, сгустки крови, фибрин, инородные тела. Основным отличием ПХО ран при открытых переломах является то, что, помимо обработки мягких тканей, необходимо произвести хирургическую обработку кости. Объем и характер такой обработки зависят прежде всего от того, выстоят ли отломки над поверхностью кожной раны, насколько они загрязнены и чем, каков характер перелома и его протяженность. Выступающий над раной костный фрагмент следует механически очистить скальпелем или острой ложкой. При большом загрязнении кости краевые участки ее удаляют кусачками Листона, Люера или долотом. В тяжелых случаях, когда отломки имбибированы грязью, целесообразно долотом снять тонкий поверхностный слой кости. Свободно лежащие мелкие костные осколки удаляются, а крупные и средние фрагменты после механического очищения помещаются на 30-40 мин в физиологический раствор с антибиотиками и затем укладываются в образовавшийся дефект костной ткани. Удаление крупных осколков кости является ошибкой, влекущей опасность несращения перелома, деформации, укорочения конечности. Костные осколки любых размеров, связанные с надкостницей, механически обрабатывают, не нарушая при этом их связи с мягкими тканями, надкостницей, и укладывают на свое место. В ряде случаев анатомо-топографическая локализация ран не позволяет произвести полноценную обработку из-за нахождения вблизи крупных сосудов, нервов и обширности размятых поврежденных тканей. При этом нужно шире удалять мелкие костные фрагменты, щадя связанную с мягкими тканями надкостницу, которая впоследствии может служить источником регенерации кости. Костный мозг, как правило, трогать не следует. Но если он загрязнен, его необходимо удалить из костно-мозгового канала проксимального и дистального отломков ложечкой Фолькмана на глубину до 1,0 см. Следующим этапом операции является сопоставление отломков. Репозиция при открытых переломах после иссечения нежизнеспособных тканей и широкого открытия раны обычно не представляет больших трудностей (рис. 12.3). Сложность состоит в обеспечении надежной фиксации отломков, что чрезвычайно важно, так как стабильность в области перелома уменьшает боли, создает условия для восстановления крово- и лимфообращения, снижает опасность развития раневой инфекции.
При обширных внутрисуставных повреждениях с тяжелыми раздробленными переломами суставных концов показана их резекция. Открытые вывихи вправляются, но там, где обнаженная хрящевая поверхность разрушена или имбибирована грязью, перед вправлением целесообразно сделать резекцию вывихнутого суставного конца. В классической трактовке квалифицированная хирургическая помощь не подразумевает выполнение каких-либо видов остеосинтеза. При этом ПХО ран при открытых переломах заканчивается наложением гипсовой повязки или транспортной стандартной шины, и пострадавший эвакуируется. Однако отсутствие полноценной репозиции и адекватной иммобилизации, что почти неизбежно при гипсовой фиксации нестабильных переломов, является основной причиной нагноения ран даже после полноценно выполненной первичной хирургической обработки. Поэтому в современных условиях первичную хирургическую обработку (при наличии соответствующих показаний) заканчивают первичным остеосинтезом. Такой вид помощи называется квалифицированной с элементами специализированной. Тем не менее, это не означает, что гипсовая повязка не должна применяться вовсе. Она используется при стабильных диафизарных, околосуставных и внутрисуставных переломах, повреждениях кистей и у детей. Кроме того, данный способ фиксации показан при всех видах открытых переломов, если общее состояние пострадавшего или оперативная обстановка (массовые поступления, дефицит времени) не позволяют произвести остеосинтез. Иммобилизация гипсовой повязкой может быть использована также при крайне тяжелых открытых переломах конечности, особенно голени, когда повреждения столь обширны, что первичная хирургическая обработка по оперативно-техническим условиям, загрязнению раны не может предупредить воспаление и некроз тканей. При открытых повреждениях суставов первичная хирургическая обработка также завершается иммобилизацией сустава гипсовой лонгетой на срок не менее 2 нед (при легкой травме) или более в зависимости от сопутствующих повреждений (нарушение связочного аппарата, кости и т.д.). Следует особо подчеркнуть, что главным образом из-за опасности развития гнойных осложнений первичный остеосинтез погружными металлическими фиксаторами при открытых переломах на этапах медицинской эвакуации не должен иметь места. При нестабильных переломах в случаях предполагаемого наложения гипсовой повязки дополнительно рекомендуется использовать щадящий метод остеосинтеза при помощи спиц. При косых, винтообразных переломах проводятся две (или больше) перекрещивающиеся спицы через оба отломка под острым углом к продольной оси кости (рис. 12.4, а). Аналогично фиксируются основные отломки при оскольчатых переломах. Крупные и средние осколки могут быть дополнительно «пришпилены» спицей или фиксированы серкляжным швом (рис. 12.4, б). Концы спиц целесообразно оставлять над кожей, выводя их при этом через неповрежденную кожу (не в рану!), а иногда вгипсовывать в накладываемую повязку, что увеличивает стабильность фиксации. При сохранении целости одной из парных костей (голень, предплечье) может быть использован метод диафиксации, при котором каждый основной отломок фиксируется спицей к неповрежденной кости (рис. 12.4, в).
Такие способы щадящего остеосинтеза требуют дополнительной внешней фиксации, однако занимают немного времени, малотравматичны и в сочетании с гипсовой иммобилизацией способствуют предупреждению вторичного смещения отломков.
Аппараты обеспечивают надежную фиксацию отломков, дают возможность проводить местное лечение (рис. 12.5, а), наблюдать за состоянием конечности, осуществлять транспортировку пострадавших. При использовании аппарата Илизарова при оказании квалифицированной помощи с элементами специализированной производят наложение лишь его базисной части, так называемого транспортного модуля (по одной паре спиц на каждом отломке, фиксированных в кольцах, которые скреплены между собой четырьмя штангами), откладывая окончательное наложение аппарата на этап, где будет оказана специализированная помощь в полном объеме. В этом варианте аппарат Илизарова применяется в режиме стабилизации как средство транспортной иммобилизации, так как фиксация двумя кольцами явно недостаточна для полноценного обездвиживания отломков на весь период консолидации. Наложение транспортного модуля аппарата Илизарова технически просто и не требует больших затрат времени. Стержневой аппарат (рис. 12.5, б) также накладывается в режиме стабилизации. При наложении аппаратов внеочаговой фиксации при оказании квалифицированной помощи с элементами специализированной не следует пытаться во что бы то ни стало добиться идеальной репозиции отломков, если это требует дополнительных значительных затрат времени на операцию. Необходимо помнить, что главной целью является не столько репозиция, сколько фиксация отломков. Скелетное вытяжениев условиях этапного лечения при оказании квалифицированной помощи не используется, так как затрудняет дальнейшую транспортировку пострадавших. Один из важнейших элементов операции при открытом переломе – мероприятия по закрытию раны. Ввиду того что в послеоперационном периоде, как правило, развивается выраженный отек, наложение швов на фасцию при первичной хирургической обработке открытых переломов недопустимо, так как вызывает сдавление мышц, сосудов с развитием вторичного нарушения кровоснабжения тканей, что, в свою очередь, способствует их некрозу и развитию инфекции. Одна из основных целей первичной хирургической обработки – превращение открытого перелома в закрытый, т.е. наложение первичного шва на кожную рану, который показан в большинстве случаев открытых неогнестрельных переломов. Первичный шов противопоказан при: · плохой васкуляризации тканей в связи с повреждением магистральных сосудов, · если имеется значительное загрязнение ран, · при поздней первичной хирургической обработке, · в случаях, когда нет возможности наблюдать за больным в течение ближайших дней после операции.
Одним из основных условий наложения первичного шва является сближение краев раны без натяжения. В некоторых случаях для создания лучших условий заживления при опасности развития посттравматического отека целесообразно сделать послабляющие насечки в шахматном порядке на расстоянии 2-4 см от наложенных швов (рис. 12.6). При открытых неогнестрельных переломах бедра, плеча наложение первичного шва, как правило, не вызывает затруднений. При повреждениях типа II-III Б-В голени и реже предплечья могут возникнуть трудности из-за наличия посттравматического дефекта кожи. В таком случае целесообразно применить один из вариантов кожной пластики, которая также относится к элементам специализированной хирургической помощи. Закрытие раны с использованием методик несвободной кожной пластики (перемещенные лоскуты, мостовидные, встречные треугольники по Лимбергу и т.д.) должно быть ограничено. Как было указано, при открытых переломах поражаются не только подлежащие иссечению нежизнеспособные края кожной раны, но и окружающие ее условно «здоровые» структуры, которые под действием травмирующего агента находятся в состоянии «функционального стресса», обусловленного спазмом сосудов, и т.д. Любые манипуляции в таких измененных тканях усугубляют течение патологического процесса и могут привести к их некрозу. Но было бы ошибкой оставлять рану открытой. Поэтому при дефектах кожи рекомендуется произвести свободную кожную пластику расщепленным (толщиной 0,3-0,4 мм), перфорированным аутотрансплантатом, взятым дерматомом с передненаружной поверхности интактного бедра. При ране, расположенной на передней поверхности голени, часто предлежат отломки большеберцовой кости, которые прикрыть мягкими тканями не представляется возможным. В этих случаях кожный трансплантат помещается непосредственно на кость. Такой трансплантат приживает с образованием грубого, спаянного с костью рубца. Но основная цель операции – укрыть кость, предупредить ее некроз и развитие инфекционных осложнений – достигнута. Иногда тяжелая травма (типа В) сопровождается отслойкой кожи на значительном протяжении. С целью ее реплантации используют методику обработки кожных лоскутов по Красовитову. Для этого после иссечения краев кожной раны проводятся разрезы в границах отслоенных участков кожи. Тщательно удаляется вся подкожная жировая клетчатка лоскутов, наносятся перфорационные отверстия. После завершения первичной хирургической обработки лоскуты укладываются на свое место и подшиваются к краям раны. После иссечения загрязненных и нежизнеспособных тканей и закрытия раны могут образоваться межмышечные и подкожные полости, в которых скапливается кровь, раневой секрет. Такие полости способствуют развитию инфекции, образованию гнойников, затеков, что утяжеляет течение травматической болезни. Для предупреждения данных осложнений операцию завершают установкой дренажной системы с помощью пластмассовых трубок. Предварительно на трубках в их погружной части делаются перфорационные отверстия, через которые вводятся растворы антисептиков и через них же производится отток или отсасывание промывной жидкости. Важно соблюдать принцип «поэтажного дренирования»: трубки подводятся к околокостному пространству, в межмышечный промежуток и подкожно. Дренажи подводятся к каждому «этажу» раны через специально сделанные дополнительные небольшие отверстия проксимальнее и дистальнее зоны перелома вне раны (рис. 12.7). Сразу после операции налаживается промывная система (активная или пассивная), которая должна функционировать 2-5 сут и более в зависимости от особенностей течения послеоперационного периода.
Всем больным проводится антибиотикотерапия. Предпочтение отдается остеотропным препаратам тетрациклинового ряда, линкомицину и др. При подозрении на анаэробную инфекцию, помимо специальной поливалентной сыворотки, внутривенно вводятся антибиотики пенициллинового ряда (бензилпенициллин 15 000 000-25 000 000 ЕД 4 раза в сутки) или внутримышечно канамицин по 300-600 мг 6-8 раз в сутки. При открытых повреждениях суставов ушивание раны должно проводиться послойно и с особым вниманием. Первостепенное значение имеет восстановление суставной сумки, в частности синовиальной оболочки, которая, как известно, играет биологически активную роль в борьбе с инфекцией. Устойчивость синовиальной оболочки к инфекции увеличивается, если полость сустава закрыта, поэтому первичную хирургическую обработку ран при открытых повреждениях суставов заканчивают ушиванием капсулы сустава наглухо. Дренирование полости сустава осуществляется с помощью промывной системы путем введения дренажной трубки в завороты сустава преимущественно при тяжелых повреждениях суставных концов и в случаях, когда капсулу сустава зашить не удается (например, при огнестрельных внутрисуставных переломах с дефектом тканей). После операции эти пациенты в течение не менее 3-4 дней должны ежедневно наблюдаться для принятия неотложных мер при развитии осложнений, поэтому их эвакуация в более ранние сроки возможна лишь в том случае, если пострадавший на следующем этапе медицинской эвакуации будет в тот же день осмотрен врачом. В случаях скопления в суставе крови, выпота производят его пункцию с последующим промыванием сустава растворами антисептиков, введение антибиотиков. При прогрессировании воспалительного процесса необходимо осуществлять постоянное промывание сустава через дренажную систему. При огнестрельных переломах костей практически невозможно добиться полного освобождения раны от микрофлоры, некротизированных тканей. Нарушение кровообращения в результате неизбежного травматического отека, гематомы, инородные тела, остатки нежизнеспособных, прежде всего мышечной, тканей – все это способствует беспрепятственному росту микрофлоры, главным образом при наглухо зашитой коже. Именно поэтому в условиях этапного лечения при огнестрельных переломах первичный шов раны практически никогда не применяется. При благоприятном течении раневого процесса накладываются отсроченные первичные или вторичные швы. В случаях травматического отрыва конечности производится первичная хирургическая обработка с окончательной остановкой кровотечения. Культя при этом не формируется. Рана закрывается повязкой с антисептиками и накладывается гипсовая лонгета с фиксацией близлежащего сустава. После операции пострадавшие в зависимости от тяжести состояния переводятся в противошоковую или госпитальную палаты для продолжения лечения и подготовки к эвакуации. Дата добавления: 2016-06-06 | Просмотры: 471 | Нарушение авторских прав |
 При проникающих повреждениях суставов первичная хирургическая обработка должна быть по возможности ранней и производиться с особой тщательностью. Независимо от величины раны операция проводится в полном объеме с иссечением поверхностных мягких тканей, рассечением суставной сумки, синовиальной оболочки и ревизией раны. При этом удаляются инородные тела, свободно лежащие костные осколки, производится тщательный гемостаз. Необходимо внимательно осмотреть все завороты полости сустава. В процессе обработки рана неоднократно промывается растворами антисептиков.
При проникающих повреждениях суставов первичная хирургическая обработка должна быть по возможности ранней и производиться с особой тщательностью. Независимо от величины раны операция проводится в полном объеме с иссечением поверхностных мягких тканей, рассечением суставной сумки, синовиальной оболочки и ревизией раны. При этом удаляются инородные тела, свободно лежащие костные осколки, производится тщательный гемостаз. Необходимо внимательно осмотреть все завороты полости сустава. В процессе обработки рана неоднократно промывается растворами антисептиков.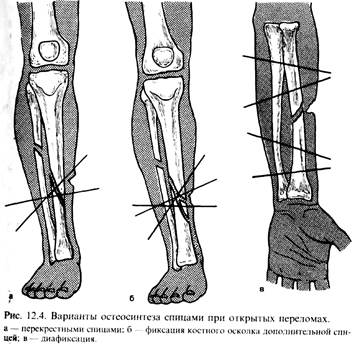
 Наилучшим методом фиксации отломков при тяжелых открытых переломах является внеочаговый остеосинтез спицевыми или стержневыми аппаратами. Основное преимущество стержневых аппаратов состоит в быстроте наложения, основной недостаток – большая, чем при использовании спицевых, травматизация костной и мягких тканей.
Наилучшим методом фиксации отломков при тяжелых открытых переломах является внеочаговый остеосинтез спицевыми или стержневыми аппаратами. Основное преимущество стержневых аппаратов состоит в быстроте наложения, основной недостаток – большая, чем при использовании спицевых, травматизация костной и мягких тканей. Именно поэтому при оказании квалифицированной медицинской помощи первичная хирургическая обработка при открытых переломах с выраженным разрушением и загрязнением мягких тканей типа II-III Б-В (по классификации А.В.Каплана и О.Н.Марковой) значительно реже заканчивается наложением швов на кожу, чем при оказании специализированной помощи.
Именно поэтому при оказании квалифицированной медицинской помощи первичная хирургическая обработка при открытых переломах с выраженным разрушением и загрязнением мягких тканей типа II-III Б-В (по классификации А.В.Каплана и О.Н.Марковой) значительно реже заканчивается наложением швов на кожу, чем при оказании специализированной помощи.