|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Критерии оценки новорожденного по шкале Апгар
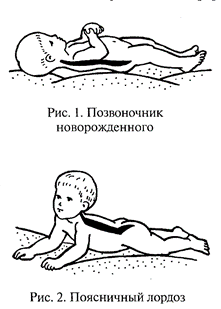
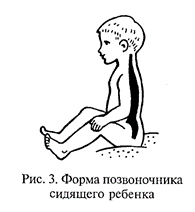
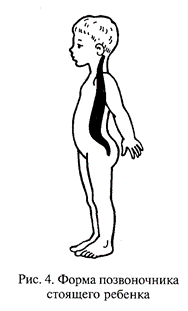
Апгар (табл. 2.1) в зависимости от того, как он адаптируется к новым условиям окружающей среды (вне утробы матери). Оценивают в баллах по пяти клиническим признакам на 1-й и 5-й минутах после рождения частоту сердечных сокращений, глубину и адекватность дыхания, рефлекторную возбудимость, состояние мышечного тонуса, окраску кожных покровов. Хорошо выраженный признак оценивается в 2 балла, недостаточно выраженный — 1 балл, отсутствие признака — 0 баллов. При оценке 7 баллов и более новорожденных признают практически здоровыми, с хорошим прогнозом в отношении жизнеспособности и нервно-психического развития. И. А. Аршавский считает необходимым при оценке состояния ребенка после рождения учитывать время прикладывания к груди матери. Дети, имеющие оценку 5—6 баллов, расцениваются как родившиеся в состоянии легкой асфиксии, 1—4 балла — тяжелой. Этих детей относят к группе риска, так как у них может возникнуть отставание или задержка умственного и физического развития, которые могут иметь стойкий характер. Достаточно большие трудности в росте и развитии испытывают недоношенные дети. К ним относятся дети, родившиеся в сроки между 28-й и 38-й неделями внутриутробного развития. Различают 4 степени недоношенности: I степень — масса тела 2001 — 2500 г; II степень — 1051—2000 г; III степень — 1001—1500 г; IV степень — менее 1000 г. Наиболее частыми причинами недоношенности являются предшествующие искусственные прерывания беременности, многоплодная беременность, токсикозы беременных, физические и психические травмы и пр. К основным признакам недоношенности относят массу тела менее 2500 г, недостаточное развитие подкожного жирового слоя, морщинистую кожу, покрытую пушком, тонкие ногти, не всегда прикрывающие ногтевые ложа. У здоровых новорожденных определяют врожденные рефлексы: сосательный, мигательный, болевой, температурный, хватательный, тонический (оборонительный), искательный, шагающий, рефлекс Моро, подошвенный. В течение первого года жизни эти рефлексы претерпевают определенные изменения. Впервые 2—4 дня у новорожденных наблюдаются такие явления, как снижение массы тела (на 6— 10 % от показателя при рождении), желтушное окрашивание, связанное с временной недостаточностью деятельности печени и усиленным распадом эритроцитов, гиперемия (покраснение кожи, иногда сопровождающееся ее шелушением), недостаточная терморегуляция (температура тела изменяется в зависимости от температуры окружающего воздуха), в результате чего ребенок может перегреться или переохладиться. К концу 1-й — началу 2-й недели при нормальных условиях питания и ухода большинство нарушений почти полностью исчезают. Заболевания детей данного периода могут быть связаны с нарушением внутриутробного развития (недоношенность, врожденные уродства, пороки сердца), последствиями родовых травм (внутричерепные кровоизлияния, родовые опухоли, переломы костей) или с отягощенной наследственностью. Грудное молоко в этом периоде представляет основную и единственно полноценную пищу, обеспечивающую правильное развитие ребенка. По окончании периода новорожденности у ребенка грудного возраста наблюдается интенсивный темп роста и развития, который ни в каком другом возрасте не бывает столь значительным. Особенно ярко эта закономерность проявляется при рассмотрении изменения длины и массы тела ребенка. Так, если при рождении у доношенного ребенка в 95 % случаев длина тела в среднем составляет 45—50 см, а масса тела 2,5—4,6 кг, то уже к концу первого года жизни эти параметры возрастают соответственно до 75 см и 11— 12 кг. Для обеспечения усиленного роста и развития детям первого года жизни необходимо большее количество пищи (на 1 кг массы тела), чем старшим детям или взрослым. Вместе с тем пищеварительный тракт в этом возрасте недостаточно развит, и при малейшем нарушении режима питания, изменении качества или количества пищи у детей могут возникнуть как острые, так и хронические расстройства пищеварения и питания, авитаминозы, аномалии конституции (неправильная реакция организма на нормальные условия жизни и питания), проявляющиеся чаще всего в виде атопического дерматита. В первые 4—5 мес. жизни основной пищей ребенка остается грудное молоко. Ткани у детей грудного возраста отличаются тонкостью и нежностью, недостаточным развитием эластических (упругих) волокон, в результате чего они легкоранимы. Вместе с тем благодаря наличию в тканях большого количества молодых клеточных элементов и кровеносных сосудов, обеспечивающих хорошее питание их, любое повреждение у детей заживает значительно быстрее, чем у взрослых. Воспалительная (защитная) реакция на проникновение болезнетворных микроорганизмов у детей грудного возраста выражена слабо, почти отсутствует защитная реакция со стороны регионарных (периферических) лимфатических узлов, поэтому на любое местное заболевание организм ребенка очень часто отвечает общей реакцией. дети в этом возрасте склонны к гнойничковым поражениям кожи, которые при плохом уходе за ребенком могут давать серьезные осложнения вплоть до сепсиса. При недостатке в пище витаминов, в первую очередь витамина D, а также ряда минеральных солей, недостаточной солнечной инсоляции у ребенка этого возраста может возникнуть рахит. У детей грудного возраста происходит энергичный рост и окостенение скелета, развиваются мышцы туловища и ног. К концу первого года зарастает самый большой передний родничок, расположенный в месте соединения венечного и продольного швов.. Позвоночник новорожденного почти прямой (рис.2.1). Со 2-го месяца жизни формируются физиологические изгибы позвоночного столба (рис. 2.2—2.4[W1]).
Шейный лордоз появляется сразу после того, как ребенок начинает держать головку. Затем происходит формирование грудного кифоза — в 6—7 мес, когда ребенок начинает самостоятельно сидеть. Поясничный лордоз становится заметным к тому моменту, когда ребенок устойчиво стоит, а к концу года начинает ходить.К концу года жизни здоровый ребенок хорошо сидит, прочно стоит на ножках, ходит, однако движения его еще недостаточно координированны. Следует подчеркнуть, что окончательное формирование позвоночного столба заканчивается в школьные годы. Несоблюдение гигиенических требований к формированию правильной осанки, начиная с раннего возраста, может привести к патологическим изменениям формы позвоночного столба. Инфекционные заболевания у детей грудного возраста, особенно в первые месяцы их жизни, редки. Корь, краснуха, скарлатина почти не встречаются; дифтерия, ветряная оспа, дизентерия и др. протекают своеобразно, часто без характерных симптомов. Это зависит, с одной стороны, от иммунитета, приобретенного ребенком в период его утробной жизни через плаценту и полученного с молоком матери, с другой — от незаконченности строения многих органов и систем, особенно центральной и периферической нервных систем. Дети, особенно в первые месяцы жизни, не могут длительно бодрствовать. Повышенная активность нервной системы быстро приводит к торможению, которое, распространяясь по коре и другим отделам головного мозга, вызывает сон. Уже на первом году жизни у ребенка начинает формироваться речь. Недифференцированные звуки — гуление — постепенно сменяются слогами. К концу года здоровый ребенок довольно хорошо понимает речь окружающих его взрослых, сам произносит 5— 10 простых слов. Преддошкольный возраст — от 1 года до 3 лет. В этот период темп роста и развития ребенка несколько замедляется. Прибавка роста составляет 8—10 см, массы тела — 4—6 кг за год. Изменяются пропорции тела, относительно уменьшаются размеры головы: с 1/4 длины тела у новорожденного до 1/5 у ребенка 3 лет. Наличие зубов (к концу года их должно быть 8), увеличение количества пищеварительных соков и повышение их концентрации служат основанием для перевода ребенка с грудного вскармливания на общий стол. У детей второго года жизни происходят интенсивный рост и формирование опорно-двигательного аппарата. Нервная система и органы чувств быстро развиваются, координация движений улучшается, дети начинают самостоятельно ходить, бегать, что позволяет им шире общаться с окружающим миром. Ребенок овладевает речью (запас слов достигает 200—300), он произносит не только отдельные слова, но и целые фразы. Более широкое общение с окружающим миром создает и большую возможность соприкосновения здоровых детей с детьми, заболевшими инфекционными болезнями. Кроме того, с возрастом пассивный иммунитет, переданный ребенку матерью, ослабевает. Вследствие этого значительно возрастает угроза инфекционных заболеваний (корь, коклюш, ветряная оспа, дизентерия и др.). Дошкольный возраст (от З до 7 лет) отличается от предыдущего больше количественными, чем качественными, признаками. Наблюдается более медленный темп роста ребенка. За 1 год рост увеличивается в среднем на 5—8 см, масса тела — примерно на 2 кг. Пропорции тела заметно меняются. К 6—7 годам голова составляет лишь 1/6 длины тела. В результате неравномерного роста головы, туловища и конечностей происходит перемещение средней точки длины тела. У доношенного новорожденного эта точка находится почти на пупке, у ребенка 6 лет — на середине между пупком и симфизом (лобком), у взрослого — на лобке. Благодаря дальнейшему развитию мышечной ткани и формированию иннервационного аппарата мышц дети способны выполнять разнообразные физические упражнения, требующие хорошей координации движений; они овладевают умением быстро бегать и прыгать, свободно ходить по ступеням, играть на музыкальных инструментах, рисовать, лепить, вырезать из бумаги различные, довольно сложные орнаменты. В этом возрасте повышается способность нервных клеток находиться в деятельном состоянии, процессы отрицательной индукции в коре головного мозга несколько усиливаются, поэтому дети могут более продолжительное время сосредоточенно заниматься какой-либо деятельностью. На третьем году жизни количество слов, используемых детьми в речи, значительно возрастает; речевые сигналы начинают играть основную роль в организации поведения ребенка. Развитию речи способствуют игры и занятия, разучивание стихов и песен, общение детей со взрослыми. Недостаток внимания со стороны взрослых, острые и хронические заболевания могут вызвать замедление развития речи у ребенка. Дети 3—5 лет еще слабо владеют речевой моторикой, поэтому им свойственны физиологические недостатки звукопроизношения (неправильное произношение шипящих, свистящих звуков, а также звуков р и л). При правильном обучении звуковой культуре речи эти нарушения с возрастом обычно проходят (см. Приложение 7[W2]). Среди острых заболеваний первое место занимают заболевания органов дыхания, особенно острые респираторные вирусные инфекции и грипп, которые составляют почти 70 % в структуре заболеваний детей этого возраста. Пневмония чаще отмечается в первые 2 года жизни, частота ее снижается к 7 годам. В связи с большей устойчивостью ферментативных процессов заболевания желудочно-кишечного тракта отступают на второй план. Благодаря высокой эффективности прививок и профилактических мероприятий число детских инфекционных заболеваний постепенно снижается, однако у детей старше 2—3 лет они все же занимают второе место в структуре острых заболеваний. К 6 годам постепенно увеличивается число аллергических болезней и реакций. В возрасте 6—7 лет начинают чаще регистрироваться случаи травматизма. В распространении хронических заболеваний у дошкольников имеются определенные особенности. С возрастом учащаются заболевания органов пищеварения, в первую очередь за счет кариеса зубов, который занимает первое место в структуре заболеваемости детей 5—7 лет; на втором — болезни нервной системы и органов чувств (невротические реакции, энурез, отит); на третьем месте — болезни органов дыхания, в основном хронические заболевания глотки и носоглотки; на четвертом — болезни костно-мышечной системы и соединительной ткани (плоскостопие, нарушение осанки); на пятом — заболевание кожи (атопический дерматит). Особого внимания требует своевременное выявление нарушений опорно-двигательного аппарата. Следует учитывать, что в возрасте от 4 до 7 лет количество детей с нарушением осанки возрастает, а с плоскостопием уменьшается, что связано с процессом формирования стопы в этом возрасте. Распространенность заболеваний глаз также увеличивается. Прежде всего это относится к миопии[3], которая у детей в возрасте 7 лет встречается в 2 раза чаще, чем у 3-летних. С возрастом число детей с атопическим дерматитом (экссудативный диатез) значительно уменьшается. Непосредственным отражением функционального состояния центральной нервной системы (ЦИС) является поведение ребенка, определяемое многими параметрами. Большинство детей дошкольного возраста (77—84 %) не имеет отклонений в поведении. Возникающие отклонения: нарушение дневного или ночного сна, недостаточная двигательная активность, снижение аппетита вплоть до анорексии[4], появление неадекватных реакций (плаксивость, повышенная раздражительность, драчливость), быстрая утомляемость и большая отвлекаемость во время занятий, неустойчивое, часто пониженное, подавленное настроение — свидетельствуют о функциональных нарушениях ЦНС. Такие явления могут наблюдаться во время адаптации к до- школьному учреждению, в период реконвалесценции после острых заболеваний. Отклонения в поведении нередко сочетаются и с другими функциональными нарушениями в состоянии организма, такими, как частые острые заболевания, аллергическая предрасположенность, начальная стадия рахита, снижение уровня гемоглобина до нижней границы нормы, гипотрофия, ожирение, аномалии рефракции и др. Скарлатина, ангина, катары верхних дыхательных путей создают предпосылку к возникновению у детей ревматоидных заболеваний. В школьном возрасте (от 6—7 до 17 лет) все органы и системы детей и подростков продолжают развиваться. Молочные зубы полностью заменяются постоянными, происходят дальнейшее окостенение скелета и рост мускулатуры. Благодаря усиленному интеллектуальному развитию в этот период ребенок становится более самостоятельным. С 6—7 лет начинается обязательное обучение в школе. В настоящее время по эмпирическим формулам, можно определить длину тела (рост) у детей дошкольного возраста. Так, длину тела (L) у детей старше 1 года рассчитывают по формуле: L = L1 + (5 х n), где L1 — длина тела годовалого ребенка, равная 75 см; 5 см — среднегодовая прибавка длины тела; n — число лет жизни. Некоторые авторы[5] предлагают принимать L1 = 77 см, а среднегодовое увеличение длины тела — 6 см. Массу тела М можно определить у детей первого года жизни по следующей формуле: М = (9 + n): 2, где n — число месяцев жизни. У детей старше года ориентировочную массу тела можно рассчитать следующим образом: М = М1 + (2 кг х n), где М1 — масса тела годовалого ребенка, равная примерно 10,5— 11 кг; 2 кг — ежегодная прибавка массы тела; n — число лет. Массу тела детей от 1 года до 6 лет можно определить и другим способом: М= n х 2 + 8, а детей от 7 до 12 лет по следующей формуле: М = (n х 7 - 5): 2, где n — число лет жизни. Окружность головы в тот или иной период развития у детей первого года жизни определяют по формуле: (L + 19): 2. Следует отметить, что приведенные формулы позволяют лишь ориентировочно рассчитать некоторые параметры физического развития. При оценке соответствия биологического возраста паспортному важное значение имеют сроки прорезывания молочных и постоянных зубов. На первом году жизни количество зубов N можно определить по формуле: N = N1 — 2, где N1 — число меся цен жизни. средние темпы прорезывания постоянных зубов представлены в табл. 2.2. Таблица 2.1.2 Дата добавления: 2015-02-06 | Просмотры: 1492 | Нарушение авторских прав |