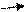|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Критерии эффективности ЛСР. Постреанимационный период
ЭКГ-критерии не считаются ранними признаками ХЛС, хотя в условиях выраженных проявлений обструктивной патологии, например, ХОБЛ, с помощью ЭКГ-метода можно выявить начальные признаки изменений правых отделов сердца значительно раньше, чем будут установлены явные клинические симптомы ХЛС. Признаки нагрузки на различные отделы сердца (на правые, а затем и на левые) происходят на всех стадиях при хронических заболеваниях легких, усугубляясь по мере прогрессирования нарушений функций внешнего дыхания при этой патологии. Признаки нагрузки на правые отделы сердца (гипертрофия правого желудочка) начинают выявляться при ХОБЛ на ранних стадиях заболевания(1-2 стадия), усугубляясь по мере его прогрессирования. Электрическая ось смещена вправо (правограмма на ЭКГ). При сочетании хронических заболеваний легких с сердечно-сосудистой патологией изменения в левом желудочке опережают развитие гипертрофии правых отделов сердца, не исключая их, ЭОС отклоняется влево. При развитии хронических заболеваний легких тяжелого течения с одновременным наличием сердечно-сосудистой патологии одновременно развилась гипертрофия как левых, так и правых отделов сердца, что должно рассматриваться как проявления взаимоотягощения и декомпенсации имеющейся патологии. Динамические изменения ЭОС могут отражать развитие патологии легких в динамике, а «псевдонормализация» положения ЭОС при тяжелой патологии – неблагоприятный прогностический признак вследствие взаимного патогенетического отягощения течения заболевания и раннего развития хронического легочного сердца. Учитывая большую распространенность нарушений ритма сердца у пациентов с патологией легких и наличие безболевой ишемии у многих из них, для раннего выявления данной патологии и своевременного назначения лечения этим пациентам рекомендуется проводить суточное мониторирование ЭКГ. При выявлении у пациентов клинико-электрокардиографической признаков ХЛС показано обязательное эхокардиографическое исследование пациентов для уточнения степени структурно-функциональных изменений правых и левых отделов сердца. Придавая значение ЭКГ при диагностике ТЭЛА, необходимо помнить, что эти изменения могут быть транзиторными. Продолжительность выявления их в зависимости от тяжести варьируют от нескольких минут до нескольких часов. Такая ускользаемость или скоротечность информации, а также вообще её отсутствие ни в коем случае не должны служить обоснованием исключения ТЭЛА. Лишь обширные ТЭЛА, как правило, сопровождаются в той или иной степени характерными и более длительными ЭКГ изменениями (ПРИЛОЖЕНИЕ Б). С целью предупреждения развития легочной гипертензии и хронического легочного сердца у пациентов с хроническими обструктивными заболеваниями легких необходима клиническая терапия основных заболеваний с использованием бронходилататоров, пролонгированных форм метилксантинов, в показанных случаях - кортикостероидов. Для воздействия на васкулярный компонент ХЛС показано применение антагонистов кальция (амлодипин), ингибиторов АПФ, блокаторов альдостероновых рецепторов (спиронолактон), антиагрегантов и антикоагулянтов [20]. Наряду с медикаментозными методами лечения ХЛС пациентам с выраженными формами ХОБЛ необходимо лимитировать физическую нагрузку, поскольку она может способствовать развитию гипоксии и быть непосредственной причиной сердечной декомпенсации. Пациентам с ХЛС противопоказано пребывание в условиях высотной гипоксии, поскольку между снижением уровня содержания кислорода в альвеолярном воздухе и высотой давления крови в легочной артерии, в соответствии с рефлексом Эйлера, имеется прямая зависимость[20]. Сосудистый эндотелий секретирует в крови большое количество противосвертывающих, противовоспалительных, фибринолитических факторов. И если сосудистые стенки повреждены воспалительным процессом или уже подверглись фиброзно-склеротической трансформации, то они не могут поддерживать внутрисосудистый гомеостаз. Возникает высокая наклонность к тромбообразованию. Появляется необходимость применения фибринолитических средств. ХЛС всегда является следствием тяжелого повреждения сосудов. Поэтому ученые, занимающиеся этой проблемой, большое внимание уделяют вопросам профилактики и лечения тромбоэмболических осложнений [20]. Подводя итог обсуждаемой проблеме, следует заметить, что ХЛС возникает вторично чаще всего как результат прогрессирования хронических обструктивных заболеваний. Поэтому можно утверждать, что своевременная диагностика и начатое полноценное лечение основных заболеваний в соответствии с принятыми стандартами является основой профилактики и эффективного лечения ХЛС (ПРИЛОЖЕНИЕ А).
Список используемой литературы 1. Амосова, Е.Н. Клиническая кардиология / Е.Н. Амосова. – Ростов н/Д: Феникс, 1997. − 704с. 2. Аринчин, Н.И. Эволюционное и клиническое толкование электрокардиограммы и фаз сердечного цикла / Н.И. Аринчин. – Минск:1966. 3. Легочная гипертензия и правожелудочковая недостаточность. Часть I. Классификация, анатомия, патофизиология / Т.А. Бахтыралиев [и др.] // Кардиология. − 2006. − № 2. – С. 74-82. 4. Легочная гипертензия и правожелудочковая недостаточность. Часть II. Больные с поражением левых отделов сердца / Т.А. Бахтыралиев [и др.] // Кардиология. − 2006. − № 3. − С. 79−84. 5. Легочная гипертензия и правожелудочковая недостаточность. Часть IV. Хронические заболевания легких // Кардиология. − 2006. − № 5. −С. 73−84. 6. Бахтыралиев, Т.А. Легочная гипертензия и правожелудочковая недостаточность. Часть V. Терапия больных хронической обструктивной болезнью легких / Т.А. Бахтыралиев [и др.] // Кардиология. − 2006. − № 6. − С. 77-89. 7. Видимски, Г.В. Хроническое легочное сердце / Г.В. Видимски // Кардиология. − 1963. − № 6. − С. 31−35. 8. Гаврисюк, В.К. Хроническое легочное сердце / В.К Гаврисюк, А.И. Ячник. − Киев, 1997. − 96 с. 9. Гаврисюк, В.К. Хроническое легочное сердце / В.К Гаврисюк, Н.Е Моногарова // Новости медицины и фармации. − 2008. − № 256. − С. 29−31. 10. Гришкин, Ю.Н. Основы клинической электрокардиографии / Ю.Н. Гришкин, Н.Б. Журавлева. – Москва: Фолиант, 2008.− 160 с. 11. Медицинская аппаратура. Полный справочник / Ю.Ю. Елисеева [и др.]; под общ. ред. Ю.Ю. Елисеева. − М.: Эксмо, 2007. − 608с. 12. Кузнецова, Л.М. Эхокардиография в оценке функции правого желудочка / Л.М Кузнецова, В.А. Сандриков // Кардиология.− 2009. − № 2. − С. 63−65. 13. Кулачковский, Ю.В. Хроническое легочное сердце при туберкулезе / Ю.В. Кулачковский. − Львов, 1969. 14. Мурашко, В.В. Электрокардиография: учеб. пособие / В.В. Мурашко, А.В. Струтынский. − 8-е изд. − М.: МЕДпресс-информ, 2007. − 320с. 15. Орлов, В.Н. Руководство по электрокардиографии / В.Н Орлов. − М., «Медицинское информационное агенство» − 1997. – 528 с. 16. Струтынский, А.В. Электрокардиограмма: анализ и интерпретация: учеб. пособие / А.В. Струтынский. − 6-е изд. − М.: МЕДпресс-информ, 2006. − 224с. 17. Хан, М.Г. Быстрый анализ ЭКГ / М.Г. Хан. Пер. с англ.; под общей ред. проф. Ю. М Позднякова. – М.: Издательство БИНОМ, 2012. −408с. 18. Хэмптон, Дж.Р. Атлас ЭКГ. 150 клинических иллюстраций / Д.Р. Хэмптон. − Москва. − 2007. − 320с. 19. Хэмптон, Дж.Р. ЭКГ в практике врача / Дж.Р. Хэмптон. − М.: Мед.лит., 2007. − 432с. 20. Цветкова, О.А. Лечение легочного сердца у больных ХОБЛ / О.А. Цветкова // Рус. мед. журнал. – 2005. − С. 425−427. 21. Циммерман, Ф. Клиническая электрокардиография / Ф.Циммерман. − Москва. − 1997. − 448 с. 22. Чучалин, А.Г. Хроническая обструктивная болезнь лёгких / А.Г Чучалин − Москва. − 1998. 23. Шмелев, Е.И. Хронические обструктивные болезни легких / Е.И. Шмелев, А.Г. Чучалин. − М., − 1998. − С. 39−56. 24. Frisman, A.P. The pulmonary circulation; normal and abnormal / A.P Frisman. – Philadelphia. − 1990. 25. Grossman, W. Pulmonary hypertension / Heart disease. A textbook of cardiovascular medicine. 3ed edition // Ed. E. Braunwald. – Philadelphia. − 1993. − P. 793−818. 26. Simonneau, G. Clinical classification of pulmonary hypertension / G. Simonneau − Cardiol. − 2004. − № 12. − P. 55−125.
ПРИЛОЖЕНИЕ А Алгоритм инструментальной диагностики у пациентов с подозрением на развитие хронического легочного сердца
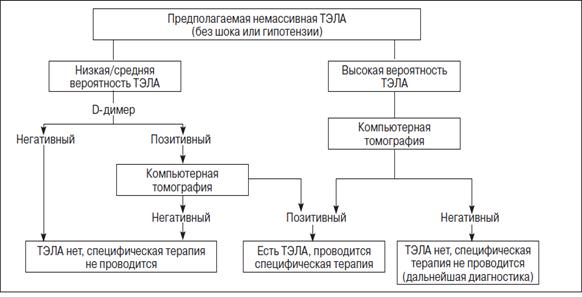
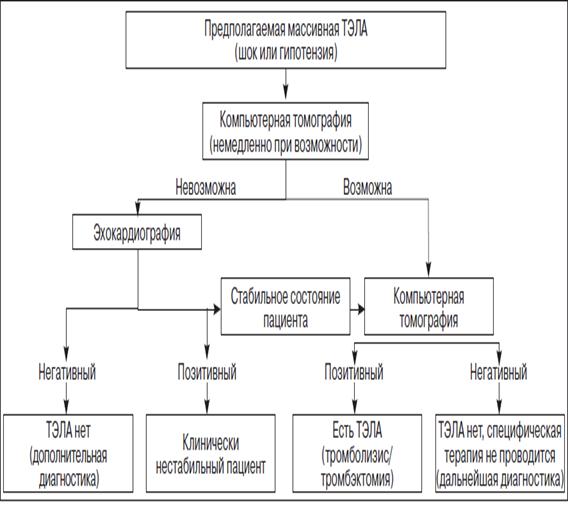
ПРИЛОЖЕНИЕ Б Алгоритм инструментальной диагностики у пациентов с подозрением на развитие ТЭЛА
Вариант 1. 1. Расстояние между зубцами R на ЭКГ больного равно 0,8 сек. Какова частота сердечных сокращений? а) 75 уд. в мин. б) 70 уд. в мин. в) 60 уд. в мин. 2. Время проведения возбуждения от предсердия к желудочкам возросло в 1,5 раза. Какое изменение на ЭКГ обнаруживается при этом? Как называется это явление? а) удлинение Р-Q до 0,20 – 0,36 сек, атриовентрикулярная задержка. б) уменьшение Р-Q до 0,06 сек. 3. Как изменится ударный объём сердца при увеличении венозного притока на 10 мл? а) УОС возрастёт на 10 мл; б) УОС уменьшится на 10 мл; в) УОС не изменится. 4. Чему приблизительно равен возраст ребёнка, если его максимальное артериальное давление равно 88 мм рт. ст.? а) возраст 1 год; б) около 6 месяцев; в) 5 лет 5. В каком возрасте у детей одинаково часто встречается как нормограмма, так и правограмма? а) в начале первого года жизни; б) в конце 1-го года жизни; в) к концу 2-го года жизни. 6) У ребёнка на фонокардиограмме обнаружено раздвоение первого и второго тонов. Здоров ли ребёнок? а) да б) нет 7. Какова особенность состава альвеолярного воздуха у детей раннего возраста? а) альвеолярный воздух детей содержит одинаковое количество СО2 и О2 б) альвеолярный воздух детей содержит меньше СО2 и больше О2 в) альвеолярный воздух детей содержит больше СО2 и меньше О2 8. У ребёнка грудное дыхание начинает доминировать над диафрагмальным. Какой возраст ребёнка? а) 8 лет; б) от 3 – 7 лет; в) 5 лет; 9. За счёт чего увеличивается лёгочная вентиляция и минутный объём дыхания при физической нагрузке у детей раннего возраста? а) за счёт изменения ЧД; б) за счёт изменения ДО; в) за счёт изменения лёгочной вентиляции. 10. Новорожденный ребёнок дышит 30 раз в минуту. Ваш вывод? а) у ребёнка имеется патология дыхания, т.к. ЧД у новорождённого 40 – 50 в мин. б) соответствует норме для новорождённого ребёнка. Вариант 2. 1. Периоды наиболее быстрого роста сердца у детей: а) в первые два года, в 5-9 лет, в период полового созревания б) до 1 года, в 10-12 лет, в период полового созревания в) в 3-4 года, в 10-12 лет, в период полового созревания 2. Частота сердечных сокращений у детей до года в минуту: а) 100-140; б) 80-90; 60-80 3. Возможна ли запись электрокардиограммы у новорожденных? а) да; б) нет 4. Для новорожденных детей характерна: а) нормограмма; б) левограмма; в) правограмма 5. В первые часы жизни ритм: а) синусовый; б) несинусовый 6. Важнейшими этапами в развитии дыхательной функции легких являются: а) период новорожденности; до 1 года; 2-4, 6-7, 10-11 лет б) 1год; 5-6, 8-9, 12-15 лет в) 1,5 года, 4-5, 7-8, 15-16 лет 7. Жизненная емкость легких может быть определена с возраста: а) новорожденности, б) 1 год, в) 4 года 8. Минутный объем дыхания у ребенка 1 года составляет: а) 650 мл, б) 2500 мл, в) 4300 мл 9. Стабилизируется состав альвеолярного воздуха: а) в 1 год, б) 2-4 года, в) 6-7 лет, г) 10-11 лет 10. В какой возрастной период происходит интенсивное развитие бронхиального дерева и легочной паренхимы? а) в 1-й год жизни; б) от 2-х до 4-х лет; в) 6-7 лет; г) 10-11 лет Ситуационные задачи: 1. На фонокардиограмме новорожденной девочки отмечены хорошо выраженные I, II и III тоны. При этом продолжительность I тона короче, а II – дольше, чем у взрослых. Является ли это проявлением болезни? 2. У обследованного мальчика 3-х лет отмечено АД 102/58 мм рт. ст. Является ли это нарушением функции сердечно сосудистой системы? 3. Регулярные дыхательные движения у новорожденного наступают сразу после рождения. Чем обусловлен первый вдох новорожденного? Какие факторы его вызывают? 4. Как известно, у новорожденных и детей первых лет жизни отмечается состояние физиологической гипоксии и гипокапнии. Чем объяснить устойчивость организма детей этого возраста к недостатку О2? 5. Диффузионная способность легких у детей ниже, чем у взрослых. Благодаря каким механизмам компенсируется необходимое поступление кислорода в ткани? Материальное обеспечение: 1) наглядные пособия (таблицы, комплект электрокардиограмм и спирограмм детей разного возраста) 2) технические средства обучения (TV, DVD-плейер)
Литература: а) основная 1. Нормальная физиология / Под ред. В.М. Смирнова / Учебник. М.: «Академия», 2011 2. Нормальная физиология. Судаков К.В. М.: ООО «Медицинское информационное агентство», 2006 3. Возрастная физиология (Физиология развития ребенка): учебное пособие. Безруких М.М., Сонькин В.Д., Фарбер Д.А. М.: «Академия», 2003
б) дополнительная 1. Нормальная физиология: учебник. / Под ред. А.В. Завьялова, В.М. Смирнова. М.: «МЕДпресс-информ», 2009 2. Анатомия и физиология детей и подростков: учебное пособие. Сапин М.Р., Брыскина З.Г. М.: «Академия», 2000
Критерии эффективности ЛСР. Постреанимационный период. Контролировать эффективность реанимационных мероприятий должен человек, проводящий ИВЛ,для чего через каждые 2-3 мин. Нужно прекращать массаж на несколько секунд. Если восстановилась самостоятельная сердечная деятельность, цианоз, или бледность сменилась на легкое порозовение, массаж прекращают а ИВЛ продолжают до появления спонтанного адекватного дыхания.
Дата добавления: 2014-06-28 | Просмотры: 1437 | Нарушение авторских прав |