|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
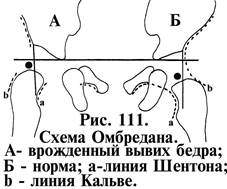
III. Ортопедия1. Врожденный вывих бедра. Степени дисплазии. Этиология. Лечение детей до 1 года. ВВБ – крайняя степень дисплаз ТС. Этиол неизв: травмат теории, механ, патол полож-е, мыш дисбал, порока перв закл, зад разв-я тазоб суст, вирусная, тератог, диспл НС, наследств. Степени: 1 предвывих (недоразв крыши вертл впадины), 2 подвывих (+латеропозиция головки, за лимбус не выходит), 3 вывих (теряет контакт со впадиной, бедро кнар и кверху, торсия прокс части кнар, выс ветрел, проекц увел-е ШДУ). Леч-е: при подозрении – шир пеленание, при д-зе – отводящие шинки. 2. Ранние клинические симптомы (у детей до года) врожденного вывиха бедра. Лечение. Ассим кожн складок, нар ротация ножки, укороч-е ножки, уплощ-е ягод области, огранич-е отвед-я бедра, соскальз головки (первые 7 дней), отс головки бедра в бедр треуг). Леч-е. 3. Ранние рентгенологические признаки дисплазии тазобедренного сустава различной степени тяжести (схемы Хильгенрейнера, Рейнберга).
Схема Рейнберга – при появл ядра окостенения. В норме оно в нижневнутр квадранте.
4. Клинические признаки врожденного вывиха бедра у детей старше одного года жизни. Позднее начало ходьбы, нещад хромота, верх больш вертела выше линии Розера-Нелатона, положит феномен Тренделенбурга (движ-е таза при ходьбе), симпт неисчез пульса (бедр арт – тыльная арт стопы), симпт Рэдулеску (ощущ головки бедра при ротац движ-ях в ягод области), симпт Эрлахера (макс согн нога касается живота в косом направл), симпт Эттори (макс привед нога пересек другую на ур-е сер бедра), симпт поршня=Дюпюитрена, нар-е треуг Бриана, откл линии Шемакера (ость-вертел), увел-е поясн лордоза, симпт периода новорожд – более чётко. 5. Рентгенологические признаки врожденного вывиха бедра у детей старшего возраста. Методы лечения. По схеме Рейнберга – линии Шентона (а) и Кальве (в). 6. Врожденная косолапость. Этиопатогенез. Клиника. Лечение в различных возрастных группах. Врожд аном разв-я кон-ти, сопров измен на ур-е голеност, Лисфранкова и Шопарова суставов. Эквинус, супинация, приведение. Формы: тип, атип. Лёгк (одномом все компон), ср (одномом все компон, однако деф выраж и ригидная), тяж ст (деф устойчива, измен в к-м системе остаются). Этиология: механ ф-р (матка, тяжи, пуповина), порок перв закладки, насл форма, токсоплазмоз, нар-е иннерв со стор СМ-центров. Детей необх вылечить до начала ходьбы. Леч-е: консерв – сразу после рожд (редрессир гимнастика с корр адд, супин, подошв сгибания – эквинуса и налож-е этапных гипсовых повязок до гиперкоррекции, затем – нитролаковые ортезы до возраста 3,5 лет); при неэфф – опер. Возр периоды: 0-1 год – консерв 1-3 года – опер на сухож-связ и капсул аппарате стопы и голеностопа 3-12 лет – опер на мягк тк с фиксацией в апп компр-дистр остеосинтеза 7. Врожденная кривошея. Этиопатогенез. Клиника. Лечение в различных возрастных группах. Гр забол, симпт кот явл-ся деф шеи. Класс: врожд (мыш, на фоне аном позвонков, зрительная), приобр (с болев синдр – травм, воспал, опухоли, кальциф шейных МПД; без болев синдр – детская пароксизм, опух ЦНС, сирингомиелия, конверс р-во, слабость связ аппарата). Этиология врожд мыш: травма при рожд (гематома), ишем некроз при рожд, инфекц миозит, нар-е разв-я во внутриутр, вынужд полож-е в матке. Формы: ранняя (уплотн с рожд-я) и поздняя (утолщ ко 2-3 нед, макс на 4-6). Утолщение, уплотн м-цы, наклон головы в стор м-цы, поворот в обратную. Ч-з 2-12 мес уплотнение исчезает (фиброзное перерождение), деф лица, черепа, надплечий. Леч-е: консерв (редрессация для удлин м-цы – по 4-5 упр в день по 10-15 мин, уклад к свету пораж стороной; массаж; удержив воротником Шанца; ФТЛ); хирургич – с 1-2 лет при неудаче (оптим в 5-7 лет) – открытое пересечение головок м-цы, потом торакокран повязка 1 мес, потом мягкий воротник 3-6 мес. 8. Добро-и злокачественные опухоли костей. Классификация и клиника. 78,1% - длинные трубч, 12,4% пазухи носа, 9,4% ЧЛ-область. Классифик: 1 Первичные опухоли остеогенного происх: доброкач (остеома, остеоид-остеома, остеобластокластома, хондрома, фиброма), злокач (остеосаркома, хондросаркома, остеобластокластома). 2 Первичные неостеогенного происх: доброкач (гемангиома, липома, фиброма, нейрома), злокач (опухоль Юинга – дети 5ти лет, ретикулосаркома, липосаркома, фибросаркома). 3 Вторичные – параоссальные и метастатические. Клиника: Доброкач – не проявл-ся, бывают боли вторичного хар-ра (сдавление нервных стволов), остеоид-остеома – сильные боли (повыш внутрикост давл за счёт гнезда опухоли, снимаются аспирином), нет общих проявл (кроме ОО); экзофитный – деформация, боли; эндофитный – перелом, боли, деформация; Злокач – боли (сначала периодич, потом постоянные, усил-ся ночью, при ФТЛ, не сним-ся анальгетиками), деформация, патологич переломы, саркома Юинга – как остеомиелит. Припухлость (при злокач ей предшеств боль) плотная, крепит при ОБКл, при злокач кожа мраморная. СЮ – диафиз голени и предпл, остеог саркома – дист метафиз бедра с распр на диафиз, фиброма –мелкие кости кисти. 9. Особенности первичных и метастатических опухолей.
10. Рентгенологическая семиотика остеомы, остеоид-остеомы, остеохондромы, остеобластокластомы, хондромы и их лечение. Остеома. Компактн, губч, смеш; ногтев фал, тибиа. Продолж костного в-ва, чёткие гр-цы с окр тк и нечёткие – с костью. Однор стр-ра, правильное стр трабекул. Леч-е: удал-е в пред здор тк. Остеоид-остеома. Бедр, тибиа, плечо. Сильные боли. Очаг разрежения – гнездо опухоли, окруж зоной склероза. Удал-е гнезда. Остеохондрома. Опух на ножке под углом к диаф кости. Вилок капусты, т к неоднор из-за хряща. Удал-е в пред здор тк. Остеобластокластома. Литическая (быстрый рост, большие разруш-я кости) и ячеисто-трабекул (активно-кистозная – растущая, новые ячейки на гр-це тк, и пассивно-кистозная – чёткие гр-цы с костью, остеосклероз). Эндостально распол очаг разрежения кости, истонч кортик слой, раздувание кости изнутри. Сегм резекция кости с мягк тк. Хондрома. М б снаружи и внутри кости. Однор просветл кости с чёткими гр-цами. Краевые и сегм рез. 11. Рентгенологическая семиотика остеогенной и хондросарком, опухоли Юинга. Остеогенная саркома. Кости, образ коленный сустав. Быстрые метастазы. Остеопороз с нечётк контурами. Не может пройти ч-з эпиф ростк хрящ. Козырьковый и спикулёзный периостит. Стадии: 1 – боль + остеопороз на Р, 2 – отёк мягк тк + периостит, выходит за кость, 3 – внешне видна + переход в мягк тк, спикулы и козырёк. Ампутация. Хондросаркома. Дист метафиз бедра. Очаг просветл с эксцентр ростом. Кортик слой истонч. Опер + ХТ. Саркома Юинга. Основа – ретикулоэндотелиальная ткань. Дл трубч кости. В КМ-канале, стр-ра неоднор – рассеян пятн остеопороз. Остеолиз кортик слоя. Луковичный периостит. Опер + луч. 12. Осанка. Определение понятия. Этапы ее формирования. Виды ее нарушений. Профилактика и лечение. Привычное ортостатич положение тела человека, сохр в покое и движ-и. Обусл естеств изгибами позвон. Новор – тотальный кифоз. 2-3 мес – шейный лордоз. 5-7 мес – поясн лордоз. Продолж-ся до 6-7 лет. Нар-я: врожд и приобрет. Виды по Штоффелю: плоская спина, круглая спина (увел гр кифоз, норм шейн лордоз, увел поясн лордоз), сутулость (увел шейн лордоз, уплощ поясн лордоз), кругловогнутая спина, плосковогнутая спина, сколиотическая осанка. 13. Сколиотическая болезнь. Определение. Этиопатогенез. Патогенез (формирование ассиметрии тела и реберного горба). Сколиоз – бок искр позв вместе с его торсией. Этиология: ассим роста тел позв, мыш-связ недостат, дисф-ция эндокр ж-з, дисплазия поясн-крестц отдела, патология СМ. Этиол формы: идеопат, диспласт, врожд, неврогенный, статический. Патогенез. Эпифизеолиз МПД – смещ-е пульп ядра – искривл позв в сторону отсутсвия ядра - дегенер ядра – клинов деформ тел позвонков – дисбаланс м-ц естественного корсета – торсия – рёберный горб. 14. Клинико-рентгенологическая характеристика I-II ст. сколиоза. Определение дуги по Кобу: торсия по остистым; 1ст – до 10 *, 2 ст – 10-25*. 15. Клинико-рентгенологическая характеристика III-IV ст. сколиоза. 3 ст – 25-40*, 4 ст – больше 40*. 16. Признаки возможного прогрессирования сколиоза. Принципы консервативного и виды оперативного лечения. Чаще правост грудн, возраст, симпт Мовшовича (активный позв на вершине), симпт Риссера (слияние ядер окостен гребня крыла подвзд кости), симпт Кона (расшир-е МПД на верш вогнут пов-ти), индекс стабильности (180-угол стоя/180-угол лёжа). Консерв леч-е: амбул; жётская постель; закаливание, плавание, ЛФК, массаж, электростим м-ц выпуклой пов-ти, корсеты (приводят к слабости). Опер: 1 огранич ассим рост позв (эпифизиодез – рез выпуклой стор МПД), 2 стабилизир искривление (спондилодез), 3 коррекция и стабил, 4 косметич операции (рез рёб горба). 17. Продольное плоскостопие. Этиопатогенез. Клиника. Лечение. 17-19,3% насел-я. Врожд и приобр. Приобр: травматич, статич, паралитич, рахитич. Простое (повор костей только вокруг попер осей) и плоско-вальг стопа (вокруг всех осей). Клиника: быстрая утомл ног, боли в м-цах голени и стопы, деформ стоп, судороги, отёки. Рентген – на спец подставке, опред угол прод свода (н – 120-130*, 1 – до 140*, 2 – до 155*, 3 – больше 155*), подометрия, плантография, педобарография. Леч-е: консервативное (снять боль, прекр прогрессир) – снять нагрузку, ЛФК, ФТЛ, ортопедич приспособл, редресс с нал-ем гипс повязки. Опер – пересадка сухож или опер на костях. 18. Поперечное плоскостопие. Клиника. Лечение. 55,2% женщин и 38,1% мужчин. Недостат связочного апп в первую очередь. Распластывание переднего отдела стопы. Клиника: боли, деформ пер отдела стопы, трудности в нош-и станд обуви, косметич дефект, натоптыши. Ст тяж по откл пальца: 1 до 30*, 2 до 40*, 3 больше 40*. Деформация: нефиксир, фиксир. Леч-е: с пом консервативного устранить деформацию невозможно; опер: транспозиция привод м-цы халлюкс на первую плюсн кость, при выр – миотендопластика (+ стяжка) - нефиксир; остеотомия основания первой плюсневой кости – при фиксир. 19. Остеохондропатии. Этиология, патогенез. Патологическая анатомия. Гр забол детей и подростков, хар дегенер-дистр процессом в апофизах костей в месте повыш нагрузки. Этиология: врожд, эндокр, обмен, инфекц, травм, нейротроф, сосудистый ф-ры. Патогенез: нар-е кровообр кости и разв-е уч-ков подхрящ некроза губчатой кости в зоне повыш нагрузки. Стадии: 1 асептич некроз, 2 импресс перелом, 3 рассасыв/фрагментация, 4 продуктивная/репарация, 5 конечная/перестройка. 20. Болезнь Лег-Кальве-Пертеса. Патогенез. Клиника. Лечение. =Остеохондропатия головки бедренной кости. Течение – 2-4 года. Этиология: микротравма, перегрузка, констит предраспол, нар-е норм окостенения в 3-8 лет. Патогенез: нар-е кровообр кости и разв-е уч-ков подхрящ некроза губчатой кости в зоне повыш нагрузки. Клиника: боль и щадящая хромота, гипотроф м-ц, огран отвед-я и внутр ротации, укороч-е ноги. Леч-е: консерв – ранняя и длит разгрузка кон-ти, ЛФК, ФТЛ, ЛС (улучш кровообр, витамины); опер – в нач ст вводят костн аутотранспл в головку, внесуст реконструкт вмеш-ва. 21. Деформирующие артрозы. Этиопатогенез. Классификация по степени тяжести. Хрон забол суст дегенерат хар-ра, при кот перв явл-ся пораж-е суст хряща. Этиол – любые повр хряща: перв – условия труда, нар-я СНС, нейрогум, генетич измен, эндокр, иммунн, сосуд; вторичные – травмы, вибрация, воспалит проц сустава, врожд неполноц. Патогенез: спазм сосудов синов обол и субхондр пластинки – гипоксия хряща – активиз лизос фер-тов – гибель хондроцитов – выход протеогликанов – потеря упругости и эласт хряща – травма субхондр пластинки – повыш прод костной ткани. Стадии: 1 стартовые боли, утомляемость, суж-е суст щели, 2 огран-е движ-й с крепит, длит боли, контрактура, деформация, суж-е щели в 2-3 раза, склероз, остеофиты, 3 пассивн качат движ-я, сгибат контрактура, боли в покое, суст щель отс, кисты в субхондр уч-ках. 22. Диспластический деформирующий коксартроз. Стадии развития. Клиника. Лечение. Самый частый. Лечение: восстан кровообр – ангиотрофин, АТФ, троксевазин, вит гр В, при восп – антикинины местно (контрикал, трасилол); противовосп и обезбол – фепразон, кетанов, индометацин, вольтарен; базисные антиартрозные преп – румалон, мукартрин; десенсибил преп – димедрол, тавегил; гормоны в сустав; блокады нервов санс; ФТЛ, ЛФК, массаж, сан-кур; ортопед приспособл. Оперативное – атртодез и эндопротезир. 23. Деформирующий гонартроз. Клинико-рентенологическая характеристика. Лечение. 2ое место. Рентг: суж-е щели, субхондр склероз, остеофиты, кистозн прослойка. Формы: с преим пораж-ем внутр, нар отдела, пателло-фемор сочлен, всех отделов. Дата добавления: 2015-11-25 | Просмотры: 1035 | Нарушение авторских прав |
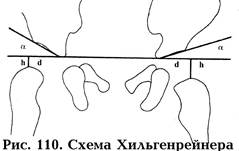 α=26-28,5* (при ВВБ больше), h=10 mm (при ВВБ меньше), d=10-15mm (при вывихе – больше).
α=26-28,5* (при ВВБ больше), h=10 mm (при ВВБ меньше), d=10-15mm (при вывихе – больше).