|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
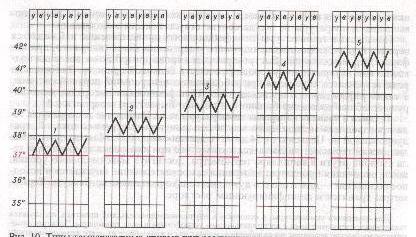
Характеристика лихорадокОбщие сведения. В работе врача, особенно инфекциониста, важное место занимает диагностика заболеваний, сопровождающихся синдромом лихорадки. Лихорадка — это повышение температуры тела в результате изменений в центре терморегуляции гипоталамуса. В норме продукция и отдача тепла уравновешиваются, что поддерживает температуру тела человека около 37 °С. При лихорадке под действием простагландинов и интерлейкинов происходит сдвиг «установочной точки температуры» в гипоталамусе на более высокий уровень, вследствие чего происходит повышение температуры тела. В клинической медицине найдется немного симптомов, имеющих такую же диагностическую ценность, как лихорадка. Лихорадка является защитно-приспособительной реакцией организма на воздействие патогенных факторов (вирусы, бактериальная инфекция, иммунные комплексы и т.д.) за счет усиления иммунного ответа организма, стимуляции бактерицидной активности полиморфноядерных лейкоцитов, повышения выработки интерферона фибробластами при некоторых вирусных инфекциях, а также стимуляции других механизмов защиты организма, препятствующих размножению многих микроорганизмов и способствующих их гибели. Кроме того, лихорадка важна как сигнал тревоги для других систем организма, указывающий на наличие в нем патологического процесса. Исходы инфекционных заболеваний, сопровождающихся повышением температуры тела, всегда лучше, чем протекающих без повышения температуры тела или при ее искусственном фармакологическом снижении (применении жаропонижающих средств). Однако повышение температуры тела при лихорадке может играть адаптивную роль только при ее подъеме до определенного предела - 40-41 °С. При высокой гипертермии наблюдается усиление интенсивности обменных процессов (при повышении температуры тела на 1 °С основной обмен увеличивается на 14-16%), существенно увеличивается потребность тканей в кислороде, возрастает интенсификация кровотока для выноса большого количества тепла из тканей «ядра» тела на его поверхность. Все это ведет к повышению нагрузки на дыхательную и сердечно-сосудистую системы. Усиление метаболических процессов при гипертермии сопровождается угрозой возникновения ацидоза, нарушения водно-солевого обмена, истощения энергетических ресурсов, что наиболее опасно для функции нервной системы, миокарда, почек. Несмотря на усиление работы кардиореспираторной системы (при подъеме температуры тела на каждый градус выше 37 °С ЧДД увеличивается на 4 в 1 мин, а ЧСС - на 10-20 в 1 мин), возросшая доставка кислорода может не обеспечивать растущих потребностей в нем тканей, что приводит к развитию тканевой гипоксии и нарушению сосудистого тонуса. В первую очередь страдают функции ЦНС, что нередко проявляется развитием судорожного синдрома - фебрильных судорог (особенно у детей раннего возраста, имеющих перинатальное повреждение ЦНС). В момент судорог может наступить остановка дыхания, ведущая к гибели больного. При гипертермическом состоянии может развиться отек мозга, когда состояние ребенка резко ухудшается, нарастает угнетение центральной нервной системы. Тахипноэ и тахикардия постепенно переходят в брадипноэ и брадикардию, возникают нарушения сердечного ритма, снижается артериальное давление. Гипертермическое состояние само по себе может привести к смертельному исходу вследствие развивающихся энергетического истощения, внутрисосудистого свертывания крови и отека мозга. Истинная лихорадка возникает в результате инфекции, иммунных нарушений, васкулита или тромбоза, инфаркта, травмы, гранулематозного заболевания (саркоидоз), колита, опухоли (в особенности, болезни Ходжкина, лимфомы, лейкоза, карциномы почки, гепатомы) или острых расстройств метаболизма (тиреоидный криз, надпочечниковый криз). Классификация лихорадок. Для диагностики большинства инфекционных заболеваний врач должен детализировать характер лихорадки. Лихорадочные реакции различаются по продолжительности, высоте и типу температурной кривой. · по продолжительности лихорадка бывает: эфемерная (от нескольких часов до 2 дней), острая (до 2 недель), подострая (до 6 недель) и хроническая (более 6 недель). · по степени повышения температуры различают: субфебрильную температуру (37—38 °С), умеренно высокую, или фебрильную (38—39 °С), высокую, или пиретическую (39—41 °С), и сверхвысокую, или гиперпиретическую (выше41°С).
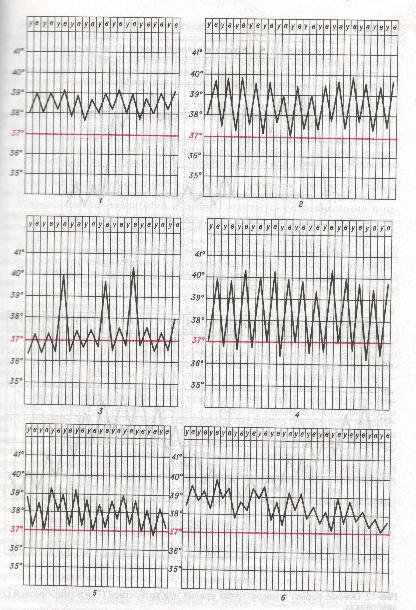
· по типу температурной кривой различаются: постоянная, ремиттирующая, перемежающаяся, гектическая, возвратная, волнообразная, извращенная и неправильная лихорадки. Типы температурных кривых. По характеру изменения температуры тела в процессе развития болезни различаются несколько типов температурных кривых. В этом случае учитываются не только уровень повышения температуры, но и ее суточные колебания. Необходимо помнить о том, что «типичные» для многих заболеваний температурные кривые встречаются в наш век антибиотиков чаще как исключение, что затрудняет использование температурной кривой с диагностической целью. Поэтому целесообразно ориентироваться на сочетание лихорадки с другими ведущими симптомами. · Постоянная лихорадка (febris continua) проявляется умеренно высокой или высокой температурой с суточными колебаниями в пределах 1 °С. Протекает без ознобов, обильных потов. Кожа горячая, сухая. Такая температура характерна для крупозной пневмонии, рожистого воспаления, разгара заболевания брюшным или сыпным тифом, чумы, кори.
· При послабляющей, или ремиттирующей, лихорадке ( febris remittens) суточные колебания температуры превышают 1°С, нередко достигая 2—2,5 °С. Степень повышения температуры может быть разной. Характерны познабливания. В фазу снижения температуры наблюдается потоотделение. Встречается при гнойных заболеваниях, паратифе А, Ку-лихорадке, клещевом возвратном тифе, мелиоидозе, бруцеллезе, бронхопневмонии, ревматизме, вирусных заболеваниях и др. · Перемежающаяся, или интермиттирующая, лихорадка (febris intermittens) характеризуется большими размахами температуры с правильным чередованием лихорадочных приступов (пароксизмов) и периодов апирексии (2—3 суток). Подъем температуры сопровождается ознобом, жаром, спад - обильным потом. Следует учитывать, что иногда перемежающийся тип лихорадки устанавливается не сразу. В первые дни болезни ему может предшествовать так называемая инициальная лихорадка постоянного или неправильного типа. Типична для трех- и четырехдневной малярии, пиелонефрита, плеврита, сепсиса и др. · Гектическая, или истощающая, лихорадка (febris hectica) характеризуется большими суточными размахами температуры, еще большими, чем при ремиттирующей лихорадке (3—5 °С), с резким падением до нормы или ниже. Характерны потрясающие ознобы и обильные поты. Регистрируется при сепсисе, туберкулезе. · Извращенная лихорадка (febris inverse) характеризуется более высокой утренней температурой по сравнению с вечерней. Встречается при туберкулезе, сепсисе и других заболеваниях. · Неправильная лихорадка (febris irregularis et atipica) проявляется высокой или умеренно высокой температурой с различными и незакономерными суточными колебаниями. Характерны познабливание и потоотделение. Встречается при многих инфекциях, в частности при спорадическом брюшном тифе, менингите, гриппе, сибирской язве и некоторых других заболеваниях.
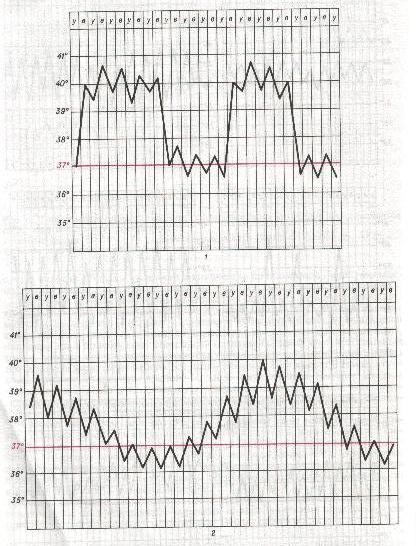
· Возвратная лихорадка (febris recurrens) проявляется чередованием лихорадочных приступов продолжительностью несколько дней с безлихорадочными периодами различной длительности. Лихорадочный период начинается внезапно и также внезапно заканчивается. Температура снижается критически с обильным потоотделением. Типична для возвратного тифа. · Волнообразная лихорадка, или ундулирующая (febris indulans) характеризуется плавными подъемами и снижениями температуры тела с нормальными ее показателями в интервалах между подъемами и спадами. Встречается при некоторых формах лимфогранулематоза и злокачественных опухолей, бруцеллезе.
При многих инфекционных заболеваниях отдельные типы температурных кривых могут встречаться как в чистом виде, так и в разных комбинациях.
Стадии температурной кривой. Выделяют следующие стадии температурной кривой. · Стадия нарастания температуры (stadium incrementi) может продолжаться от нескольких часов (малярия, рожа, сыпной тиф, крупозная пневмония) до нескольких суток (брюшной тиф, бруцеллез и др.). · Стадия разгара лихорадки (stadium fastigii) длится от нескольких часов (малярия) до многих суток и даже недель (брюшной тиф, бруцеллез, сепсис). · Стадия снижения температуры (stadium decrements) может быть короткой или более продолжительной. При короткой стадии температура падает с высоких цифр до нормы критически, в течение 1—3 ч (малярия, возвратный тиф). При некоторых заболеваниях снижение температуры до нормы происходит на протяжении 4—8 дней — так называемое литическое падение температуры (брюшной тиф), причем иногда с большими суточными размахами (амфиболический период). Встречается и вариант укороченного лизиса, когда температура нормализуется в течение 2—3 суток (сыпной тиф). На основании динамики лихорадочной реакции и явлений интоксикации можно судить о характере начала заболевания. Острое начало отличается повышением температуры в течение 1—3 дней, часто с сильным ознобом и параллельно с этим быстрым нарастанием явлений интоксикации. При постепенном начале болезни температура тела повышается медленно на протяжении 4—7 дней, сопровождается легким ознобом, умеренно выраженной интоксикацией. Следует помнить, что при раннем применении этиотропной терапии температурная кривая может существенно изменяться. Это необходимо учитывать при ее диагностической оценке.
Лихорадки неинфекционного генеза также достаточно многочисленны. Носят, как правило, доброкачественный характер. Повышение температуры при них редко превышает 38-38,5°С. Часто они имеют возрастные особенности. Повышение температуры наблюдается при аллергических и ревматических заболеваниях (лекарственная болезнь, многоформная эритема, синдром Стивенса-Джонсона, синдром Лайелла, СКВ, дерматомиозит, ювенильный ревматоидный артрит, узелковый периартериит и др.); васкулитах (болезнь Шенлейна-Геноха, аортоартериит, болезнь Кавасаки, гранулематоз Вегенера и др.); иммунных нарушениях (агаммаглобулинемия, нарушения клеточного иммунитета, приобретенные иммунодефицитные состояния); онкологических и гематологических заболеваниях (лейкоз, лимфома, лимфогранулематоз, опухоль головного мозга, острый гемолиз, нейробластома и др.); эндокринных заболеваниях (диабет, гипофункция коры надпочечников, феохромоцитома, гипертиреоз и др.); отравлениях и укусах насекомых. Причинами неинфекционной лихорадки могут быть прием лекарств (производных фенотиазинов, интерферонов, интерлейкинов, колониестимулирующих факторов, салицилатов и др.), некоторые метаболические заболевания (гиперлипидемия I, болезнь Фабри и др.), наследственные факторы (семейная средиземноморская лихорадка, злокачественная гипертермия и др.), железодефицитная анемия, обширные поражения кожи (ожоги, эктодермальные дисплазии и др.). Лихорадка при этих заболеваниях возникает за счет эндогенных пирогенов, причем кроме перечисленных эндогенных пирогенов важную роль могут играть особенности и локализация синтеза нейротензина, вазоактивного интестинального пептида, а также уровень гормонов - адреналина, тироксина. Лихорадка может быть обусловлена усиленной мышечной работой, встречаться у подвижных, упитанных детей. Посттравматическая лихорадка - резорбтивная лихорадка при больших гематомах или после хирургических вмешательств.
Церебральная гипертермия (нейрогенная лихорадка). Нарушения терморегуляции могут наблюдаться при острых и хронических заболеваниях ЦНС (гидро- и микроцефалия, последствия энцефалита, травмы и операции в области гипоталамуса и третьего желудочка мозга, опухоли и кровоизлияния с той же локализацией, эпилептические приступы, мигрень). Высокая температура тела, как правило, имеет постоянный характер. Общее состояние ребенка практически не нарушается. Показатели сердечной деятельности повышаются незначительно и не соответствуют температуре тела, которая может достигать 41-43 °С. Характерным признаком нейрогенной гипертермии является большая разница между показателями аксиллярной и ректальной температуры. Этот феномен свидетельствует о поражении не только центра терморегуляции, но и других вегетативных центров гипоталамуса. Неврологическую природу повышения температуры тела у таких больных подтверждает отсутствие нормального циркадного ритма и эффекта от терапии антипиретиками центрального действия. Длительность лихорадки (в течение месяцев и даже лет) свидетельствует о ее неинфекционной природе. Ложная лихорадка. Этот термин используется в основном для обозначения умышленного завышения температуры тела детьми или их родителями по психологическим или эмоциональным соображениям (вариант синдрома Мюнхгаузена). Дети подросткового возраста могут симулировать повышение температуры трением термометра об одеяло, постельное белье, кожу или опустив термометр в горячую воду, положив его около источника тепла и др. При измерении оральной температуры перед введением термометра ребенок может прополоскать рот горячей жидкостью. Когда мы имеем дело с маленьким ребенком, то обманом занимается не он, а его родители. Гипертермический синдром (ГС) - резкое повышение температуры тела выше 41 °С с нарушением терморегуляции, вызывающее расстройства деятельности сердечно-сосудистой и центральной нервной систем, которые выражаются в нарушении сознания и появлении симптомов отека мозга. ГС развивается вследствие несоответствия механизмов теплоотдачи и наработки тепла. Инициируется этот процесс рядом биологически активных веществ, образующихся при воспалительном ответе макроорганизма. При гипертермии значительно увеличивается потребление кислорода, нарушается углеводный обмен, резко снижается уровень энергетических веществ. В ряде случаев гипертермический синдром развивается вследствие тяжелой дегидратации, гипертиреоидного криза или под влиянием некоторых лекарственных средств (например, простагландина Е). ГС наблюдается в основном у детей раннего возраста с поражением нервной системы. Нередко сопровождается судорогами, беспокойством, пронзительным криком (вирусные инфекции у детей с ДЦП, гиперпиретическая форма токсикоза, потеря солей при адреногенитальном синдроме и др.). Дата добавления: 2015-11-26 | Просмотры: 1215 | Нарушение авторских прав |