|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Лихоманка та гіпертермічний синдромЛихоманка, гiпертермiчний та судомний синдроми у практицi медицини невiдкладних станiв Литература 1. Полин Р.А., Дитмар М.Ф. Секреты педиатрии: Пер. с англ. — М.: Бином; СПб.: Невский диалект, 1999. — 784 с. 2. Интенсивная терапия в педиатрии. Практическое руководство / Под ред. В.А. Михельсона. — М.: Гэотар-мед, 2003. — 552 с. 3. Rogers M. Textbook of Pediatric Intensive Care. — Williams and Wilkins, 1996. — 1710р. 4. Гордеев В.И., Александрович Ю.С. Педиатрическая анестезиология-реаниматология. Частные разделы. — СПб., 2004. — 408 с. 5. Педиатрия: Руководство: В 8 т. / Пер. с англ. — М., 1991. — Т. 1: Общие вопросы. — 704 с. 6. Педиатрия / Под ред. Дж. Греф: Пер. с англ. — М.: Практика, 1997. — 912 с. 7. Neurologic Emergencies in Infancy and Childhood / Ed. Pellock J.M., Myer M.D. — Harper & Row, Publishers, 1984. — 576 p.
Анатомо-фізіологічні особливості дитячого віку зумовлюють певні особливості патологічних процесів у малюків. Саме у зв’язку з віковими особливостями терморегуляції [1] та процесів проведення імпульсів по нейронах центральної нервової системи у дитячому віці значно частіше, ніж у дорослих, спостерігається лихоманка та виникають судоми. Лихоманка є одним з найчастіших симптомів широкого кола захворювань у малюків, і саме вона дуже часто стає приводом до виклику лікаря або бригади швидкої допомоги. Судоми в дітей майже завжди «йдуть» поряд із підвищенням температури й тому вважаються одним з найпоширеніших невідкладних станів, з якими зустрічаються педіатри та лікарі невідкладних станів.
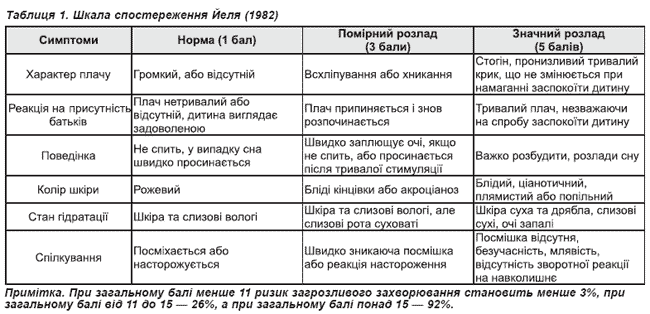
Лихоманка та гіпертермічний синдром Однією з універсальних реакцій на різноманітні патологічні впливи є розлади терморегуляції. Нормальна оральна температура тіла становить від 35,8 до 37,2°С, ректальна — від 36,1 до 37,8°С. Баланс між тепловіддачею та теплоутворенням встановлюється у віці 7-8 років, тому в дітей молодшого віку найчастіше відбувається підвищення температури тіла, тобто лихоманка. Вона є одним з найпоширеніших симптомів, що зустрічаються в педіатричній практиці. Лихоманка завжди є патологічним процесом, але не завжди потребує корекції, оскільки є також компенсаторно-пристосовувальним процесом, що підвищує активність імунної системи. Імовірно, що лихоманка припиняє рост деяких типів пневмококів і вірусів, сприяє зменшенню вмісту в сироватці вільного заліза, яке є чинником росту значної кількості грамнегативних бактерій. За помірного підвищення температури тіла прискорюються важливі імунні реакції (фагоцитоз, хемотаксис лейкоцитів, продукція інтерферону) [1]. Найчастіше підвищення температури тіла викликане вірусними або бактеріальними інфекціями. На долю вірусних інфекцій припадає 95% випадків підвищення температури тіла [2]. Але цей факт не повинен сприйматися як заспокійливий, оскільки в інших випадках лихоманка є симптомом загрозливих бактеріальних інфекцій (менінгококової, стрептококової, гемофільної, пневмококової тощо), що можуть стрімко розвиватись, призводячи до тяжких ускладнень і навіть фатальних наслідків [3]. Лихоманка може виникати як прояв будь-якого імунного процесу, що супроводжується продукцією прозапальних цитокінів, насамперед інтерлейкіну І, який викликає зміну установчої зони терморегуляції у преоптичній ділянці гіпоталамуса й, відповідно, збільшення теплопродукції та зменшення тепловіддачі. Дуже важливо підкреслити, що значне підвищення температури тіла (понад 37,5°С) ні в якому разі не можна пов’язувати із прорізуванням зубів. Цей процес є цілком фізіологічним і не супроводжується лихоманкою [1]. Отже, у випадках підвищення температури на тлі прорізування зубів необхідно настійливо шукати справжню причину лихоманки, якою найчастіше виявляється те чи інше інфекційне захворювання. Наслідком підвищення температури тіла на кожен градус понад 37°С є: · прискорення основного обміну на 10-12%, · тахіпное (4 додаткових дихальних рухи за хвилину) · тахікардія (10-20 додаткових ударів за хвилину). · зростають потреба в рідині, споживання кисню та нутрієнтів[2]. · респіраторний алкалоз[3], · зменшується мозковий кровообіг, що може спричинити судоми (фебрильні судоми). · Неконтрольоване тривале підвищення температури спричиняє розвиток зневоднення, зниження серцевого викиду попри стійку тахікардію, · збільшення артеріовенозної різниці за киснем, що на тлі гіперметаболізму сприяє розвитку гіпоксії та ацидозу[4]. Лихоманка може супроводжуватися ознобом, маренням, галюцинаторним синдромом. Для практичних цілей раціонально розрізняти лихоманку, що супроводжується блідістю шкіри та мікроциркуляторними розладами («бліда»), коли страждає тепловіддача, та лихоманку без мікроциркуляторних розладів із збереженою тепловіддачею («рожева»). «Бліда» лихоманка часто властива тяжким бактеріальним процесам, тому потребує пильної уваги з боку лікарів. «Рожева» лихоманка — менш загрозливий симптом, але її наявність не виключає бактеріальної природи захворювання. Під гіпертермічним синдромом розуміють таку зміну температурного гомеостазу, що обумовлена неконтрольованим підвищенням теплопродукції, або зменшенням тепловіддачі, або розладами гіпоталамічної терморегуляції [2]. Практичні лікарі під гіпертермічним синдромом часто розуміють підвищення температури тіла понад 38,5-39°С. Така температурна реакція в більшості випадків вважається патологічною і вимагає корекції. Але патофізіологи на відміну від клініцистів під гіпертермічним синдромом розуміють підвищення температури тіла внаслідок перегрівання. Ми вважаємо, що це більш виправданий підхід. До цього ж схиляється більшість відомих та авторитетних інтенсивістів, про що свідчить відсутність терміну «гіпертермічний синдром» у розумінні високої, понад 39°С, температури тіла в найвідоміших англомовних та російськомовних виданнях з інтенсивної терапії у дітей [2-6]. За ступенем підвищення температура тіла може бути: — субфебрильною (до 38°С); — помірною фебрильною (38,1°С-39,0°С); — високою фебрильною (39,1°С та вище); — гіперпірексією (понад 41°С). Існують певні, але не дуже значні відмінності в перебігу лихоманки при різних її причинах. Бактеріальна лихоманка часто супроводжується значною інтоксикацією, швидким підвищенням температури тіла, маренням, відсутністю значного ефекту від застосування центральних антипіретиків. Лихоманка при вірусних інфекціях у дітей частіше не супроводжується значними проявами інтоксикації, загальний стан дитини залишається задовільним, антипіретики дуже ефективні. Для оцінки стану дітей до 2 років із лихоманкою використовують шкалу спостереження Йеля (Yale Observation Scale), що розроблена у США [1]. За нею оцінюють шість симптомів, що дають змогу об’єктивно охарактеризувати стан дитини та діагностувати загрожуючі життю дитини захворювання. Відповідно до отриманих балів вибудовується тактика щодо подальшого лікування дитини (амбулаторне або стаціонарне).
Всім дітям віком від 2 до 3 років із лихоманкою понад 39°С рекомендується проведення клінічного аналізу крові, копрограми, рентгенографії органів грудної клітки, бактеріологічного дослідження крові, сечі та випорожнень [1, 6]. Зважаючи на можливості вітчизняної системи охорони здоров’я, у таких випадках доцільно пропонувати госпіталізацію дитини до профільного стаціонару. У разі відмови від госпіталізації необхідно забезпечити повноцінне обстеження в амбулаторних умовах та призначити емпіричну антибактеріальну терапію амінопеніцилінами або цефалоспоринами у разі відсутності катаральних симптомів та неможливості встановити вогнище інфекції [1, 6]. Така тактика зумовлена високим ризиком бактеріємії як чинника лихоманки та значною часткою її тяжких ускладнень (менінгіт, сепсис, пневмонія). Метаболічна гіпертермія характеризується повільним підйомом температури. Унаслідок периферійного вазоспазму спостерігаються сухість шкіри й слизових оболонок, зниження потовиділення. Даний тип гіпертермії погано купірується введенням антипіретичних засобів. Центральна гіпертермія є наслідком ураження центру терморегуляції. Для даного виду гіпертермії властиві повільний розвиток, порушення сну, головний біль, розлади свідомості. Частіше вона спостерігається на тлі тяжких органічних уражень ЦНС у ділянці гіпоталамусу або при його стисканні іншим патологічним процесом у мозку. Посттрансфузійна гіпертермія є однією з гемотрансфузійних реакцій. Її супроводжують ціаноз, озноб, м’язова слабкість, шум у вухах, головні та м’язові болі. Принципи інтенсивної терапії лихоманки та гіпертермії спрямовані на нормалізацію температури тіла. У зв’язку з тим, що лихоманка є адаптивною та корисною реакцією, що сприяє формуванню кращої відповіді на інфекцію, зниження температури тіла не вважається доцільним при будь-якому її підвищенні. У дітей, які не мають важкого преморбідного тла (фебрильні судоми, органічне ураження ЦНС, дитячий церебральний параліч, епілепсія), жарознижувальні засоби призначаються при температурі тіла понад 38,5-39,0°С. У дітей, що мають вищеперераховані патологічні стани, доцільним є призначення антипіретиків при підвищенні температури тіла до 38,0°С [2]. Напрями терапії: 1) основу лікування гіпертермії та лихоманки складають центральні антипіретики з групи нестероїдних протизапальних препаратів. Препаратами вибору в дітей вважаються парацетамол 10-15 мг/кг на прийом до 3-4 разів на добу (добова доза не повинна перевищувати 60 мг/кг), ібупрофен 5-10-15 мг/кг на прийом до 3 разів на добу. Ацетилсаліцилова кислота протипоказана через можливість провокувати розвиток синдрому Рея. Анальгін (метамізол) заборонено до використання в більшості розвинених країн світа через значну токсичність і велику кількість побічних дій, що інколи мають фатальний характер. Але в Україні він призначається досить широко через наявність форми для парентерального застосування та швидку й потужну антипіретичну дію. Призначення анальгіну та препаратів, що його містять, треба обмежити випадками значної гіпертермії й резистентності до інших антипіретиків та/або необхідністю парентерального введення препарату. Він призначається в разовій дозі 3-5 мг/кг або 0,1мл 50% розчину на рік життя. Відносно новим засобом лікування гіпертермії є селективний інгібітор циклооксигенази ІІ — німесулід, що може бути призначений дітям; 2) за «блідої» лихоманки необхідно полегшити тепловіддачу, що досягається призначенням нейролептиків та вазодилататорів за умови стабільного артеріального тиску. Частіше за все використовують дипразин 0,25 мг/кг в/м або в/в у поєднанні з дроперидолом 0,05-0,25 мг/кг в/м або в/в. За відсутності дроперидолу можна застосувати аміназин 0,05 мл/кг маси тіла; 3) фізичні методи охолодження можуть бути використані на тлі нейровегетативної блокади, досягнутої застосуванням нейролептиків. Це можуть бути: пузирі з льодом на ділянки крупних судин, зволоження шкіри з повітряним обдуванням, промивання шлунка й постановка клізм охолодженою (не льодяною) водою, оцто-горілчані обтирання шкіри; 4) необхідно забезпечити дитину достатньою кількістю рідини, залежно від стану — ентерально або парентерально; 5) оксигенотерапія призначається у випадках лихоманки з гіпоксемією (септичний шок, пневмонія, бронхіоліт).
Дата добавления: 2015-12-15 | Просмотры: 892 | Нарушение авторских прав |