|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
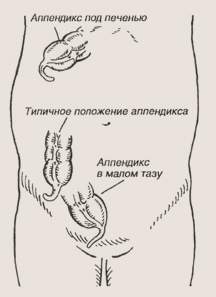
ХИРУРГИЧЕСКИЕ ЗАБОЛЕВАНИЯСреди заболеваний детского возраста есть болезни, которые требуют неотложной операции, и те, при которых необходимо плановое оперативное лечение. Неотложные (экстренные) операции производятся при острых хирургических заболеваниях. В этих случаях ребенок поступает в стационар, как правило, «по экстренной помощи», то есть либо его привозят родители, либо «скорая помощь». Если ребенку предстоит плановая операция, то он должен быть предварительно обследован в поликлинике. Необходимость собирать большое количество всевозможных справок для поступления на операцию нередко вызывает удивление и даже сопротивление родителей. Однако плановую операцию желательно производить при отсутствии у ребенка какого бы то ни было заболевания, иначе могут возникнуть различные осложнения как во время операции, так и после нее. Требуемые для госпитализации анализы и справки позволяют выявить некоторые скрытые заболевания, а также индивидуальные особенности ребенка. Все это дает основание или временно воздержаться От операции, или осуществить ее, но с учетом этих особенностей ребенка, выбрав оптимальные условия. Аппендицит Около половины всех операций по неотложной помощи детям приходится на острый аппендицит. Аппендицит — это воспаление червеобразного отростка, называемого аппендиксом. Этот отросток расположен в самом начале толстой кишки. Как любое другое воспалительное заболевание, аппендицит проходит в своем развитии несколько стадий. Сначала воспаление легкое (катаральное), затем более тяжелое (флегмонозное). Если в этой стадии своевременно не выявить заболевание и не прооперировать ребенка, процесс может осложниться гангреной отростка и его разрывом — перфорацией (гангренозно-перфоративный аппендицит). При этом через отверстие выходит содержимое кишки и воспалительный процесс распространяется по брюшной полости (перитонит) или вокруг воспаленного отростка образуется так называемый инфильтрат. Инфильтрат, в свою очередь, может или рассосаться, или нагноиться. И перитонит, и инфильтрат являются осложнениями аппендицита. Клинические проявления острого аппендицита в большинстве случаев довольно типичны. Начинается заболевание с болей в животе, которые носят постоянный характер и сначала локализуются в верхних отделах живота, а затем постепенно перемещаются в правую его половину. Ребенок старается лежать, не двигаясь, поскольку при движениях боли усиливаются, обычно легче лежать на правом боку. Боли в животе сопровождаются тошнотой, иногда одно- или двукратной рвотой, атакже незначительным повышением температуры. Поскольку боли хотя и не очень сильные, но постоянные, то ребенок обычно не спит ночью. К этому симптому следует относиться особенно настороженно, так как у детей обычно отсутствуют «психологические» мотивы бессонницы, следовательно, если ребенок не спит, значит, боли действительно его беспокоят. Нередко аппендицит протекает нетипично, то есть пе так, как описано выше. Это может быть связано с необычным расположением аппендикса. Так, у некоторых детей аппендикс размещается очень низко в малом тазу, и тогда к описанным симптомам может присоединиться болезненное мочеиспускание или жидкий стул. В случаях расположения отростка высоко, под печенью, боли могут локализоваться постоянно в верхних отделах живота.
Различные варианты расположения аппендикса Необычно протекает аппендицит и у маленьких детей до трех лет. В этом возрасте ребенок еще не может объяснить, что и как у него болит, а поэтому на боли в животе обычно реагирует просто беспокойством и плачем. Кроме того, маленькие дети на любое воспалительное заболевание быстро «отвечают» высокой температурой и рвотой, то есть у них общие симптомы начинают преобладать над местными. При непрекращающихся болях в животе необходимо обращаться к врачу, а врач, осмотрев ребенка и обнаружив признаки аппендицита, должен направить его в стационар. Если при поступлении в стационар и при первом же осмотре диагноз аппендицита не вызывает сомнений, ребенка сразу оперируют. При сомнениях в диагнозе проводят дополнительное обследование. Ребенка осматривает педиатр, а при необходимости — врачи других специальностей. Если диагноз и после этого не удается ни подтвердить, ни исключить, то хирурги наблюдают ребенка в течение 12 часов. При сохраняющихся сомнениях к концу этого времени у детских хирургов принято оперировать ребенка. В крайне редких случаях во время операции выясняется, что аппендицита у ребенка нет. Однако родителям следует понимать, что не всегда возможно абсолютно точно поставить диагноз, а опасность от «зря проведенной операции» несравненно меньше, чем опасность «запоздалой» операции, если у ребенка действительно оказался бы аппендицит. В настоящее время возможности диагностики острого аппендицита при недостаточно четкой клинической картине значительно расширились благодаря применению диагностической лапароскопии. Это означает, что в случае сомнений, остающихся по прошествии 6 часов наблюдения за ребенком, там, где есть эндоскопическая аппаратура, производят лапароскопию с целью диагностики. Если подтверждается диагноз острого аппендицита, то сразу во время этой манипуляции воспаленный отросток удаляют лапароскопически. В случаях, когда диагноз не подтверждается, следов от этого вмешательства практически не остается. Когда ребенок поступает уже с осложнениями острого аппендицита, врачебная тактика может быть иной. Если аппендицит осложнился воспалением всей брюшинной оболочки — перитонитом, то необходимо провести обязательную предоперационную подготовку: ребенку вводят антибиотики, жаропонижающие средства (при высокой температуре), переливают внутривенно жидкость (инфузионная терапия) и т. д. Обычно длительность такой подготовки к операции составляет от 2 до 4 часов. Если же при поступлении имеется другое осложнение — аппендикулярный инфильтрат, то его лечат без операции, то есть консервативно, стараясь при помощи антибиотиков достичь того, чтобы инфильтрат самостоятельно рассосался. Если инфильтрат рассасывается, то после выздоровления и выписки ребенка из стационара через 2-6 месяцев необходимо произвести плановую операцию — удаление червеобразного отростка, поскольку в дальнейшем снова может повториться острый аппендицит. Родителям важно понимать, что, несмотря на внешнее выздоровление ребенка, эта операция абсолютно необходима, так как при повторном воспалении отростка очень высока вероятность тяжелого или осложненного течения аппендицита. К сожалению, инфильтрат не всегда рассасывается, а может нагноиться. Нагноение проявляется очень ярко: возникают (или усиливаются) боли в животе, отмечается очень высокая температура, состояние ребенка становится тяжелым. В этом случае необходима срочная операция — вскрытие гнойника (нагноившегося инфильтрата). Разрез производится только с целью выпустить гной и опорожнить гнойник. Вскрыть инфильтрат можно как со стороны брюшной стенки (живота), так и со стороны прямой кишки, что иногда лучше. Отросток при этом не удаляют. Если нагноившийся инфильтрат вскрыт, то в дальнейшем, после выписки, как и после самостоятельного рассасывания инфильтрата, через несколько месяцев производят плановую операцию, удаляя червеобразный отросток. Дата добавления: 2016-03-26 | Просмотры: 426 | Нарушение авторских прав |