|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Лечение и прогноз.Панкреатодуоденальная резекция (операция Уиппла) при операбельных опухолях - стандартный метод хирургического лечения аденокарциномы головки
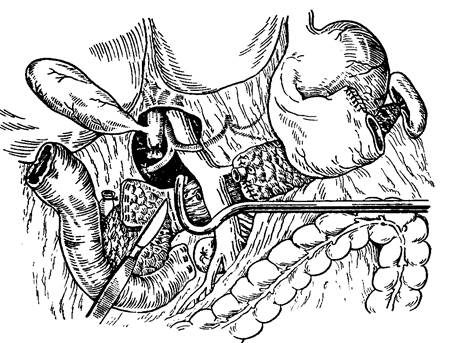
Рисунок 14. Этап ПДР – пересечение поджелудочной железы.
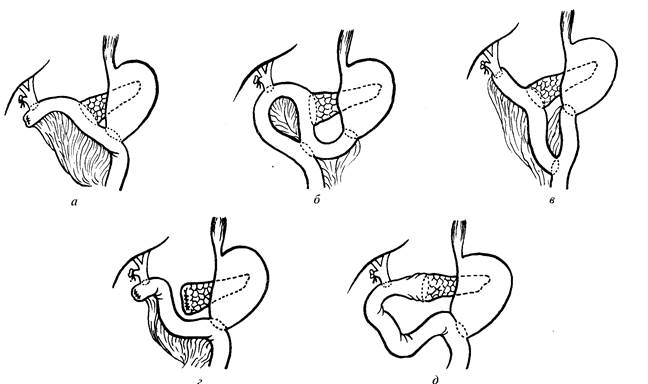
Рисунок 15. Различные варианты реконструкции после ПДР. поджелудочной железы. Операбельность опухоли устанавливают на операционном столе по нескольким критериям: - отсутствие метастазов в печень; - опухоль не прорастает ворота печени, воротную вену позади поджелудочной железы, область верхней брыжеечной артерии и другие органы брюшной полости; - гистологическое подтверждение малигнизации опухоли, которое можно получить при помощи пункционной аспирационной биопсии, выполняемой до или во время операции. Операция Уиппля включает удаление головки поджелудочной железы, двенадцатиперстной кишки, дистальной части общего желчного протока, желчного пузыря и дистальных отделов желудка. Операционная летальность при этом обширном оперативном вмешательстве высока и составляет около 15% Частота возникновения осложнений также достаточно высока. Наиболее частые осложнения - кровотечение, формирование абсцесса и несостоятельность панкреатикоеюноанастомоза. Левосторонняя гемипанкреатэктомия со спленэктомией и лимфаденэктомией выполняется при локализации опухоли в средней части тела и в области хвоста поджелудочной железы. Панкреатэктомия также была предложена для лечения рака поджелудочной железы, хотя эта операция не получила широкого распространения (рисунок 16). Эта операция имеет два потенциальных преимущества: · Возможно удаление мультфокальной опухоли (имеется приблизительно у 40% пациентов с опухолью поджелудочной железы · Отсутствует риск развития несостоятельности панкреатикоеюноанастомоза. Тем не менее, выживаемость пациентов после этой операции ненамного выше, чем после панкреатодуоденальной резекции. Кроме того, после панкреатоэктомии возникает особо тяжелая форма сахарного диабета, что ухудшает качество жизни пациента после операции. Паллиативные операции при раке поджелудочной железы выполняют чаще, чем радикальные, так как большая часть диагностированных опухолей поджелудочной железы уже неоперабельна. Паллиативные операции направлены на устранение препятствия оттоку желчи, для чего накладывают декомпрессивный анастомоз между ЖКТ и либо желчным пузырем, либо общим желчным протоком (холецисто-гастроанастомоз, холецситоеюноанастомоз, холедоходуоденоанастмоз). Почти 20% пациентов нуждается в повторной операции, направленной на восстановление проходимости между желудком и двенадцатиперстной кишкой, если подобную шунтирующую операцию не выполнить ранее. Поэтому во многих клиниках во время операции холеходо- или холецсиоеюноанастомоз дополняется наложением гастроеюноанастомоза.
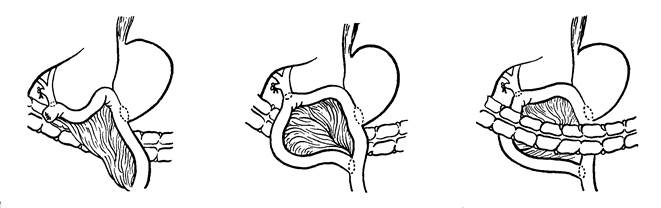
Рисунок 16. Тотальная панкреатодуоденэктомия и варианты реконструкции после ее выполнения Иногда для разрешения механической желтухи с высокой гипербилирубинэмией (200 мкмоль/л и выше) и обеспечения наружного дренирования желчи используют чрескожный чреспеченочный билиарный дренаж под контролем УЗИ или КТ, что позволяет избежать травматичной операции. Другим методом декомпрессии билиарного дерева при раке головке ПЖ является эндоскопическая реканализация опухоли через БДС с установкой специального трубчатого пластикового стента, по которому желчь оттекает из печени в просвет ДКП. В ряде случаев подобные малоинвазивные вмешательства могут являться первым этапом радикального хирургического лечения рака ПЖ. Декомпрессия билиарного дерева обеспечивает ликвидацию механической желтухи и делает безопасной резекцию поджелудочной железы. При неоперабельном раке тела поджелудочной железы основной задачей хирургического лечения является купирование болевого синдрома. С этой целью применяют стволовую ваготомию (возможно эндоскопическую), а также пункционную или открытую операционную деструкцию полулунного ганглия в устье чревного ствола. Химиотерапия в лечении рака поджелудочной железы применяется достаточно широко. Комплексные схемы применения препаратов, включающих 5-фторурацил, вызывают временное уменьшение опухоли в размерах, но не увеличивают продолжительность жизни. Комбинированное лечение (интраоперационная лучевая терапия и имплантация в кишку радиоактивных источников) применялось для подавления первичного очага и предотвращения развития метастазов. Предварительные результаты достаточно обнадеживающие (при неоперабельных случаях средняя продолжительность жизни составляет 13 мес.). Лучевая терапия уменьшает размеры опухолевого образования у 60-70% больных, возможно, ее использование в качестве паллиативного метода. Прогноз. Прогноз для пациентов с аденокарциномой поджелудочной железы крайне неблагоприятный. 5 летняя выживаемость составляет 5%, случаи излечения очень редки. Большая часть пациентов умирает в течение 1 года после операции. Средняя продолжительность жизни пациентов с неоперабельными опухолями составляет 6 мес. Даже у пациентов с операбельными опухолями поджелудочной железы эффективность оперативного лечения невысока. Только 10% пациентов после резекции поджелудочной железы живет более 5 лет. Контрольные вопросы. 1. Классификация врожденных аномалий ПЖ (стр. 8-10). 2. Симптомы и синдромы заболеваний поджелудочной железы(стр. 16-22). 3. Методы обследования больных с патологией поджелудочной железы(стр. 8-10). 4. Инструментальные методы диагностики заболеваний поджелудочной железы (стр. 40). 5. Классификация хронических панкреатитов, особенности диагностики (стр. 14). 6. Показания к хирургическому лечению, основные методы оперативных вмешательств при хроническом панкреатите (стр. 24-30). 7. Кисты поджелудочной железы, классификация, диагностика (стр. 30-32). 8. Методы оперативного лечения кист поджелудочной железы (стр. 33-37). 9. Патогномоничные признаки рака поджелудочной железы, диагностика (стр. 38-41). 10. Методы лечения рака поджелудочной железы, прогноз (стр. 42-48). Дата добавления: 2015-11-25 | Просмотры: 1370 | Нарушение авторских прав |