|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
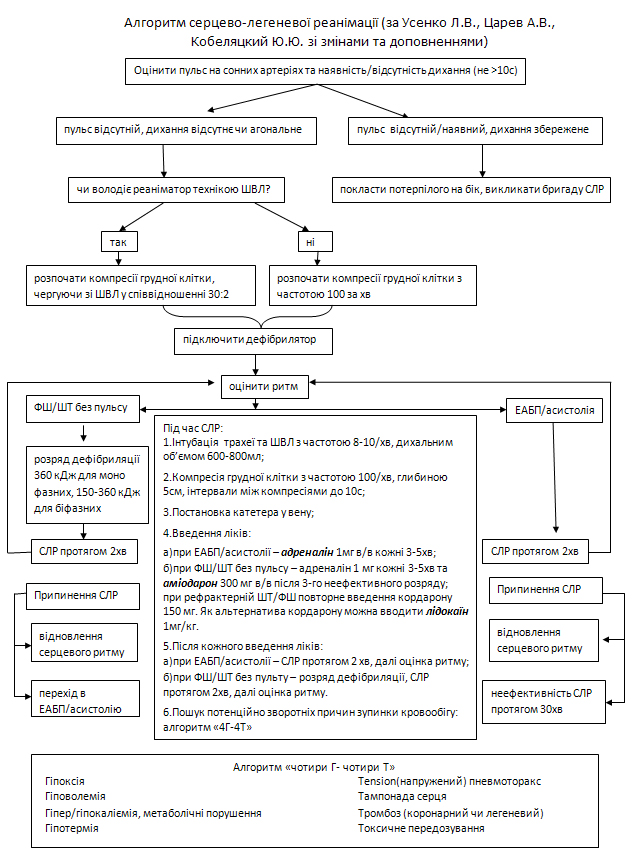
Основні препарати, що використовуються при проведенні СЛР.Адреналін. β-адренергическое дія адреналіну викликає вазоконстрикцію, тим самим збільшуючи перфузійний тиск в міокарді і головному мозку. Підвищена коронарна перфузія збільшує шанси на відновлення кровообігу при спробі дефібриляції. Адреналін слід вводити після трьох невдалих спроб дефібріляції по 1мг з повторним введенням кожні 3-5 хвилин до відновлення кровообігу, не перериваючи СЛР. При асистолії/ЕАБП слід вводити адреналін без попереднього проведення дефібриляції. Антиаритмічні препарати. Доведено, що призначення аміодарону (кордарону) покращує виживання при шлуночковій фібриляції, рефрактерної до електрошоку. Рекомендоване болюсне введення 300 мг аміодарону після 3 невдалих спроб дефібриляції при шлуночковій фібриляції/тахікардії. Наступна доза 150 мг може бути введена при рефрактерній ШТ/ФШ або тій, що знову виникла. Після відновлення кровообігу впродовж наступних 24 години інфузія аміодарону повинна складати 900 мг для попередження рефібриляції. Лідокаїн в розрахунку 1мг/кг може бути призначений як альтернатива кордарону за відсутності останнього, проте вводити лідокаїн після кордарону не можна. Магнію сульфат слідує призначати в дозі 2 г (4 мл 50% розчину), якщо є підозра на гіпомагніємію (тобто у пацієнтів, що приймають калійнезберігаючі діуретики). Натрію гідрокарбонат (сода). Рутинне призначення натрію бікарбонату при зупинці кровообігу, СЛР або після спонтанного відновлення серцевої діяльності не рекомендується. Слід призначати інфузію розчину соди (50 ммоль), якщо зупинка серця обумовлена гіперкаліємією або передозуванням трициклічними антидепресантами. Повторювати введення дози потрібно відповідно до клінічного стану і результатів аналізу кислотно-основного стану крові. Показанням до інфузії розчину натрію гідрокарбонату є рН менше 7,1. Атропіну сульфат. Згідно останніх рекомендацій (2010 р.) введення атропіну не рекомендується при зупинці серцевої діяльності, спричиненої асистолією чи електромеханічною дисоціацією, через його неефективність. Припинення реанімаційних заходів СЛР проводять до тих пір, поки на ЕКГ зберігається ФШ. Якщо зупинка кровообігу зумовлена ЕАБП/асистолією, при відсутності потенційного зворотної причини (згідно алгоритму «4Г» та «Т») СЛР здійснюють протягом 30 хвилин, а при її неефективності припиняють. СЛР продовжують понад 30 хвилин у випадку гіпотермії, утопленні в льодяній воді та передозуванні лікарських засобів. Алгоритм послідовності заходів СЛР наведено на рисунку.
Рис. 1. Алгоритм серцево-легеневої реанімації. Профілактика раптової коронарної стмерті. - при ІХС: реваскуляризація міокарду після попереднього проведення коронарографії; застосування β-блокаторів, антиагрегантів, статинів; - при серцевій недостатності: інгібітори АПФ, малі дози спіронолактона; - при шлуночкових аритміях: аміодарон; - при дилятаційній кардіоміопатії: інгібітори АПФ, β-блокатори і спіронолактон; - при аортальному стенозі: хірургічне лікування. - пацієнтам з високим ризиком раптової коронарної смерті показана імплантація кардіовертера-дефібрилятора. III. Підтримка життєдіяльності після відновлення спонтанної серцевої діяльності та дихання включає діагностику, профілактику та лікування порушення функції життєво важливих органів та постреанімаційної хвороби.
4. Додатки. Засоби для контролю: Тестові завдання: 1. Атеросклероз – це хронічне захворювання, що характеризується виникненням в стінці артерій вогнищ ліпідної інфільтрації і розростанням сполучної тканини з появою: а) фіброзних бляшок, що звужують просвіт судин та порушують кровотік; б) некрозу судинної стінки; в) ішемії судинної стінки; г) вазоспастичної реакції. 2.Судини якого типу та калібру переважно вражаються при атеросклерозі: а) дрібні артерії та венули; б) артерії та вени середнього діаметру; в) аорта та її гілки; г) капіляри.
3. Характеристиками нестабільної бляшки є все, крім одного: а) велике ліпідне ядро; б) бляшка значно звужує просвіт судини (понад 50% просвіту), тобто є гемодинамічно значущою; в) високий вміст в бляшці клітин запалення (макрофагів та Т-лімфоцитів); г) підвищена активність протеолітичних ферментів, що руйнують фіброзну капсулу; д) тонка еластична покришка схильна до пошкоджень та розривів.
4. Можливі ускладнення атеросклеротичної бляшки всі, крім одного: а) розрив чи виразкування покришки з подальшою адгезією та агрегацією тромбоцитів з утворенням тромбу; б) крововилив внаслідок розриву тонкої покришки бляшки; в) утворення аневризм судинної стінки в результаті стоншення медії під бляшкою через некроз її клітин; г) відкладання солей кальцію в атероматозні маси, що веде до ущільнення бляшки; д) розсмоктування бляшки.
5. До факторів серцево-судинного ризику, що модифікуються, належать: а) дисліпідемії; б) артеріальна гіпертензія; в) паління; г) порушення вуглеводневого та жирового обміну (гіперглікемія, цукровий діабет, ожиріння); д) все перераховане.
6. До факторів серцево-судинного ризику, що не модифікуються, відносять: а) вік; б) стать; в) підвищення артеріального тиску; г) вірні варіанти відповіді «а» та «б».
7. Основні патогенетичні складові атеросклерозу всі, крім одного: а) збільшення атерогенних та зменшення антиатерогенних фракцій ліпопротеїдів; б) дисфункція ендотелію; в) запаленні судинної стінки; г) генетичні чинники; д) безпосередня дія інфекційних агентів на стінку судин.
8. Найбільш атерогенною фракцією ліпопротеїдів є: а) ліпопротеїди високої щільності; б) ліпопротеїди низької щільності; в) ліпопротеїди дуже низької щільності; г) ліпопротеїди проміжної щільності.
9. Холестерин в крові транспортується, насамперед, за допомогою: а) ліпопротеїдів низької щільності; б) ліпопротеїдів високої щільності; в) ліпопротеїдів дуже низької щільності; г) хіломікронів.
10. Транспорт тригліцеридів забезпечують насамперед, а) хіломікрони та ліпопротеїди дуже низької щільності; б ліпопротеїди низької щільності; в) ліпопротеїди високої щільності; г) макрофаги.
11.За класифікацією гіперліпідемій згідно ВООЗ найбільш атерогенними є такі типи гіперліпідемій: а) I; б) II; в) III; г) IV і V; д) вірні відповіді б, в.
12. Норма загального холестерину та холестерину ліпопротеїдів низької щільності в популяції становить відповідно: а) ≤5,0 та ≤3,0; б) ≤4,5 та ≤2,5; в) ≤5,5 та ≤3,5 г) норми не встановлені.
13. Норма загального холестерину та холестерину ліпопротеїдів низької щільності у хворих з серцево-судинними захворюваннями: а) ≤5,0 та ≤3,0; б) ≤4,5 та ≤2,5; в) ≤5,5 та ≤3,5 г) норми не встановлені.
14. При якому % звуження судин з’являється клінічна симптоматика атеросклерозу: а) понад 70%; б) понад 50%; в) менше 50%; г) симптоми з’являються при мінімальному звуження судини.
15. Атеросклероз грудної аорти клінічно може проявлятися: а) посиленою пульсацією дуги аорти в югулярній ямці; б) збільшенням ширини судинного пучка понад 4-6см; в) посиленням і металевим відтінком II тону та функціональним систолічним шумом на аортою; г) асиметричністю пульсу та тиску на артеріях верхніх кінцівок; д) всі відповіді вірні.
16. Атеросклероз черевного відділу аорти проявляється вказаними симптомами, крім одного: а) нападоподібним болем в животі через 20-30 хв після прийому їжі; б) порушенням моторної та секреторної функції шлунку та кишечнику; в) збільшенням ваги тіла; г) появою функціонального систолічного шуму в епігастральній ділянці.
17. Ознаками атеросклерозу ниркових артерій є: а) зниження систолічного тиску на нижніх кінцівках; б) систолічний шум на стегновій артерії і черевній аорті; в) переміжна кульгавість; г) вазоренальна артеріальна гіпертензія.
18. Неінвазивні методи діагностики атеросклерозу всі, крім одного: а) рентгенографія; б) ангіографія; в) ультразвукове дослідження судин; г) комп’ютерна та магнітно-резонансна томографія.
19. Атеросклероз черевного відділу аорти слід диференціювати з: а) панкреатитом; б) холециститом; в) виразковою хворобою шлунку та дванадцятипалої кишки; г) всі відповіді вірні.
20. Атеросклероз коронарних артерій з клінікою ішемічної хвороби серця потрібно диференціювати з: а) нейроциркуляторною дистонією; б) некоронарогенними захворюваннями міокарду; в) виразковою хворобою; г) перикардитом; д) усіма вказаними хворобами.
21. Групи препаратів, що застосовуються для лікування дисліпідемій: а) статини; б) фібрати; в) секвестранти жовчних кислот; г) нікотинова кислота; д) всі відповіді вірні; е) немає вірних відповідей. 22. Основна група препаратів для зниження загального холестерину та холестерину ліпопротеїдів низької щільності: а) статини; б) фібрати; в) секвестранти жовчних кислот; г) нікотинова кислота.
23. Основна група препаратів для зниження тригліцеридів: а) статини; б) фібрати; в) секвестранти жовчних кислот; г) ацетилсаліцилова кислота.
24. Ішемічна хвороба серця – це: а) захворювання міокарду, зумовлене гострою чи хронічною невідповідністю між потребою міокарду в кисні і величиною коронарного кровоточу; б) захворювання міокарду, зумовлене дією інфекційних чинників; в) функціональне захворювання серцево-судинної системи, що характеризується нестійкістю пульсу, тиску, кардіалгією, дихальним дискомфортом, вегетативною дисфункцією за доброякісного перебігу; г) порушення розвитку серця, що призводять до перевантаження та недостатності міокарду камер серця.
25. Найчастішою причиною ІХС є: а) атеросклероз; б) спазм коронарних артерій під дією токсичних агентів; в) коронарит (при сифілісі, системних захворюваннях сполучної тканини); г) емболія коронарної артерії (при інфекційному ендокардиті, фібриляції передсердь, вадах серця).
26. Згідно класифікації ІХС розрізняють всі форми, крім однієї: а) раптова коронарна смерть; б) порушення ритму та провідності; в) стабільна стенокардія напруги; г) нестабільна стенокардія; д) гострий інфаркт міокарду.
27. До нестабільної стенокардії не відносять: а) стенокардію, що вперше виникла; б) прогресуючу стенокардію; в) ранню післяінфарктну стенокардію; г) вазоспастичну стенокардію. 28. Раптова коронарна смерть – це раптова смерть від серцевих причин протягом: а) однієї години від появи симптомів; б) двох годин від появи симптомів; в) 30 хвилин від появи симптомів; г) доби від появи симптомів.
29. Найчастіший механізм зупинки кровообігу при раптовій коронарній смерті: а) фібриляція шлуночків; б) асистолія; в) електромеханічна дисоціація.
30. Основні ознаки зупинки кровообігу всі, крім: а) втрата свідомості; б) клонічні та тонічні судоми; в) відсутність пульсації на крупних артеріях; г) зупинка дихання чи агональне дихання; д) звуження зіниць.
31. Необхідна частота компресій при проведенні серцево-легеневої реанімації: а) 100 компресій за хвилину; б) 60 компресій за хвилину; в) 120 компресій за хвилину; г) частота компресій не має суттєвого значення.
32. Співвідношення частоти компресій та дихань при проведенні серцево-легеневої реанімації: а) 30:2; б) 30:1; в) 15:2.
33.Глибина компресії при проведенні серцево-легеневої реанімації повинна складати: а) 1-2 см; б) 3-4 см; в) 5 см; г) понад 5 см.
34.Який метод діагностики доцільно використати для виявлення атеросклерозу коронарних артерій: а) визначення рівня ліпопротеїдів низької щільності; б) визначення рівня загального холестерину; в) визначення рівнів АЛТ та АСТ; г) ангіографія коронарних судин; д) визначення рівня С-реактивного білку.
35. Який з перерахованих чинників сприяє розвитку ІХС: а) зниження в крові рівня холестерину ліпопротеїдів високої щільності; б) зниження в крові рівня холестерину ліпопротеїдів низької щільності; в) артеріальна гіпотензія; г) підвищення в крові рівня холестерину ліпопротеїдів високої щільності; д) зниження в крові тригліцеридів.
Ситуаційні задачі. 1. У хворого 50 років з післяінфарктним кардіосклерозом при диспансерному обстеженні виявлено підвищений вміст холестерину. Яке цільове значення загального холестерину для цього хворого? А. ≤4,5 ммоль/л В. ≤5,0 ммоль/л С. ≤5,5 ммоль/л Д. ≤6,0 ммоль/л Е. ≤6,5 ммоль/л
2. Хворий Т., 64 років знаходився на стаціонарному лікуванні з приводу ішемічної хвороби серця. Стабільної стенокардії, III ФК. Гіпертонічної хвороби II стадії, III ступеню. При виписці хворому призначено прийом препаратів. Який з наведених медикаментів знижує рівень холестерину в крові? А. Триметазидин В. Метопролол С. Лізиноприл Д. Аторвастатин Е. Аспірин
3. Хворий 54 роки лікується в стаціонарі з приводу хронічного бронхіту. Серцево-судинної патології в нього не виявлено, однак рівень холестерину ліпопротеїдів низької щільності становить 4,0 ммоль/л. Якого цільового рівня холестерину ліпопротеїдів низької щільності слід намагатись досягти? А. ≤1,5 ммоль/л В. ≤2,0 ммоль/л С. ≤2,5 ммоль/л Д. ≤3,0 ммоль/л Е. ≤3,5 ммоль/л
4. У хворого 64 років виявлено підвищення артеріального тиску 170/130 мм рт.ст., зміщення лівої межі серця ліворуч, акцент II тону на аорті, систолічний шум в навколо пупковій ділянкі. Про яке захворювання слід думати? А. Коарктація аорти В. Есенціальна артеріальна гіпертензія С. Ішемічна хвороба серця Д. Атеросклероз ниркових артерій Е. Недостатність клапанів аорти
5. Хворий П., 57 років, скаржиться на підвищення тиску до 190/90 мм рт.ст. При фізикальному обстеженні: посилена пульсацією дуги аорти в югулярній ямці; збільшення ширини судинного пучка понад 4-6см; посилення і металевий відтінок II тону та систолічний шум на аорті; асиметричність пульсу та тиску на артеріях верхніх кінцівок. Яке захворювання можна запідозрити у хворого? А. Атеросклероз дуги аорти В. Атеросклероз грудного відділу аорти С. Атеросклероз черевного відділу аорти Д. Атеросклероз ниркових артерій Е. Атеросклероз судин нижніх кінцівок
6. Хворий 45 років, поступив в стаціонар зі скаргами на підвищення артеріального тиску до 160/120 мм рт.ст. При обстеженні виявлено систолічний шум в навколопупковій ділянці. Яке інструментальне дослідження дозволить підтвердити діагноз атеросклерозу ниркових артерій? А. Ультразвукове дослідження нирок В. Загальний аналіз сечі С. Ангіографія ниркових артерій Д. Аналіз сечі за Нечипоренко Е. Оглядова рентгенографія органів черевної порожнини
7. Хвора 62 роки госпіталізована до стаціонару з клінікою гострого живота. Протягом останнього часу хвору турбували нападоподібні болі в животі через 20-30 хв після прийому їжі; відрижка, метеоризм, чергування закрепу та діареї. Схудла на 8 кг протягом 3 місяців. Перед госпіталізацією раптово з’явився інтенсивний біль в навколо пупковій ділянці, порушення кишкової перистальтики. При обстеженні вислуховувується систолічний шум в епігастральній ділянці, підвищений вміст холестерину в крові. Який діагноз можна запідозрити? А. Гострий апендецит В. Тромбоз мезентеріальних артерій С. Гострий панкреатит Д. Перитоніт Е. Перфорація органів черевної порожнини
8. Хвора 62 роки госпіталізована до стаціонару з клінікою гострого живота. Протягом останнього часу хвору турбували нападоподібні болі в животі через 20-30 хв після прийому їжі; відрижка, метеоризм, чергування закрепу та діареї. Схудла на 8 кг протягом 3 місяців. Перед госпіталізацією раптово з’явився інтенсивний біль в навколо пупковій ділянці, порушення кишкової перистальтики. При обстеженні вислуховувується систолічний шум в епігастральній ділянці, підвищений вміст холестерину в крові. Який метод діагностики допоможе підтвердити діагноз тромбозу мезентеріальних судин? А. Ультразвукове дослідження черевної порожнини В. Фіброгастродуоденоскопія С. Комп’ютерна томографія органів черевної порожнини Д. Ангіографія мезентеріальних судин Е. Оглядова рентгенографія органів черевної порожнини
9.У потерпілого діагностовано зупинку серцевої діяльності та дихання. Поруч знаходиться рятувальник без медичної освіти. З чого йому слід починати серцево-легеневу реанімацію? А. Відновлення прохідності дихальних шляхів В. Штучна вентиляція легенів С. Непрямий масаж серця
10. У потерпілого діагностовано зупинку серцевої діяльності та дихання. Поруч знаходиться рятувальник без медичної освіти. Серцево-легеневу реанімацію він розпочав з виконання непрямого масажу серця. З якою частотою йому слід проводити потерпілому компресії? А. 100 компресій за хвилину В. 80 компресій за хвилину С. 60 компресій за хвилину
Контрольні питання 1. Атеросклероз. Визначення. Етіологія та патогенез. Клінічні прояви атеросклерозу грудної та черевної аорти, екстра- та інтракраніальних артерій, коронарних, мезентеріальних, реальних артерій та в артерій нижніх кінцівок.. Профілактика. 2.Лабораторна та інструментальна діагностика атеросклерозу. Визначення типу гіперліпопротеїдемії. Неінвазивні та інвазивні методи візуалізації атеросклерозу. 3. Диференційний діагноз при атеросклеротичному ураженні різної локалізації. 4. Лікування атеросклерозу: немедикаментозні та медикаментозні методи. 5. Первинна та вторинна профілактика атеросклерозу. 6. Ішемічна хвороба серця. Визначення поняття. Етіологія. Патогенез. Класифікація ВООЗ. 7. Раптова зупинка кровообігу. Клінічні прояви. Критерії діагностики. 8. Принципи серцево-легеневої реанімації. Практичні завдання 1. Опитування хворого з ознаками атеросклеротичного ураження судин, виявлення факторів серцево-судинного ризику. 2. Об’єктивне обстеження хворих з атеросклерозом різної локалізації, включаючи огляю, пальпацію, перкусію та аускультацію. 3. Складання плану обстеження хворого із застосуванням лабораторних та інструментальних методів. 4. Оцінка прогнозу з використанням системи оцінки серцево-судинного ризику SCORE. 5. Диференційний діагноз атеросклерозу різної локалізації. 6. Складання плану лікування хворого, включаючи дієту, фізичні навантаження та медикаментозну терапію. 7. Визначення заходів первинної та вторинної профілактики з урахування загального серцево-судинного ризику конкретного хворого. 8. Надання невідкладної допомоги при раптові зупинці кровообігу. Рекомендована література 1. Внутрішня медицина: навчальний посібник / за редакцією І.І.Сахарчука, П.Ф.Дудки, Л.Ф. Конопльової та ін. – К.:Книга плюс, 2011.- с 186-188. 2. Серцево-судинні захворювання. Рекомендації з діагностики, профілактики та лікування / за ред. В.М.Коваленка, М.І.Лутая.- К.: Моріон, 2011.- с. 50-83. 3. Внутренние болезни. Сердечно-сосудистая система / под ред. Ройтберга Г.Е., Струтынского А.В.- М.: Издательство БИНОМ, 2003.- с.283-363. 4. Mary Fran Hazinski. Обзор рекомендаций Американской Ассоциации сердечных заболеваний по СЛР и неотложной помощи при сердечно-сосудистых заболеваниях от 2010 года / Медицина неотложных состояний.-2011, №1-2.- 33 с. (http://anest.ugansk.ru/files/Reanimation_2010.pdf)
Дата добавления: 2016-03-26 | Просмотры: 339 | Нарушение авторских прав |