|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
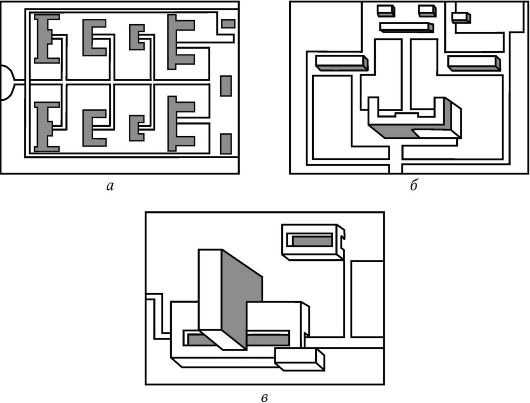
СОВРЕМЕННЫЕ СИСТЕМЫ ЗАСТРОЙКИ БОЛЬНИЦ, ИХ ГИГИЕНИЧЕСКАЯ ОЦЕНКАВ настоящее время существует несколько систем застройки больниц: централизованная, децентрализованная (павильонная) и смешанная системы. Централизованная система застройки характеризуется двумя типами размещения: моноблочным, где все функциональные подразделения лечебных 4учреждений (ЛУ) располагаются в одном корпусе - моноблоке, и централизованно-блочным, при котором часть подразделений находится в главном корпусе, остальные - взда-ниях меньшей этажности (блоках), соединенных с основным корпусом переходами. Децентрализованная система объединяет в себе павильонный и смешанный типы застройки ЛУ (рис. 5). Децентрализованная или павильонная система застройки в наибольшей степени отвечает гигиеническим требованиям. При де-
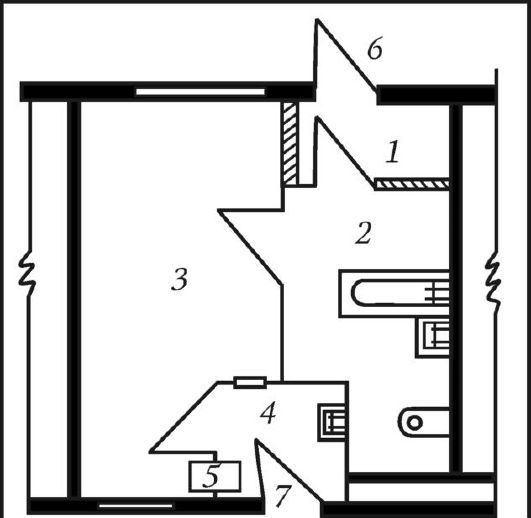
Рис. 5. Системы строительства больниц: а - децентрализованная; б - смешанная; в - централизованная централизованной системе застройки больница состоит из ряда отдельных 1-3-этажных зданий. Каждое здание имеет свое назначение - терапия, хирургия, физиотерапия, административные службы, хозяйственные и т. д. Наиболее часто такая система применяется при сооружении детских, инфекционных и туберкулезных больниц, так как при этом достигается полная изоляция больных каждой инфекцией. Децентрализованная система позволяет устроить изолированный сад для каждого отделения, что способствует созданию в больнице тишины и покоя. Вместе с тем децентрализованная система имеет ряд недостатков. К ним относятся: - необходимость дублирования во всех лечебных корпусах специальных лечебно-диагностических кабинетов (рентгеновского, физиотерапии, лабораторий и т. д.); - транспортировка пищи из центральной кухни по наружным дорожкам; - транспортировка больных из одного приемного покоя; - увеличение площади участка, а следовательно, и удорожание благоустройства и подземных коммуникаций. Тем не менее децентрализованная система застройки в свое время сыграла положительную роль в ограничении распространения больничных инфекций и создании более благоприятных условий пребывания больных. В условиях павильонной застройки легче изолировать больных с различными формами заболеваний, можно обеспечить лучший микроклимат, особенно инсоляционный режим в помещениях, световой климат. Больше возможностей для пребывания больных на свежем воздухе. Первая больница в России была построена на 15 коек в Москве при царе Алексее Михайловиче на пожертвования боярина Федора Ртищева (1654). Энергичное больничное строительство началось при Петре I. Он первый организовал строительство госпиталей. Всего их было построено при нем 10, а к концу XVIII в. уже около 30. Вполне естественно, что эти больницы строились без соблюдения каких бы то ни было гигиенических требований. Условия пребывания в них были крайне неблагоприятными. Н. И. Пирогов так описывал гигиенические условия в лефортовском госпитале: "Огромные (на 60-100 человек) палаты его, темные, сырые, без вентиляции, были переполнены больными, которые размещались без учета характера заболеваний, и в госпитале царили внутрибольничные заражения". Поэтому строительство павильонных больниц, где больных стали размещать с учетом заболеваний, было прогрессивным. Но с течением времени, с развитием общей и санитарной культуры населения, санитарной техники, средств бытового обслуживания высокая степень разобщения больных потеряла свою актуальность. Использование лифтового обслуживания увеличило транспортные возможности больных и персонала. Поэтому увеличение этажности больничных зданий не создало дополнительных неудобств в обслуживании пациентов. В последнее время перешли к строительству больниц по централизованной и смешанной системам. В больницах централизованного типа рациональнее используются коечный фонд, врачебные кадры, медицинская техника, эффективнее и шире применяются современные методы диагностики и лечения. Здесь имеется возможность максимального централизованного использования специализированных лечебно-диагностических и вспомогательных отделений (рентгенодиагностики, клинических лабораторий, отделений функциональной диагностики, а также операционных, родильных и анестезиологических) и отделений интенсивной терапии. Такие больницы легче подключить к внешним коммуникациям, обеспечить бесперебойным теплом, эффективной центральной стерилизацией материалов и инструментария, дезинфекцией постелей и др. При этом значительно сокращаются протяженность транспортных путей и экономические затраты. Однако и эта система имеет целый ряд серьезных недостатков: концентрация большого числа ослабленных больных и персонала на ограниченной территории многоэтажного здания; трудности в организации и поддержании лечебно-охранительного и санитар-но-противоэпидемического режимов; шумовое загрязнение больничной среды. Все это ухудшает показатели микроклимата помещений; создает опасность распространения микрофлоры по всему зданию из-за активного перемещения воздушных потоков по этажам. Недостатки децентрализованной и централизованной систем застройки во многом устраняются при смешанной системе застройки. При этой системе все основные палатные отделения, не требующие изоляции, объединяются в главном корпусе, имеющем 4-5 этажей, а иногда и больше. В главном корпусе устраиваются все централизованные, хорошо оснащенные и оборудованные лечебно-диагностические отделения: рентгенологическое, физиотерапевтическое, клинико-диагностическая лаборатория, приемное отделение. Отделения, которые требуют обособленного расположения (инфекционное, родильное, детское), при смешанной системе застройки размещаются в отдельных зданиях с изолированными садово-парковыми участками. Поликлиника, административно-хозяйственные помещения также располагаются в отдельно стоящих зданиях. Смешанная система застройки широко используется как в нашей стране, так и за рубежом в связи с экономической и санитарно-гигиенической обоснованностью. Более того, ЛПУ, построенные по централизованной системе, всегда имеют признаки (элементы) системы смешанной, имея в своем составе отдельно стоящие здания различного назначения (патологоанатомическое отделение, прачечная, мастерские, хозяйственные службы и др.). Одной из наиболее прогрессивных систем застройки больниц является централизованно-блочная система. При использовании этой системы различают стационарную часть, где размещаются преимущественно палатные секции, модернизированную часть здания, которая включает диагностический комплекс и операционный блок. При такой системе всегда сохраняется возможность достроить палатный комплекс, модернизировать диагностический, не затрагивая остальные. Современные решения генпланов больниц, как вновь строящихся, так и реконструируемых, могут отличаться от описанных выше схем, могут использовать комбинации фрагментов разных систем застройки с целью объединения их достоинств и устранения недостатков. Мощность больниц диктуется местными условиями. Но общая тенденция склоняется сегодня к укрупнению больниц. Если раньше было значительное число больниц на 25-50 коек, то сегодня, с изменением медицинских технологий, считается целесообразным строить больницы на 600-1200 коек. В таких больницах персонал и медицинская техника могут быть использованы более рационально. ГИГИЕНИЧЕСКИЕ ТРЕБОВАНИЯ К АРХИТЕКТУРНО-ПЛАНИРОВОЧНЫМ РЕШЕНИЯМ Планировка и состав функциональных подразделений определяются профилем и коечным фондом, необходимостью централизации и изоляции отдельных структурных подразделений. В основу гигиенических требований к архитектурно-планировочным решениям положены следующие моменты: - необходимость выделения в отдельные корпуса (блоки) тех функциональных подразделений, к которым предъявляются наибо- лее строгие гигиенические требования (операционные, реанимационные, инфекционные и другие отделения); - группировка однородных подразделений и помещений вокруг автономных лестнично-лифтовых узлов в пределах блоков; - обеспечение прямых связей между операционным блоком, отделением реанимации и интенсивной терапии и палатными отделениями общего профиля; - разделение "чистых" и "грязных" вертикальных и горизонтальных потоков для персонала, больных и медико-технологического оборудования и т. д.; - обеспечение раздельного размещения лечебно-диагностических помещений для больных стационара и поликлиники собственными узлами коммуникаций. Ведущую роль в планировке ЛПУ играют лечебно-диагностические и палатные отделения, доля которых в общем строительном объеме составляет около 80 %. Здания лечебных учреждений следует проектировать не выше девяти этажей. Целесообразно располагать лечебно-диагностические и служебные помещения в нижних этажах, а палатные секции в верхних этажах. Палатные отделения детских больниц (в том числе палаты для детей до 3 лет с матерями) следует размещать не выше пятого этажа здания, для детей в возрасте до 7 лет и детские психиатрические палаты - не выше второго этажа. Расположение приемного отделения в структуре больницы зависит от системы застройки: - при децентрализованной системе приемное отделение располагается в отдельном корпусе; - при смешанной-вглавном корпусе; - при централизованной - в общем здании. Приемное отделение должно иметь определенный набор помещений: - вестибюль для ожидания с туалетом; - регистратуру; - помещения для осмотра, сортировки больных (смотровая, санитарный пропускник); - диагностические помещения (процедурная; перевязочная для срочной хирургической помощи; рентгеновский кабинет; экстренная операционная; лаборатория для срочных анализов); - помещения для временной изоляции больных; - помещения для хранения дезсредств; мини-дезкамеру для обработки вещей педикулезных больных. Одна из основных функций приемного отделения - предупреждение заноса и распространения внутрибольничных инфекций (ВБИ). Выполнение этой функции достаточно сложно на территории данного подразделения из-за: - большого потока больных и посетителей; - тесного контакта персонала с посетителями, в том числе необследованными, инфекционными больными; - необходимости в экстренном вмешательстве; - проведения первичной санитарной обработки; - пересечения "чистых" и "грязных" потоков. Прием детей и инфекционных больных производится в индивидуальных приемно-смотровых боксах (рис. 6). Бокс имеет наружный вход для больного и внутренний - для врача. Площадь бокса - 15 м2, после каждого приема больного должна производиться дезинфекция помещения. Основной единицей внутренней планировки отделений является палатная секция. Больничная или палатная секция - это архитектурно-планировочное и функционально-структурное подразделение больницы, которым и определяется внутренняя планировка здания. Палатная секция представляет собой изолированный комплекс палат и вспо-
Рис. 6. План бокса: 1 - тамбур на входе; 2 - санитарная комната; 3 - палата; 4 - шлюз на выходе из отделения; 5 - окно передачи; 6 - вход с улицы; 7 - вход из коридора могательных помещений, предназначенных для больных с однородными заболеваниями. Палатная секция является местом круглосуточного пребывания больных в условиях определенного режима, который принято называть лечебно-охранительным. Сущность лечебно-охранительного режима заключается в том, чтобы устранить отрицательные факторы внешней среды (шум, температурный дискомфорт, больничные запахи, психологические травмы и т. д.) и мобилизовать положительные стороны, способствующие повышению психологического и соматического тонуса больных, скорейшему восстановлению их здоровья и трудоспособности. Выполнению этого режима во многом способствует правильная с гигиенической точки зрения внутренняя планировка палатных секций. Палатная секция должна быть непроходимой. Количество коек в секции, кроме инфекционных и психиатрических отделений, должно быть не более 30, для детских отделений (дети в возрасте до 1 года) - 24, инфекционных и психиатрических - по заданию. Палаты каждой секции должны быть не более чем на 4 койки, при этом две палаты должны быть на 1 койку и не менее 2 палат - по 2 койки. Иными словами, в каждой секции на 30 коек рекомендуется 60 % палат на 4 койки, 20 % - на 2 койки и 20 % - на 1 койку. Транспортные узлы (лифты) располагаются вне секции. Санитарные узлы (туалет, душ, ванна) должны быть максимально приближены к палатам. Должны быть разделены и максимально сокращены потоки грязного и чистого белья, больных и персонала. Для каждой секции предусматриваются процедурная (перевязочная), пост медицинской сестры, помещения личной гигиены, дневного пребывания, смотровые и санитарные узлы. Общие помещения (столовая, буфетная, кабинеты персонала и др.) размещаются между секциями в нейтральной зоне. Для профилактики внутрибольничных инфекций при выходе из нейтральной зоны в палатную секцию устанавливаются шлюзы, а в палатах - припалатные вентиляционные шлюзы. Кроме этих архитектурно-планировочных приемов для изоляции больных с инфекционной патологией используются палаты-боксы и полубоксы, имеющие только один вход из коридора. Бокс является основной структурной единицей палатной секции в инфекционном отделении. Бокс предусматривают на 1 или 2 больных, площадь однокоечного бокса должна составлять 22 м2, двухкоечного - 26 м2. Если в боксированном отделении 25 % коек располагаются в боксах на 1 койку, а остальные - в боксах на 2 койки, такое отделение может принимать больных с различными инфекциями. Для операционных блоков главным планировочным требованием является их изоляция при сохранении удобных функциональных связей с остальными подразделениями ЛУ. Операционный блок - это структурное подразделение больницы, состоящее из операционных и комплекса вспомогательных помещений, предназначенных для проведения хирургических операций. Различают два вида операционных блоков в зависимости от специализации хирургических стационаров (отделений): общепрофильные и специализированные - травматологические, кардиохирургические, ожоговые и т. п. При этом в состав блока вводятся дополнительные помещения в зависимости от специализации стационаров. В многопрофильной больнице должны быть предусмотрены септические и асептические операционные в соотношении 1:3. Функциональное зонирование операционных блоков предусматривает выделение: - стерильной зоны (собственно операционной); - зоны строгого режима (предоперационной, послеоперационной палаты); - зоны ограниченного режима (стерилизационной, гипсовой, рентгенодиагностической); - общебольничной зоны, которая отделяется от зоны ограниченного режима шлюзом и санитарным пропускником. Последняя зона включает кабинеты персонала, помещения для хранения крови, гипса и т. д. Такое строгое зонирование операционного блока предусматривает разделение "грязного" и "чистого" потоков для персонала, больных, инструментов, белья, аппаратуры и т. д. Конечным пунктом "чистых" потоков могут быть только операционные. В операционной площадью 36 м2 и высотой 3,5 м должен быть размещен только один операционный стол. Операционная такого объема обслуживает хирургическое отделение на 30 коек. В больницах скорой помощи предусматривается одна операционная на 25 коек. Площадь операционной для ортопедических, нейрохирургических отделений - 42 м2, кардиохирургических - 46 м2. Послеоперационные палаты проектируются из расчета одной кровати на один операционный стол. При планировке палат реанимации и интенсивной терапии необходимо предусмотреть возможность непрерывного наблюдения за каждым больным с поста медицинской сестры и свободный доступ к койке больного со всех сторон. Дата добавления: 2014-12-11 | Просмотры: 2324 | Нарушение авторских прав |