|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
В. Гастростомия Джейнуэя
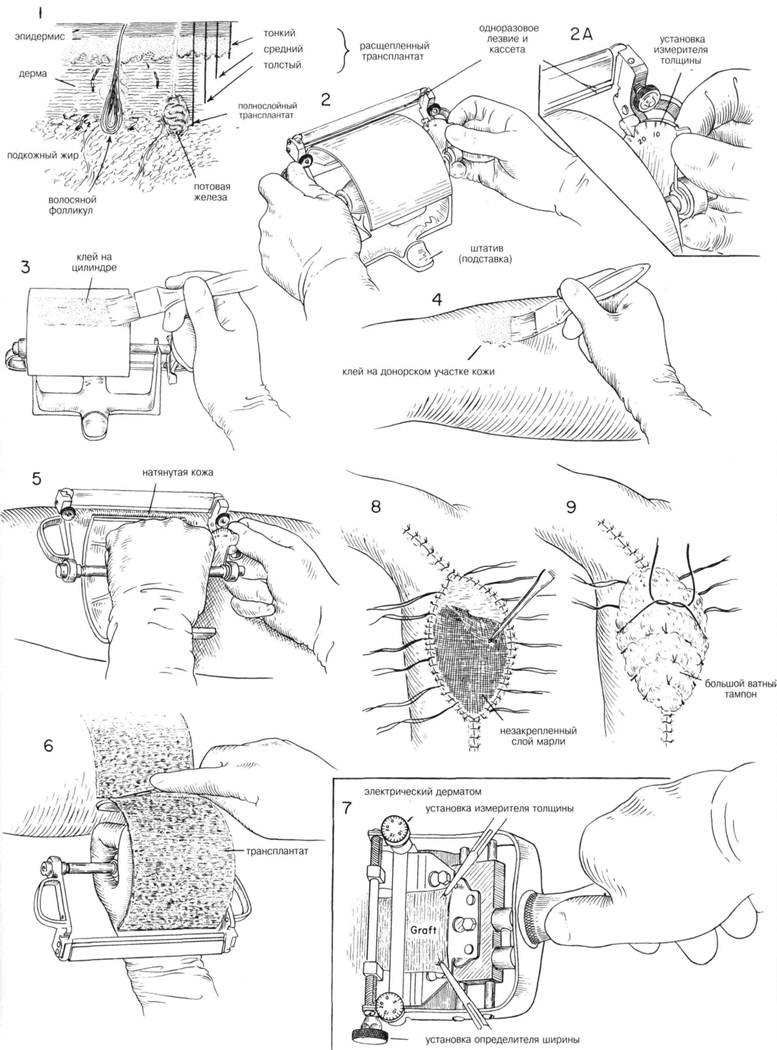
Дерматом Пэджетта — прототип цилиндрических дерматомов других изобретателей. Он бывает с одноразовьми лезвиями или с многоразовым лезвием. Цилиндр и лезвие дерматома тщательно регулируются и проверяются, устанавливается уровень толщины трансплантата (Рис. 2 и 2А). Цилиндр и донорский участок кожи тщательно протираются эфи ром или ацетоном для обезжиривания. Тампоном или кисточкой цилиндр и донорский участок кожи смазывают дерматомным клеем (Рис. 3 и 4). Клей должен быть достаточно жидким. Если клей слишком густой, необходимо добавить растворитель. Затем клею дают время, чтобы он высох. Ведущий край дерматома располагают так, чтобы он соприкасался с уплотнившимся участком кожи и плотно прижимают (Рис. 5). Перед тем, как начать отделение кожи, ведущий край дерматома слегка приподнимают. Во время срезания кожи необходимо постоянно прижимать цилиндр дерматома, и движения лезвия должны быть ритмичными. Необходимо следить, чтобы лезвие срезало кожу на одинаковую глубину как в центре, так и по краям дерматома. Трансплантат, приклеивающийся к дерматому, аккуратно отделяют острым скальпелем от цилиндра (Рис. 6). Трансплантат осторожно стягивают с дерматома и аккуратно свернутым хранят в физрастворе до надобности. ЭЛЕКТРИЧЕСКИЕ И ПНЕВМАТИЧЕСКИЕ ДЕРМАТОМЫ. Донорский участок кожи должен быть плоской, плотной поверхностью, поэтому чаще всего для этого используют участки спины и бедер. Лезвие тщательно проверяется и безопасно закрепляется в дерматоме. Когда достигается желаемая ширина и толщина, на донорский участок кожи наносится тонкий слой минерального масла и плотно прижимают дерматом. Дерматом передвигают до тех пор, пока не достигается необходимая длина кожи. Если необходим очень длинный сегмент кожи, ассистент может захватить его пинцетом и натягивать по мере движения дерматома (Рис. 7). Чем сильнее прижимать дерматом к коже, тем глубже слой среза. Если надо пересадить большие участки кожи, например, при обширных ожогах, для лучшего эффекта используется техника послойной сетчатой трансплантации. Перед пересадкой кожи необходимо осуществить гемостаз. Если на место пересадки невозможно наложить обычную давящую повязку применяют () повязку. Имплантат помещается в раневой дефект. Кожа по краям раны аккуратно обрезается и имплантат тщательно совмещается с кожей шелком узловым швом. Нитки завязываются, но не обрезаются (Рис. 8). Наилучшее сопоставление кожных краев может быть достигнуто дальнейшим наложением узловых или непрерывных швов. На трансплантат накладывается незакрепленный слой марли, а затем покрывается ватой. Затем необрезанные концы шелковых швов аккуратно связываются поверх наложенной ваты (Рис. 9). Особенно важна иммобилизация этого участка. Если участок-реципиент представляет собой грануляции, трансплантат прикрепляется к краям дефекта несколькими швами иди закрепляется полосками пластыря. Перед наложением повязки проверяют петли под трансплантатом сгустков крови. На трансплантат накладывается слой марли, затем — тугая давящая повязка, тщательно закрепленная и приводящая к полной иммобилизации данного участка. ОБРАБОТКА ДОНОРСКОГО УЧАСТКА КОЖИ. На донорский участок кожи накладывается одиночный марлевый слой. Затем накладывается неакклюзионная повязка. На следующий день повязка удаляется, остается только марлевый слой, лежащий непосредственно на ране. В таком виде он все и остается, пока донорский участок не покроется эпителием и слой марли не отпадет. Если в повязке скапливается серозный экссудат, его надо аккуратно смывать. ПОСЛЕОПЕРАЦИОННЫЙ УХОД. Частота смены повязок различная в каждом случае. Если решено не накладывать повязки, трансплантат должен быть защищен от различных повреждений проволочным каркасом или каким-либо другим защитным устройством. Это позволит хирургу эвакуировать серозный экссудат и сгустки крови, скапливающиеся под трансплантатом и применяется если участок-реципиент меньше оптимального. Наложенная на рану круговая повязка может не меняться от 5 дней до 1 недели. Осмотр краев такой повязки дает возможность оценить количество и характер скапливающейся под ней жидкости. Если при смене повязки обнаруживается скопление серозного экссудата под трансплантатом, это не обязательно означает что происходит отторжение трансплантата. Необходимо разрезать трансплантат над скоплением серозного содержимого и выпустить экссудат с дальнейшим наложением тугой повязки на 24—48 ч. Если вместо серозного содержимого под трансплантатом скапливается кровь, то при таком же методе его отделения можно ожидать отторжения значительного участка трансплантата. Тем не менее, гематома должна быть ликвидирована и повязка сменена. Особого внимания и наблюдения требуют трансплантаты нижних конечностей, особенно у больных с венозной недостаточностью. Повышение венозного давления может привести к отеку трансплантата и его значительному отторжению в течение 14—21 дня после пересадки кожи. После полного заживления применяются ежедневные аппликации небольших количеств холодной пасты, ланолина и других гидрофильных мазей, что предотвращает шелушение и сохранит эластичность кожи. Заживление донорского участка кожи длится от 8 до 14 дней. ГЛАВА 206. ПЕРЕСАДКА КОЖИ
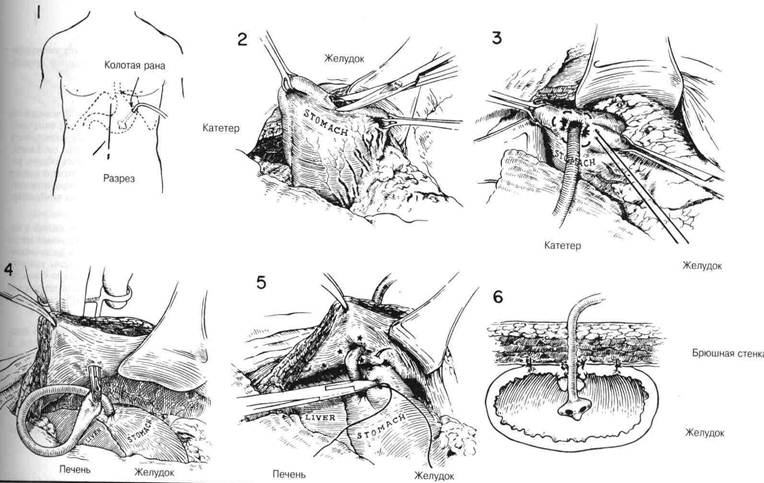
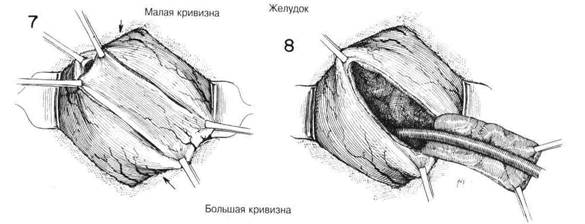
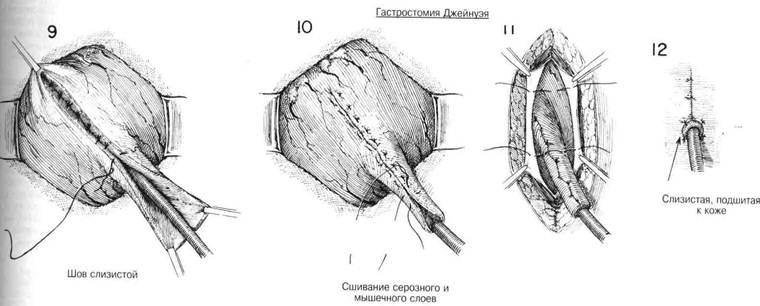
В. Гастростомия Джейнуэя Эта операция является одним из многих типов постоянных гастросто мий, используемых для того, чтобы избежать внутренней трубки и пред отвратить регургитацию раздражающего содержимого желудка. Така^ направленная в слизистую трубка, прикрепленная к коже, обычно со храняет свою проходимость при минимальной тенденции к закрытии слизистого отверстия. ХОД ОПЕРАЦИИ. Хирург осматривает соотношение желудка к пере дней стенке брюшины и затем с помощью зажима Аллиса намечае' прямоугольный лоскут, основание которого помещается около больше! кривизны, чтобы обеспечить надлежащее кровоснабжение (Рис. 7) Из за того, что лоскут, когда его разрежут, сократится, его делают несколь ко больше, чем кажется необходимым для того, чтобы в дальнейшем hi нарушить его кровоснабжения, когда этот лоскут будет сближен окол< катетера. Стенка желудка разделяется между зажимами Аллиса окол< малой кривизны, и прямоугольный лоскут получается за счет продленш разреза с каждой стороны по направлению к зажимам Аллиса на боль шой кривизне. Чтобы предотвратить загрязнение от содержимого же лудка и регулировать кровотечение, можно наложить длинные прямы» энтеростомические зажимы как выше, так и ниже места операции. Лоску стенки желудка оттягивают вниз, и вдоль внутренней поверхности лос куга помещают катетер (Рис.9). Слизистая мембрана закрывается непре рывным швом из кетгута или узловыми швами из шелка 0000. Внешни] слой, включающий серозную и подслизистую оболочки, также закрыва ется либо непрерывными кетгутовыми швами или, что предпочтитель нее, рядом узловых шелковых швов (Рис. 10 и 11). Когда этот коничес кий вход в желудок будет завершен около катетера, внутреннюю стенк желудка присоединяют к брюшине у линии шва с помощью дополни тельных швов из шелка 0000 (Рис.12). Желудочную трубку можно уста повить с помощью сшивающего аппарата. ЗАКРЫТИЕ. После того, как карман стенки желудка будет поднят i поверхности кожи, брюшину закрывают около катетера. Катетер можн< вывести через маленькую проколотую рану слева от основного разреза Слои брюшной стенки закрываются около этого, и слизистая оболочк, прикрепляется к коже несколькими швами (Рис.12) Катетеры прикреп ляются к коже полосками клейкой ленты помимо шва, прихватившей стежком катетер. ПОСЛЕОПЕРАЦИОННЫЙ УХОД. Когда вместо длительного носо желудочного отсоса используется временная Гастростомия типа Стамма то следует придерживаться обьгчных принципов декомпрессии желудк и замещения жидкости. Обычно трубка открепляется, как только воз вращается нормальная функция кишечника. Временная гастростомю дает неоценимый метод восстановления жидкости и питания. По срав нению с более утомительным и менее эффективным внутривенным спо собом, это предпочтительный метод, особенно для пожилых пациентов Временную гастростомию не следует снимать в течение как миниму» 7—10 дней, чтобы обеспечить соответствующую герметизацию брюши ны. Кроме того, ее не следует снимать, пока пищеварительная функции не вернется к норме, и не будут завершены все послеоперационньк исследования желудочной секреции. Когда постоянную гастростомию делают из-за непроходимости пище вода, то в течение суток можно безопасно вводить в катетер так» жидкости как вода и молоко, пока продолжается внутривенное усилен ное питание. Постепенно добавляются жидкости с высоким содержани ем калорий и витаминов. Через неделю или более катетер можно снят] и очистить, но тут же поставить на место из-за того, что синусный трак' при гастростомии типа Джейнуэя имеет тенденцию слишком быстр» закрываться. ГЛАВА 9. ГАСТРОСТОМИЯ
ГЛАВА 10. ЗАКРЫТИЕ ПЕРФОРАЦИИ — ПОДДИАФРАГМАЛЬНЫЙ АБСЦЕСС А. Закрытие перфорации (прободения) ПОКАЗАНИЯ. Прободение язвы желудка или двенадцатиперстной кишки является экстренной операцией, однако прежде, чем ее выполнять, нужно предусмотреть достаточное время на то, чтобы пациент мог оправиться от первоначального шока (в редких случаях он бьшает тяжелым и продолжительным) и на восстановление баланса жидкости. ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА. Наркотик используется против боли только после того, как установлен диагноз. Может быть необходимым внутривенное введение физраствора, глюкозы и цельной крови или плазмы, в зависимости от общего состояния пациента и от того, сколько времени прошло после прободения. Обычно парентерально вводятся антибиотики и назначается непрерывное отсасывание желудка. АНЕСТЕЗИЯ. Предпочтительна общая эндотрахеальная анестезия в сочетании с мышечными релаксантами. У тяжелых пациентов или пациентов с сильной респираторной инфекцией она заменяется на местную инфильтрационную анестезию ПОЛОЖЕНИЕ. Пациента кладут в удобное положение лежа на спине, ноги слегка ниже головы, чтобы поле было ниже края ребер и чтобы отток из желудка была в стороне от поддиафрагмальной области. ОПЕРАЦИОННАЯ ПОДГОТОВКА. Кожа подготавливается как обычно. РАЗРЕЗ И ОБНАЖЕНИЕ. Поскольку большинство прободении случаются в передней верхней поверхности первого отдела двенадцатиперстной кишки, то делается небольшой высокий разрез правой прямой мышцы по ее средней линии или правый парамедианный разрез. Берут культуру перитонеальной жидкости и отсасыванием удаляют как можно больше экссудата. Печень держат ретракторами кверху, обнажая наиболее частые места прободения. Это место может быть отгорожено сальником, если прободение просуществовало несколько часов, поэтому нужно очень осторожно приближаться к прободению, во избежание лишнего загрязнения. ХОД ОПЕРАЦИИ. Самый простой способ закрытия состоит в том, что накладывают три шва из тонкого шелка или кетгута через подслизистый слой на одной стороне, проводя их через область язвы и выводя на соответствующем рассстоянии с другой стороны язвы (Рис.1) Начиная с вершины язвы, швы очень осторожно завязывают, чтобы не порвать очень непрочные ткани. Длинные концы оставляют. (Рис.2) Закрытие упрочняют с помощью сальника, разводя в стороны длинные концы трех ранее завязанных швов и помещая вдоль линии шва небольшую часть сальника. Концы этих швов свободно завязывают, закрепляя сальник поверх места язвы (Рис. 3) Ткань может быть настолько уплотнена, что язву нельзя будет хорошо закрыть, и тогда возникнет необходимость изолировать прободение, закрепляя сальник непосредственно поверх язвы. При наличии прободной язвы желудка берут небольшую биопсию края прободения в связи с возможностью злокачественности. (Рис. 4 и 5). Сальник можно закрепить поверх линии шва (Рис.6) Ушивание язвы желудка можно сделать прочнее с помощью слоя узловых шелковых серозальных швов, поскольку опасность обструкции невелика. При наличии прободения явной карциномы, обычно бывает более безопасньм закрыть прободение, чтобы после выздоровления сделать резекцию. Если общее состояние пациента хорошее, и прободение продолжалось всего несколько часов, может быть оправдана резекция желудка. Некоторые хирурги предпочитают у неопасных больных делать ваготомию и пило-ропластику или антрэктомию прия раннем прободении язвы двенадцатиперстной кишки. ЗАКРЫТИЕ. Весь экссудат и жидкость удаляются отсасыванием. При большом загрязнении частицами пищи следует рассмотреть многократное орошение брюшной полости физраствором. Рану закрывают без дренажа. Следует рассмотреть временную гастростомию Стамма (Глава 9), поскольку может случиться длительная непроходимость. ПОСЛЕОПЕРАЦИОННЫЙ УХОД. Если пациент в сознании, его помещают в положение Фаулера. Постоянное отсасывание из желудка продолжается в течение нескольких дней, пока не будет уверенности, что привратник не закупорен отеком. Когда выполнена временная гас-тростомия, нужно проводить многократные анализы объема и выхода кислоты ночной 12-часовой секреции. Трубку снимают, когда желудок опорожняется удовлетворительно. Баланс жидкости поддерживается внутривенными вливаниями. Продолжается прием антибиотиков. Через три-четыре дня пациенту назначают строгий режим язвенной диеты. Простое закрытие прободения не излечило пациента от его язвы и не устранило его склонности к образованию другой. Следует помнить, что под- диафрагмальный или тазовый абсцесс может осложнить послеоперационный период. Определяют уровни сывороточного гастрина и продолжают интенсивное медицинское лечение. Дата добавления: 2014-12-11 | Просмотры: 2238 | Нарушение авторских прав |