|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Предлучевой периодВ предлучевом периоде проводят подготовку больного к лечению. Ее следует начинать с психологической подготовки. Пациенту разъясняют необходимость лучевого воздействия, его эффективность, указывают на возможные изменения самочувствия и некоторые лучевые реакции, особенности режима и питания. Беседа с больным должна вселить в него надежду и уверенность в хороших результатах лечения
Дальнейшими этапами подготовки являются усиленное питание с потреблением большого количества жидкости, насыщение организма витаминами (в частности, не менее I г витамина С в сутки), санация облучаемых поверхностей и полостей. n В местах, подлежащих облучению, кожа должна быть чистой, без ссадин и гнойничков. n Все физиотерапевтические процедуры и медикаментозные средства для наружного применения типа мазей, болтушек отменяют. n При облучении лицевого отдела головы проводят санацию полости рта. n Запрещают употребление спиртных напитков и курение. При сопутствующем воспалительном процессе назначают антибиотики, при анемии — средства для ее коррекции. Следующим ответственным этапом является клиническая тонометрия, описанная выше. Здесь же необходимо еще раз подчеркнуть, что в связи с появлением компьютерной и магнитно-резонансной томографии создаются принципиально новые возможности предельно точной наводки пучков излучения на мишень. От анализа расположения мишени на плоскости совершается переход к объемному восприятию опухоли, от анатомической информации — к геометрическим представлениям, к построению сложных дозиметрических распределений, обеспечиваемых компьютерными программами n На основании результатов клинико-радиобиологического анализа и топометрии подбирают такой вид излучения и такие физико-технические условия облучения, чтобы произошло поглощение намеченного количества энергии в опухоли при максимальном снижении дозы в окружающих тканях. Иными словами, устанавливают оптимальную суммарную поглощенную дозу излучения, разовую дозу (дозу от каждого облучения), общую длительность лечения.
С учетом топографоанатомических особенностей опухоли и ее гистологической структуры выбирают дистанционное контактное или сочетанное облучение. Определяют технологию облучения и вид устройства (аппарата), которое будет использовано. С лечащим врачом согласовывают условия проведения курса - амбулаторно или в стационаре. С инженером-физиком врач по дозиметрическому плану намечает оптимальное распределение полей для дистанционного облучения. Статическое облучение можно проводить через одно входное поле на поверхности тела (однопольное облучение) либо через несколько полей (многопольное облучение). Если поля расположены над облучаемой областью с разных сторон таким образом, чтобы опухоль оказалась в перекресте радиационных пучков, говорят о многопольном перекрестном облучении. Это наиболее распространенный способ. Он позволяет значительно увеличить очаговую дозу по сравнению с дозой в соседних органах и тканях. Основная задача клинической топометрии является определение объема облучения на основе точной информации о локализации, размерах патологического очага, а также об окружающих здоровых тканях и представление всех полученных данных в виде анатомо-топографической карты (срезы). Карту выполняют в плоскости сечения тела пациента на уровне облучаемого объекта. На срезе отмечают направления источников излучения при дистанционной лучевой терапии или расположение источников излучения при контактной терапии. Выбор количества, локализации, формы и величины полей строго индивидуален. Он зависит от вида и энергии излучения, требуемых разовой и суммарной доз, размеров опухоли, величины зоны ее субклинического распространения. Наиболее часто используют два противолежащих поля, три поля (одно спереди или сзади и два сбоку), четыре поля с перекрещивающимися в очаге пучками. При подвижном облучении источник радиации перемещается относительно больного. Наиболее распространены три способа подвижного облучения: ротационное, секторное и касательное. При всех этих способах пучок излучения наведен на опухоль. Лучевую терапию проводят с двух встречных фигурных полей сложной конфигурации, при необходимости с подключением третьего дополнительного поля. В поле облучения включают опухоль, Mts в лимфоузлах (бронхолегочных, корневых, верхних и нижних трахеальных, паратрахеальных) или зоны их локализации. n После достижения суммарной очаговой дозы 45-50 Гр рекомендуется уменьшить поля облучения и довести дозу облучения до 70-80 Гр Предлучевой период завершается окончательным оформлением лечебного плана. Лечебный план — это набор документов клинико-радиобиологического и клинико-дозиметрического планирования, включающий как карту дозного распределения в теле пациента, так и рентгенограммы, сделанные через входные поля и подтверждающие правильность наводки пучков излуче ния на очаг. n К началу лучевого периода необходимо произвести разметку полей облучения на теле больного. Для этого пациенту придают то положение, которое он будет занимать во время лечебных облучений. Далее осуществляют наводку пучка излучения на опухоль (конечно, установка при этом не включена и облучение не проводят). Во время укладки пациента на столе радиотерапевтического аппарата – лазерные центраторы или световые поля источников излучения совмещают с метками на поверхности тела. n Центральная ось пучка должна проходить через центр входного поля и центр опухоли, поэтому наводку на очаг при статическом облучении называют центрацией.
В случае ротации облучение проводят по всему периметру тела больного. Достоинством метода является концентрация поглощенной дозы в очаге поражения с одновременным уменьшением дозы в окружающих тканях, особенно в коже. Однако интегральная поглощенная доза в организме пациента оказывается значительной. Условно можно считать, что ротационный метод является предельным вариантом многопольного перекрестного облучения, когда количество полей крайне велико. Метод показан при локализации опухоли вблизи срединной оси тела (например, при раке пищевода). При секторном облучении источник перемещается относительно тела больного по дугев пределах выбранного угла —90°, 120°, 180° (рис. IV.8). Такойметод целесообразно применять при эксцентрическом расположении опухоли в теле больного (например, при раке легкого или мочевого пузыря). При касательном облучении центр вращения системы находится на небольшой глубине под поверхностью тела. Тем самым пучок из перемещающегося источника все время направляется по касательной относительно облучаемого отдела тела пациента. Это выгодно при облучении поверхностно расположенного очага достаточной протяженности (например, при диссеминации раковых узелков в коже грудной стенки после удаления молочной железы).
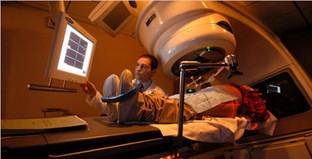
Центрацию можно осуществлять с помощью механических средств: тубуса-локализатора, стрелок-указателей или стержней, соединенных с радиационной головкой. Более удобны оптические методы центрации: световой пучок отбрасывается зеркалом в направлении пучка ионизирующего излучения и освещает поле на поверхности тела больного. Это световое поле совмещают с размеченным на коже запланированным полем и световыми «зайчиками»,направленными перпендикулярно к нему от дополнительных центраторов. В последние годы созданы специальные аппараты – симуляторы, которыепризваны имитировать все движения источника излучения. Симулятор- это рентгеновская установка, снабженная усилителем рентгеновского изображения и дисплеем для демонстрации изображения. Трубка может перемещаться по окружности вокруг больного. Лучевой период — период проведения облучений при постоянном врачебном наблюдении за больным. Клиническое курирование пациента влучевом и послелучевом периодах крайне важно, т.к. позволяет видоизменять лечебный план и определять необходимое сопутствующее лечения. n Для облучения каждого поля больному придают удобное положение. Исключительно важна иммобилизация пациента. n Даже небольшое перемещение его ведет к изменению дозного распределения. Иммобилизацию осуществляют посредством разных приспособлений. n Для фиксации головы и шеи применяют фиксирующие приспособления, изготовленные из термопластического материала. Его размягчают в горячей воде, а затем моделируют для соответствующего больного, после чего материал быстро затвердевает. n Правильность наводки пучка проверяют с помощью симулятора или рентгенографии (в последнем случае на края намеченного поля помещают рентгеноконтрастные тонкие катетеры или свинцовые метки, чтобы получить их изображение на снимках). n В процессе облучения врач или лаборант наблюдают за больным на экране телевизора. n Переговорное устройство обеспечивает двустороннюю связь врача и больного. По окончании облучения больному предписывают отдых в течение 2 ч на свежем воздухе или в палате с хорошей вентиляцией. n Информацию о каждом облучении записывают в историю болезни.
Стандартные карты изодоз показывают распределение поглощенной энергии в тканях при условии, что пучок излучения падает на облучаемую поверхность перпендикулярно к ней. Однако реальная поверхность тела человека на большинстве участков округло-выпуклая. Для того, чтобы избежать искажения расчетного распределения дозы, используют компенсаторы, или болюсы, изготовленные из тканеэквивалентного материала (например парафина).
n Фильтр в форме клина позволяет изменять дозное распределение в тканях, так как под узкой частью клина поглощенная доза заметно выше, чем под расширенной.
n При распространенных опухолях иногда проводят неравномерное облучение с помощью решетчатых фильтров. Такой фильтр представляет собой свинцовую пластину с многочисленными отверстиями. Излучение попадает только на те участки поверхности тела, которые находятся под отверстиями. Под прикрытыми свинцом участками доза в 3—4 раза меньше и обусловлена только рассеянным излучением. n При облучении объектов неправильной формы возникает необходимость в применении полей облучения сложной конфигурации. n Такие ≪фигурные≫ поля можно получить с помощью свинцовых или вольфрамовых экранирующих блоков. Их размещают на специальных подставках, которые крепят к радиационной головке аппарата. С этой же целью используют фигурную экранирующую диафрагму, составленную из свинцовых блоков. n Этим путем удается защитить особенно чувствительные к облучению органы: глаза, спинной мозг, сердце, гонады и др., которые могут оказаться вблизи зоны облучения. n Иногда защитный свинцовый блок располагают в центральной части рабочего пучка. Он как бы расщепляет дозное поле на две половины. Это целесообразно, например, при облучении легких, когда нужно защищать от облучения спинной мозг и сердце. n Фракционированное облучение является основным методом подведения дозы при дистанционной терапии. Облучение проводят отдельными порциям, или фракциями.
Применяют различные схемы фракционирования дозы: ü обычное(классическое) мелкое фракционирование -- 1,8-2,0 Гр в зависимости от гистологического вида опухоли ü Среднее фракционирование – 4,0-5,0 Гр в день 3 раза в неделю; ü Крупное фракционирование -- 8,0-12,0 Гр в день 1-2 раза в неделю; ü Интенсивно-концентрированное облучение – 4,0-5,0 ежедневно в течении 5 дней, (например в качестве предоперационной подготовки; ü Ускоренное фракционарование – облучение 2-3- раза в сутки обычными фракциями с уменьшением суммарной дозы за весь курс лечения; ü Гиперфракционирование, или мультифракционирование – дробление суточной дозы на 2-3- фракции с с уменьшением дозы за фракцию до 1,0-1,5 Гр с интервалом 4-6 часов, при этом продолжительность курса может не измениться, но доза повышается; ü Динамическое фракционирование – облучение с различными схемами фракционирования на отдельных этапах лечения; ü сплит-курсы – режим облучения с длительным перерывом на 2-4 недели в середине курса или после достижения определенной дозы; ü Низкодозный вариант фотонного тотального облучения тела – от 0,1-0,2 до 1-2 Гр суммарно; ü Высокодозный вариант фотонного тотального облучения тела от 1-2 до 5-6 Гр суммарно; ü Низкодозный вариант фотонного субтотального облучения тела – от 1-1,5 Гр до 5-6 Гр суммарно; ü Высокодозный вариант фотонного субтотального облучения тела от 1-3 до 18-20 Гр суммарно; ü Электронное тотальное или субтотальное облучение кожи в различных режимах при ее опухолевом поражении ü Величина дозы за фракцию имеет большее значение, чем общее время курса лечения. Крупные фракции более эффективны, чем мелкие. Укрупнение фракций при уменьшении их числа требует уменьшения суммарной дозы, если не изменяется общее время курса.
Таким образом, основная задача при проведении сеансов облучения – обеспечить точное воспроизведение на терапевтической установке запланированных условий облучения
Лучевая терапия: пред-, или послеперационное облучение, самостоятельное.
Показания к предоперационному облучению: ü размеры опухоли более 3 см в диаметре; ü метастазы; ü фиксация к коже, изъязвления кожи; ü быстрый рост опухоли Цель – уменьшить объем опухоли, перевести ее в операбельную форму, уничтожить пролиферирующие клетки опухоли, снизить вероятность диссеминации опухолевых клеток во время операции. Дата добавления: 2014-12-12 | Просмотры: 1812 | Нарушение авторских прав |