|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
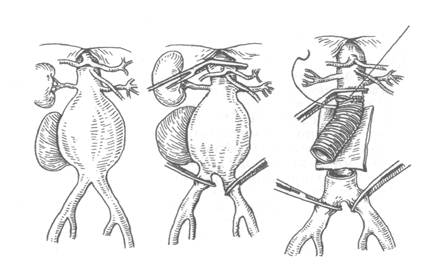
Критический анализ моделей современной западной медициныЗнание клинической симптоматики и тщательное исследование больных во многих случаях позволяют правильно установить диагноз осложненной аневризмы брюшной аорты. Тем не менее до 60 % больных с этой патологией оперируются с ошибочным диагнозом, а значительная часть больных погибают в терапевтических, неврологических и прочих стационарах от нераспознанного разрыва. Наиболее часто неправильно диагностируются острый панкреатит, инфаркт и непроходимость кишечника, инфаркт миокарда, почечная колика, острый радикулоневрит. Установлению правильного диагноза помогают специальные методы исследования, среди которых предпочтительны неинвазивные методики. Высокой информативностью обладают ультразвуковое сканирование и особенно компьютерная и магнитно-резонансная томография, не требующая специальной подготовки больных. В ряде случаев необходимым исследованием (для выяснения состояния висцеральных ветвей аорты) является рентгеноконтрастная аортография, однако при крайне тяжелом состоянии больного и нестабильной гемодинамике она не используется. Для экстренных ситуаций в условиях неспециализированного стационара для диагностики осложненных аневризм целесообразно ультразвуковое исследование брюшной полости. Таким образом, основное значение в распознавании осложненных аневризм брюшной аорты принадлежит современным методам неинвазивной лучевой диагностики. При дуплексном поперечном и продольном сканировании с большой точностью можно определить локализацию, форму, размеры аневризмы, наличие надрыва, разрыва или расслоения ее стенки; обнаружить забрюшинную гематому; судить о состоянии висцеральных ветвей и наличии патологии подвздошных артерий. Компьютерная томография обладает наибольшей разрешающей способностью и позволяет с предельной точностью оценить состояние стенки аневризматического мешка, локализацию и протяженность разрывов или расслоений. Информация, полученная с помощью КТ, позволяет четко выявить изменения, предшествующие развитию осложнений аневризмы, и определить показания к экстренному хирургическому вмешательству. Магнитно-резонансная и спиральная томография, проведенные в традиционном и ангиографическом варианте, позволяют получить пространственное изображение аневризмы аорты и ее ветвей путем построения многомерной реконструкции сосудов и выбрать оптимальный объем и метод хирургической операции. В некоторых случаях помощь в диагностике и дифференциальной диагностике осложненных аневризм от острых заболеваний органов брюшной полости оказывает лапароскопия, при которой выявляется кровь в брюшной полости, гематома в брыжейке кишечника и забрюшинной клетчатке. При разрыве аневризмы брюшной аорты абсолютно показана экстренная операция, являющаяся единственным способом спасти больного. Успех ее зависит от соблюдения ряда важных условий: 1) при наличии геморрагического шока до операции не следует стремиться к полному восполнению кровопотери, вводить вазопрессоры и повышать систолическое артериальное давление выше 80 мм рт.ст.; 2) по этой же причине необходимо исключить все мероприятия, приводящие к повышению внутрибрюшного давления, способствующего кровотечению (промывание желудка, очистительные клизмы, катетеризация мочевого пузыря); 3) к введению в наркоз и интубации больного (без миорелаксантов!) можно приступать лишь после полной готовности хирургов к экстренной лапаротомии и остановке кровотечения, так как при наркозе вследствие расслабления мышц брюшной стенки кровотечение может усилиться. Оперативное вмешательство при забрюшинном разрыве аневризмы брюшной аорты в техническом отношении идентично плановой операции при этой патологии. Первоочередная и основная задача — остановка кровотечения поперечным пережатием аорты выше аневризмы, после чего осуществляют полную программу мероприятий по восстановлению гомеостаза. При обширной имбибиции забрюшинной клетчатки кровью, нарушенных взаимоотношениях и затруднении в ориентировке целесообразно не вскрывать задний листок париетальной брюшины и, не удаляя гематому (рецидив кровотечения), пережать аорту под диафрагмой рукой или тупфером, вскрыть аневризматический мешок и быстро ввести баллонный катетер в просвет аорты и обтурировать ее просвет. В отдельных случаях для временной остановки кровотечения через отдельный разрез пережимают грудную аорту над диафрагмой. Хирургическое вмешательство далее заключается в резекции аневризмы и внутримешковом протезировании аорты трансплантатом (рис. 11).
Рис. 11. Операция при забрюшинном разрыве аневризмы брюшной аорты.
2. 12.6. Перечень врачебных диагностических и лечебных медицинских врачебных манипуляций: -контрастная аортография (катетеризация по Сельдингеру). 2.13. Диагностика и лечение возможных послеоперационных осложнений: - После операции больной в течение нескольких часов остается на управляемом дыхании. Экстубация производится при условии полной стабилизации гомеостаза и нормальных показателях газообмена. Для профилактики сердечно-легочной недостаточности необходимо поддержание стабильной гемодинамики, адекватного внешнего дыхания, контроль и коррекция водно-электролитного баланса. При необходимости назначают коронаролитическую и кардиальную терапию. Вследствие длительной дооперационной гипотензии, массивной кровопотери и гемотрансфузии после операции у больных часто наблюдается острая почечная недостаточность. В зависимости от степени ее выраженности на фоне коррекции гомеостаза проводят стимуляцию диуреза (эуфиллин, лазикс) или гемодиализ. Необходимо подчеркнуть, что следует воздержаться от гепаринотерапии ввиду возможности образования обширных гематом, нарастания интоксикации и почечной недостаточности. Более целесообразно назначение антиагрегантной и спазмолитической терапии, улучшающих, микроциркуляцию и периферическое кровообращение. В течение недели продолжают введение антибиотиков. Большое значение придают активной стимуляции кишечника и ранней активизации больных. 2.14. Экспертиза нетрудоспособности и диспансеризация больных с аневризмой аорты. При аневризмах брюшного отдела аорты без оперативного лечения прогноз неблагоприятный. Выживаемость оперированных больных в 5 раз выше, чем не оперированных. Большинство больных после операции возвращаются к нормальной жизни и живут также долго, как и все люди их возраста. После оперативного лечения больные должны находиться под диспансерным наблюдением сосудистого хирурга. VI. Контроль самостоятельного внеаудиторного освоения темы студентом 1. Контрольные тестовые задания: 1. Больной 78 лет, страдает гипертонической болезнью. На фоне повышения АД - 180 / 120 мм рт. ст. появились резкие боли в верхних отделах живота. Об – но: при пальпации в верхней половине живота определяется пульсирующее опухолевидное образование. При аускультации над образованием выявляют систолический шум, проводящийся на бедренные артерии. Какой диагноз у больного? А. Расслаивающаяся аневризма брюшного отдела аорты В. Перфоративная язва желудка С. Киста головки поджелудочной железы D. Острый панкреатит Е. Острая кишечная непроходимость
2. У пациента 74 лет установлен диагноз аневризма грудного отдела аорты. При рентгенологическом исследовании органов грудной клетки у него будет определяться: А. Наличие гомогенного образования с четкими контурами, не отделяемого от тени аорты и пульсирующего синхронно с ней В. Наличие образования в переднем средостении С. Наличие образования в проекции корня левого легкого D. Наличие образования над левым куполом диафрагмы Е. Ателектаз нижней доли левого легкого
3. Пациент 80 лет доставлен в клинику в ургентном порядке с жалобами на острую внезапную боль в эпигастральной области, кровавую рвоту, у больного отмечалось потеря сознания. Кожные покровы бледные, холодный липкий пот. При осмотре больного, определяется болезненное пульсирующее образование брюшной полости, при аускультации над образованием выявляют систолический шум, per rectum – дегтеподобный кал. Какой диагноз у больного? А. Острое желудочно – кишечное кровотечение язвенного генеза В. Прорыв аневризмы брюшного отдела аорта в желудочно – кишечный тракт С. Синдром Маллори – Вейса, осложненный ОЖКК D. Острое желудочно – кишечное кровотечение из флебоэктазий пищевода Е. Рак толстого кишечника, осложненный ОЖКК
4. Пациент К., 76 лет, которому установлен диагноз аневризма аорты предъявляет жалобы на загрудинные боли, отек верхних конечностей, головы и шеи, сердцебиение, одышку, головокружение. Для какой локализации аневризмы аорты характерна данная симптоматика? A. Аневризма нисходящего отдела аорты B. Аневризма торакоабдоминального отдела аорты C. Аневризма инфраренального отдела аорты D. Аневризма абдоминального отдела аорты Е.аневризма восходящего отдела аорты
5. У больного 75 лет с аневризмой инфраренального отдела аорты появились жалобы на одышку, сердцебиение, отеки нижних конечностей, боли в нижней половине живота, наличие пульсирующего образования в левом подреберье. Аускультативно отмечено внезапное появление грубого систолодиастолического шума, который проводится по току венозной крови, и дрожания по типу "кошачьего мурлыканья". У больного наблюдается клиника прорыва аневризмы брюшного отдела аорты в: A. Забрюшинное пространство B. Брюшную полость C. Средостение D. Левую плевральную полость Е. Нижнюю полую вену
6. Пациент Ю. поступил с клиникой аневризмы восходящего отдела грудной аорты. Какое из перечисленных инструментальных исследований будет наиболее информативно для диагностики аневризм данной локализации? A. Полипозиционная рентгеноскопия органов грудной клетки B. Рентгенография органов грудной клетки в двух проекциях C. Трансторакальная эхокардиография D. Чрезпищеводная эхокардиография Е. ЭКГ
7. У больного 72 лет установлена тотальная аневризма брюшной аорты. Планируется оперативное лечение. Какой оперативный доступ предпочтительный в данной ситуации? A. Лапаротомия B. Внебрюшинный доступ C. Торакофренолюмботомия D. Стернотомия Е. Левостороння торакотомия
8. У больного 74 лет необходимо выполнить протезирование дуги аорты по поводу аневризмы данного отдела аорты. Какой оперативный доступ предпочтительный в данной ситуации? A. Стернотомия B. Левостороння торакотомия C. Торакофренолюмботомия D. Внебрюшинный доступ Е. Лапаротомия
9. У больного 72 лет в верхних отделах живота пальпаторно определяется, умерено болезненное, пульсирующее образование. При пальпации живота поперечно расположенной к ходу аорты ладонью удается отграничить аневризму от реберной дуги, т. е. аккуратно и медленно завести ладонь между пульсирующим образованием и реберной дугой. Для аневризмы аорты, какой локализации характерен данный симптом? A. Инфраренального отдела брюшной аорты B. Восходящего отдела грудной аорты C. Дуги аорты D. Синусов Вальсальвы Е.Торакоабдоминального отдела аорты
10. У больного 73 лет отмечена клиника расслоения грудного отдела аорты. Какие перечисленные группы препаратов необходимо обязательно включить в комплексную терапию данного неотложного состояния? A. Гемостатические препараты B. Нестероидные противовоспалительные препараты C. Поливитамины D. Тромболитики Е. b – блокаторы и вазодилятаторы
2. Эталоны правильных ответов на контрольные тестовые задания:
VІІ. Контроль текущей учебной деятельности студентов (ПНД) на практическом занятии 1. Определение исходного уровня теоретических знаний - усный опрос каждого студента по контрольным вопросам по темепрактического занятия, которые он должен получить в результате внеаудиторной подготовки к занятию. 2. Проверка усвоеных практических знаний – умений по теме практического занятия во время разборя с преподавателем курации тематических больных по методике клинического обследования больного, техники определения специальных симптомов, оценивания результатов лабораторного и инструментального обследования, выбора лечебной тактаки и назначению лечения конкретному больному, написание листа назначеий, др. 3. Контроль заключительного уровня знаний и умений каждого студента по теме занятия путем решения тестовых заданий по теме в формате «Крок 2» в количестве 12 по теме практического занятия в усной форме с участием всей группы, с обоснованием правильного ответа и анализом возможных при решении ошибок. Оценивание ПНД каждого студента по теме практического занятия осуществляется: 1) оценкой по традиционной 4-бальной системе и 2) в баллах по шкале ECTS – как средней арафметической оценок и баллов по каждой из приведенных форм контроля.
Критический анализ моделей современной западной медицины Система медицинских научных знаний в качестве своей основной цели сохранения и ускорения здоровья, продление и улучшение качества жизни, профилактику и лечение различных патологических состояний и болезней человека. К этому, очевидно, следует добавить современное стремление к созданию общего учения о здоровье. Учение, которое как предполагается должно строиться путем синтеза биомедицинских и психологических знаний на антропологическом фундаменте. Под антропологией в сфере медицинского знания надо понимать комплекс научных дисциплин, которые служат определению морфофункционального, соматопсихического и личностно-социокультурного единства человека, форм его изменчивости и факторов, которые влияют на эту изменчивость в норме и патологии. Потребности к интеграции в биомедицинских дисциплинах, в том числе и сопредельными науками, явно были обозначены с конца 60-х начала 70-х гг. они диктовались оживлением дискуссии по философско-методологическим проблемам причинности в медицине, неудовлетворенностью в преобладании в те годы представлений о примате физиологии высшей нервной деятельности над мозговым субстратом, психики над сомой, сознания над бессознательным, коллективного над индивидуальным. Сначала проявилась тенденция к обсуждению мультифакторности неинфекционных патологий, а затем к междисциплинарному синтезу в науках о человеке. Возникла серия дискуссий по проблемам соотношения биологического и социального. Линия дискуссии постепенно смещалась в плоскость обсуждения различных теорий медицины. Следует подчеркнуть, что в этой дискуссии речь шла, прежде всего, не о создании новой биомедицинской парадигмы, способной объединить все известные теории и концепции, а о необходимости объяснить накопленные факты в монодисциплинарных исследованиях. Другими словами, речь шла о концептуальном повороте в сфере медицинского знания на основе целостной концепции человека, которая бы смогла объяснить факты, не укладывающиеся в научную картину западной медицины. С другой стороны, речь шла о возможности прорыва в новые области знаний, которая, как правило, происходит на стыке наук. Итак, стремление найти новую теорию медицины натолкнулось на, как минимум две серьезные проблемы. Во-первых, это теория должна была включать в себя современное биологическое знание о человеке, а не стоять над существующим знанием. В противном случае она только реализовывала установку на ложность предыдущих попыток. Во-вторых, она не должна противостоять другим теориям, т. к. иначе она только несет на себе печать внедрения. Исходя из этих трудностей, новая теория должна охватывать различные аспекты природы человека, на разных иерархических уровнях организации. Центральным моментом теории может выступать биологическая природа человека, поскольку человек как живое существо центральный объект медицины. Но, всякое живое существо является единой целостной системой, которая обладает определенной биологической структурой и определенными связями с окружающей средой, социумом. Данные связи или отношения у человека являются в существенной своей части культурно-историческими и социальными, что обуславливает невозможность свести такую теорию только к биологии человека в виду неизбежного наличия в ней аспектов, которые требуют анализа на других методологических основаниях и находящиеся в плоскости других дисциплин. Попытки разрешить эту довольно непростую ситуацию привели к созданию нескольких моделей медицины, в рамках которых делается попытка рассмотрения причин возникновения главных болезней современного человека, взаимоотношения между старением и болезнями, между нормой и патологией, генетических и условий среды развития болезней и причин смертности. Каждая из моделей реализует определенный подход к человеку как живому существу. Собственно говоря, критическому анализу в нашей лекции подвергается ни сколько модель медицины, сколько тот подход, благодаря которому эта модель существует. Доминирующим подходом считается подход, реализованный в экологической модели. Согласно этому подходу, патологические состояния возникают из-за действий на организм разнообразных патогенных факторов внешней среды. В своевременном мире, мире цивилизации, человек подвержен действию не естественного отбора, а факторам внешней среды, которую он взялся активно изменять. Экология это наука о взаимоотношениях организмов и окружающей среды. Для него характерно рассматривать эти отношения в совокупном влиянии физиологических и биологических факторов, которые воздействуют на организм. Опасность данного подхода заключается в том, что организм представляется как бесконечно податливый, способный формироваться под каким угодно влиянием. Другими словами, игнорируется глобальные физические факторы, которые систематически влияют на организм. Следующей подход делает акцент на генетическое происхождение болезней. Роль наследственности высока. Действительно под генетическим контролем находится коэффициент интеллекта, свойства личности, особенности поведения. Однако данный подход мало учитывает вариабельность изучаемых характеристик в фенотипическом разнообразии и биологической гетерогенности индивидуальной типологии человека. Другими словами, знание генетики и среды в изучаемый нормальный и патологичиский признак, характеристику человека мало, что дают вне рамок целостного представления о психофизиологической конституции человека. Аккумаляционная модель строится на подходе, согласно которому человек в ходе своей жизни постепенно накапливает повреждения различных клеточных структур, идет нарушение функционирования и гибели клеток. Итак, то, что мешает качеству здоровья человека, генерируется в процессе нормальной жизнедеятельности и зависит от внутренних, необходимых для жизнедеятельности процессов и это отчасти нормальный ход жизни человека. Медицина в данном случае выступает как, то, что может скорректировать данный процесс. Центральное положение в онтогенетической модели (В. М. Дильман 1983) предполагает, что если стабильность внутренней среды есть обязательное условие свободной жизни организма, то непременным условием развития организма является запрограммированное нарушение стабильности. При завершении программы развития организма закон отклонения гомеостаза не отменяется, а выполняется, только теперь выполнение этих закономерностей служит для трансформации программы развития в механизм формирования болезней. Данные отклонения формируют стойкие нарушения. С этих позиций климакс – это признак старения организма, факт снижения его жизнеспособности. Психосоматическая модель выделяет психосоматическую личность, которая характеризуется бедностью воображения, затруднением при описании своих чувств. При психосоматическом клиническом анализе специфический личностный тип и бессознательные конфликты помещаются в рубрику специфических этиологических факторов психосоматических заболеваний. Психосоматическая медицина своими истоками связана с психоанализом, и психосоматические болезни трактуются в плане ведущей патогенной роли внутреннего конфликта, возникшего в детском возрасте, который не осознается, и вытесняются в последующие периоды жизни. Психосоматическая медицина ориентирована на синтетический антропологический подход, но в ней не преодолевается психосоматический дуализм. Психосоматика – концепция в медицине, в которой объектом является не человеческий организм, а человеческая личность в уникальном единстве социальной реализации, психологического своеобразия. Тем самым она представляет собой форму приложения к практике врачевания общемедицинских и психологических знаний. Модель коморбидности (соболезности) исходит из того, что человек является носителем, как правило, не одной патологии. Впервые понятие коморбидности предложил Feinstein (1970). Понятие коморбидности отражало представление об отличающейся дополнительной клинической единице, которая существовала или может появиться в клинической картине текущего диагностированного заболевания. Современная медицина использует данный термин описательно, чтобы просто выявить наложения двух диагностических классов без детального клинического и нозологического рассмотрения. Не существует определенной договоренности в отношении коморбидности, большинство исследователей отмечают, что «чистые» расстройства являются скорее исключением, а коморбидные – правилом по крайне мере в отношении стационарных и амбулаторных больных. Van Praag (1996) утверждает, что существует 5 моделей коморбидности. 1. связанные расстройства. В психиатрии часто встречаются случаи когда у пациента имеется несколько различных расстройств. Термин комрбидность в данном случае наиболее подходящий. Если такая трактовка верна, то будущее экспериментальной психиатрии будет мрачным. Трудно представить себе изучение патогенеза, эпидемиологии, терапии и сходы расстройств, если это в целом возникает при наличии нескольких нарушений. Тем не менее такая ситуация кажется неправдоподобной. 2. иерархический порядок. Расстройства имеют соподчиненный характер по отношению к облигатным нарушениям. Например, первичная депрессия одновременно сопровождается родственными симптомами несколько расстройств. Депрессия сопровождается алкоголизмом. 3. производное личностного дефекта. Личностное расстройство является причиной текущей психопатологии. Биологические исследования помогут прояснить значение причинных взаимосвязей, а пока это под большим вопросом. 4. один ствол, много разветвлений. Разнообразные расстройства, которые обнаружены у одного пациента отражают различные специфические аномалии. В данной модели речь идет не о вертикальной, а о горизонтальной зависимости. 5. отказ от нозологии. (Нозология – единица заболевания) Расстройства рассматриваются как типы реакций на определенные внешние стимулы со значительной индивидуальной вариабельностью. Много вариантов тревожных расстройств предшествуют депрессивным синдромам. Возникает вопрос об их этиологической связи, но с другой стороны, они клинически могут проявиться различными симптомами одной и той же болезни. Этологическая модель. Этология наука, которая изучает особенность поведения. Эта наука сформировала базисные принципы в наблюдениях над животными и лишь затем распространила свои интерес на человека. Выяснилось что примерно 65 – 70 % информативной ценности имеет невербальное поведение. Эта модель определяет размах изменчивости этологических признаков в связи с действием факторов, которые дифференцируют проявление фенотипа человека (возраст, пол, этнос и пр.) Изучены формы сложного поведения. Однако все сводится к применению методов количественного анализа в изучении изменчивости свойств поведения человека. Новые модели медицины, которые мы рассмотрели, предполагают новую концепцию человека, новый ответ на вопрос, что такое человек, о его целях и задачах и т. д. Почему? Дело в том, что ответы на эти вопросы задают критерии, благодаря которым возможно, более менее разграничивать норму и патологию в медицинской деятельности врача. С другой стороны, такое разнообразие моделей есть следствие увеличение объема медицинского знания о человеке, которое неминуемо ведет интеграции медицинского знания на основе нового организующего принципа в понимании человека.
Дата добавления: 2014-05-22 | Просмотры: 638 | Нарушение авторских прав |