|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
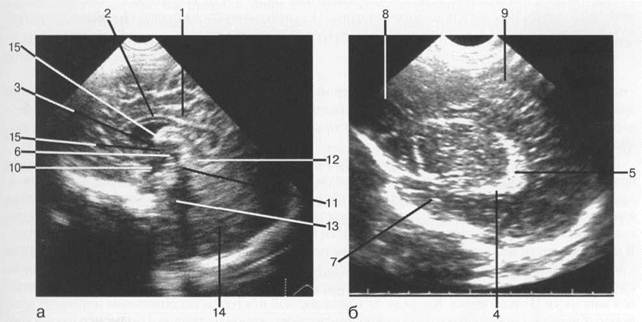
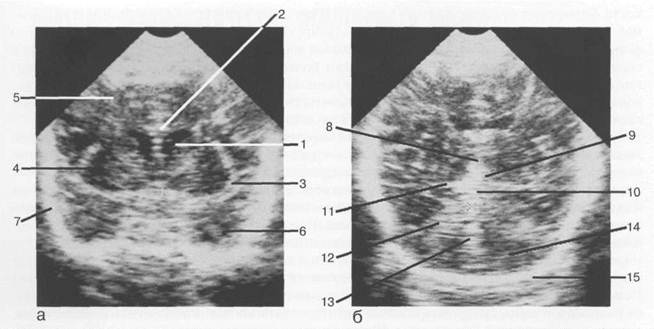
ЛУЧЕВАЯ АНАТОМИЯ ГОЛОВНОГО МОЗГАГлава 1 В те времена, когда медицина базировалась преимущественно на результатах физикального обследования человека, наименее доступным оставался головной мозг, скрытый черепной коробкой. Применение компьютерной и магнитно-резонансной томографии совершило переворот в медицине, позволив объективно оценивать состояние вещества головного мозга. Эти методы объединены понятием нейровизуализации. Их использование позволяет ответить на вопрос: есть ли изменения и где они локализуются, оценить состояние ликворсодержащей системы и прилегающих к патологическому очагу тканей и, наконец, определить природу патологического процесса. Ответить на поставленные вопросы невозможно без знания нормальной лучевой анатомии головного мозга. С учетом особенностей морфологии и физиологии головного мозга отдельно описана лучевая анатомия задней черепной ямки и структур, лежащих выше намета мозжечка. Из лучевых методов диагностики в настоящее время достаточно широко применяются ультразвуковое исследование головного мозга (нейросонография), КТ, МРТ. Эти методы, имея свои достоинства и недостатки, взаимно дополняют друг друга. В отделении лучевой диагностики многопрофильной больницы наиболее целесообразно применение всех вышеперечисленных методик. Решение о выборе метода в каждом конкретном случае принимается коллегиально врачом-клиницистом и врачом лучевой диагностики. Достоинствами нейросонографии являются доступность, простота применения, возможность использования у постели больного, отсутствие необходимости в специальной предварительной подготовке. Однако результаты нейросонографии существенно зависят от профессионализма исследователя, качества применяемой аппаратуры. Высока степень субъективности оценки получаемых данных. Несмотря на это, УЗИ головного мозга до сих пор является основным методом диагностики у новорожденных и детей раннего возраста. КТ позволяет выявить изменения, более точно оценить динамику патологического процесса. Из особенностей КТ следует отметить действие ионизирующего излучения на пациента во время исследования, а у детей раннего возраста и у лиц, находящихся в состоянии психомоторного возбуждения — необходимость применения анестезиологического пособия. М РТ становится все более доступным методом лучевой диагностики, позволяя наиболее полно оценить процессы развития мозга, выявить изменения, провести дифференциальную диагностику и уточнить динамику течения заболевания. Это единственный метод, позволяющий наблюдать за процессами миелинизации головного мозга, дифференцировать стадии геморрагического процесса. Однако проведение МРТ требует специального оборудования для обследования больных, находящихся в реанимации, занимает много времени, в ряде случаев диктует необходимость применения анестезиологического пособия. AHATОMO-ФИЗИ0Л0ГИЧЕСКИЕ ОСОБЕННОСТИ МОЗГА НОВОРОЖДЕННОГО Головной мозг новорожденного относительно велик, его масса не превышает 10% от массы тела, в то время как у взрослого человека она составляет 2—2,5%. Крупные борозды и извилины выражены очень хорошо, но имеют малую глубину. Мелких борозд мало, они появляются только в первые годы жизни. Размеры лобной доли меньше, чем у взрослых, а затылочной, наоборот, больше. Мозжечок развит слабо, характеризуется малой толщиной, небольшими размерами полушарий и поверхностными бороздами. Боковые желудочки крупные, представляются растянутыми. Твердая мозговая оболочка у новорожденных тонкая, ее наружный листок на большой площади сращен с костями черепа. Венозные пазухи тонкостенные и уже, чем у взрослых. Мягкая и паутинная оболочки мозга тонкие, субдуральное и субарахноидальное пространство узкие. Цистерны, расположенные на основании мозга, напротив, относительно крупные. Водопровод мозга шире, чем у взрослых. К моменту рождения мозг содержит около 88% воды, к 2 годам этот показатель снижается до 82%. Это совпадает с растущей концентрацией липидов. Процесс миелинизации (формирования миелиновой мембраны вокруг аксона) к моменту рождения не завершен. Наиболее миелинизированы проводящие пути спинного и продолговатого мозга. Развитие нервных путей и окончаний идет центростремительно, в цефалокаудальном направлении и поэтапно, в строгом соответствии с биологическим возрастом ребенка. Базаль-ные ганглии составляют гораздо большую часть мозга у недоношенного ребенка, чем у доношенного, и развиваются раньше коры головного мозга и белого вещества. Ткань субэпендимального терминального матрикса, расположенного первоначально над головкой и телом хвостатого ядра, в основном снабжается кровью артерией Гейбнера (Heubner) с дополнительным кровоснабжением из конечных ветвей латеральных стриарных и хорио-идных артерий. Артерия Гейбнера и хориоидные артерии имеют особенно большой диаметр у недоношенных. В 80% случаев интравентрикулярные геморрагии связаны с терминальным матриксом. Субэпендимальный матрикс содержит незрелую сосудистую сеть, которая начиная с 32-й недели гестации преобразуется во вполне развитое капиллярное ложе. В это время роль артерии Гейбнера снижается до кровоснабжения маленькой области головки хвостатого ядра. ЛУЧЕВОЕ ИССЛЕДОВАНИЕ МОЗГА НОВОРОЖДЕННОГО Ультразвуковая анатомия головного мозга новорожденного Нейросонография, благодаря своей простоте, доступности и качеству получаемого изображения, является оптимальной методикой для выявления структурных изменений головного мозга детей на раннем этапе обследования. Как при всяком ультразвуковом исследовании, все видимые структуры головного мозга по эхогенности можно подразделить на гипер-, гипо-, изо- и анэхогенные. Наиболее яркими — гиперэхогенными — выглядят кости черепа. Сосудистые сплетения желудочков также гипер-эхогенны. Особенно хорошо лоцируются сплетения боковых желудочков, которые, распространяясь в теле, височном роге и области треугольника, при сканировании в сагиттальной плос- кости формируют «фигуру перстня» (рис. 1.1). При исследовании во фронтальной и аксиальной плоскостях сплетения отчетливо визуализируются в виде ярких линейных структур на фоне анэхогенной — темной — спинномозговой жидкости в желудочках (рис. 1.2). Форма и симметричность сосудистых сплетений имеют большое диагностическое значение. Утолщение одного из них по отношению к другому позволяет заподозрить внутрижелудочковое кровоизлияние (ВЖК I у доношенных детей). Кисты сосудистых сплетений также являются нередкими находками у новорожденных — 3% по данным T.Riebel (1992). Червь мозжечка, стенки мозговых артерий определяются как гиперэхогенные образования. Ярким выглядит и рисунок борозд, обусловленный мягкой мозговой оболочкой. Само серое вещество выглядит гипоэхогенным, и яркие борозды контурируют извилины большого мозга, формируя рисунок коры. В виде гипоэхогенных образований представлены полушария мозжечка и стволовые структуры. Подкорковые ядра имеют несколько большую акустическую плотность по сравнению с окружающим белым веществом. При получении срединного изображения в сагиттальной плоскости отчетливо визуализируется гипоэхогенное мозолистое тело, четко отграниченное от серого вещества коры гиперэхогенной поясной бороздой. Здесь же определяются структуры, расположенные строго по средней линии: III желудочек, водопровод мозга, IV желудочек. Пространства, заполненные спинномозговой жидкостью, а именно желудочки мозга, большая цистерна, субарахноидальные пространства по конвекситальной поверхности мозга, видны как анэхогенные образования. Исключением являются цистерны основания мозга, которые при сканировании в аксиальной плоскости формируют типичный гиперэхогенный рисунок. Эти пространства, содержащие спинномозговую жидкость, становятся гиперэхогенными вслед-
Рис. 1.1. Нейросонография. Изображения головного мозга в сагиттальной плоскости: а — срединно-сагиттальный срез; б — парасагиттальный срез через тела боковых желудочков. I — поясная борозда; 2 — мозолистое тело; 3 — межжелудочковое отверстие; 4 — сосудистое сплетение нижнего рога; 5 — клубок сосудистого сплетения; 6 — III желудочек; 7 — височная доля; 8 — лобная доля; 9 — теменная доля; 10 — инфундибулярный карман; 11 — водопровод среднего мозга; 12 — четверохол-мная цистерна; 13 — IV желудочек; 14 — мозжечок; 15 — межталамическая спайка.
Рис. 1.2. Нейросонография. Изображения головного мозга в корональной плоскости: а — через передние рога боковых желудочков; б — через структуры задней черепной ямки. 1 — передний рог бокового желудочка; 2 — мозолистое тело; 3 — латеральная щель мозга; 4 — островок; 5 — лобная доля; 6 — височная доля; 7 — чешуя височной кости; 8 — III желудочек; 9 — цистерна промежуточного паруса; 10 — четверохолмная цистерна; 11 — охватывающая цистерна; 12 — намет мозжечка; 13 — червь мозжечка; 14 — полушария мозжечка; 15 — затылочная кость. ствие пульсации расположенных в них артерий артериальный круг большого мозга. При этом значительно улучшается визуализация гипоэхогенных структур среднего мозга — пластины четверохолмия, ножек мозга, водопровода, который представлен двумя тонкими короткими полосками, параллельными друг другу. Рисунок базальных цистерн формирует расположенная над одноименной пластиной четверохолмная цистерна, которая сзади ограничена верхними отделами червя мозжечка, а по бокам — краями вырезки намета мозжечка. Огибая с обеих сторон средний мозг, она переходит в охватывающую цистерну, которая располагается между латеральными краями среднего мозга и пара-гиппокампальными извилинами, сливаясь затем между ножками мозга в межножковую цистерну. В передней части межножковой цистерны расположена изоэхогенная мозгу воронка гипофиза с рисунком инфундибулярного кармана III желудочка в виде двух тонких гиперэхогенных полосок с анэхогенным промежутком между ними, который соответствует изображению спинномозговой жидкости III желудочка. Кпереди от межножковой цистерны располагается перекрест зрительных нервов, также окруженный ликвором супраселлярной цистерны. Цистерна латеральной щели отделяет задние отделы лобной доли от передних отделов височной доли. Ультразвуковое исследование проводится в режиме реального времени и позволяет визуализировать пульсирующие сосуды головного мозга. При сканировании в аксиальной плоскости в области охватывающей цистерны можно увидеть заднюю мозговую артерию, латеральнее воронки гипофиза отмечаются поперечные сечения внутренних сонных артерий, между ножками мозга — поперечник базилярной артерии (БА). При сканировании во фронтальной плоскости в проекции латеральных щелей мозга отчетливо визуализируются пульсирующие средние мозговые артерии, а в передних отделах межполушарной щели — передние мозговые артерии. Следует отметить, что при чрезродничковом сканировании у детей первого месяца жизни перивентрикулярное белое вещество в проекции треугольников боковых желудочков может выглядеть гиперэхогенным. Это изображение в литературе носит название перивентрикулярного «halo» [Grant E., 1983], или околотреугольникового «blush» [Di Pietro M.A., 1986]. Эти феномены пытаются объяснить большим содержанием макромолекул воды в мозге новорожденного из-за незавершенного процесса миелинизации, а также возможными артефактами отражения ультразвукового луча от сосудистых сплетений, расположенных в треугольниках боковых желудочков. Данное изображение следует дифференцировать от гипоксически-ишемического поражения белого вещества — перивентрикулярной лейкомаляции, которое на раннем этапе характеризуется гиперэхогенными зонами, чаще всего в районе передних рогов и треугольников боковых желудочков. Ведущую роль при этом играет неврологическая симптоматика. При нейросонографии обязательно измеряют ширину внутренних ликворсодержащих пространств. Чаще всего в практической деятельности пользуются схемой измерений, которая была предложена M.S.Leven (1985). Измерения осуществляются при сканировании во фронтальной плоскости на уровне отверстий Монро. Здесь измеряют ширину боковых желудочков — как расстояние от средней линии до самой латеральной точки желудочка (13 мм), косой размер — как дистанцию между самой выпуклой и самой вогнутой точками передних рогов (2—3 мм), и ширину III желудочка (до 5 мм). Допускается незначительная (в пределах 2 мм) асимметрия боковых желудочков. Между передними рогами может лоцироваться полость прозрачной перегородки (cavum septi pellucidi), ширина которой у доношенного ребенка не должна превышать 2 мм. У недоношенных детей она, как правило, шире и требует мониторирования, так как в случае ее роста, из-за сдавливания отверстий Монро, может развиться бивентрикулярная гидроцефалия. Картина мозга новорожденного при КТ и МРТ значительно отличается от картины мозга детей других возрастных периодов и взрослых. Дата добавления: 2015-02-02 | Просмотры: 2139 | Нарушение авторских прав |