|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКАНеобходимость в дифференциальной диагностике варикозной болезни может возникнуть при бедренных грыжах, лимфаденитах, абсцессах, лимфедеме, облитерируюших атеросклеротических поражениях артерий, диабетических и гипертензионных язвах. Нужно помнить также, что боли в нижних конечностях в сочетании с отеками могут быть при заболеваниях суставов, плоскостопии, периартритах, остеохондрозе позвоночника и других заболеваниях опорно-двигательного аппарата, а потому требуется тщательное изучение причин их развития и форм проявления, с обязательным учетом сопутствующих заболеваний.
ЛЕЧЕНИЕ Консервативное лечение варикозной болезни. Консервативную терапию варикозной болезни не следует противопоставлять оперативным методам лечения. Многовековой ее опыт позволил определить наиболее рациональные принципы лечения таких больных. Эластичная компрессия конечности с применением лечебных чулок или эластичных бинтов обычно приносит облегчение пациентам. Она обеспечивает компрессию варикозно расширенных вен, повышает эффективность насосной функции мышц голени, замедляет процесс варикозного расширения поверхностных вен, развития трофических изменений мягких тканей голени и улучшает отток крови и лимфы. Эластические повязки можно рекомендовать в случаях, когда оперативное лечение противопоказано из-за общего состояния больного, или осуществление его невозможно по другим причинам. Накладывать повязку или надевать чулки следует утром до вставания с постели, когда нет отечности. Бинтование начинается от основания пальцев стопы. Один тур бинта накладывается на предыдущий с таким расчетом чтобы он не менее чем наполовину покрывал его. Повязка должна полностью закрывать всю стопу и голень до коленного сустава. Иногда эластическую повязку сочетают с местной локальной компрессией трофической язвы. Для этой цели на область язвы накладывается марлевая повязка, поверх которой помешается резиновая губка и прижимается к области язвы при последующем наложении эластического бинта. Сочетание эластического бинтования стопы и голени с усиленной местной компрессией области трофической язвы позволяет ускорить ее заживление. В лечении трофических язв, развившихся вследствие варикозной болезни, цинкжелатиновая повязка является наиболее эффективным методом лечения. Такая повязка после одно- или многократного применения обеспечивает заживление не менее 90 % трофических язв. Максимальное пребывание больного в постели с возвышенным положением конечности оказывает благоприятное влияние на заживление трофической язвы. При возвышенном положении конечности в постели отсутствует патологический ретроградный кровоток, устраняется венозная гипертензия, исчезают отеки. Метод склерозирующей терапии применяется при варикозном расширении поверхностных вен более 100 лет. В качестве склерозируюших средств использовали 15—20 %-ные растворы поваренной соли, 50—60 %-ные растворы глюкозы, 25—40 %-ные растворы салицилового натрия, а в последнее время широкое распространение получили «варикоцид» (5 %-ный раствор морруата натрия), 1 %-ный или 3 %-ный раствор тромбовара. 0.5, 1, 3 %-ный fibrovein. Большинство современных хирургов и флебологов отрицательно относятся к склерозируюшей терапии, как к самостоятельному методу лечения вследствие большого числа ранних рецидивов варикозного расширения вен и опасности распространения тромба на коммуникантные и глубокие вены конечности. Введение склеротических веществ противопоказано также при расположении варикозных узлов вблизи суставов. Применение этого метода допустимо как дополнение к хирургическому вмешательству для облитерации мелких варикозных узлов вне зоны операции. Принципы оперативной коррекции нарушений венозного кровотока при варикозной болезни. Основные патогенетические принципы хирургического лечения варикозной болезни были определены еще в начале нашего века. Операция в виде удаления поверхностных патологически расширенных вен и перевязки несостоятельных перфорантных вен доступна каждому хирургу. Она и производится во всех стационарах, однако, видимо, ни при одной хирургической патологии не совершается столько технических и тактических ошибок, как при оперативном лечении варикозной болезни. Показания к операции и определение характера и объема хирургического вмешательства. Варикозная болезнь представляет собой патологию венозного кровообращения конечности, которая в той или иной степени может быть устранена лишь хирургическим методом. Показания к оперативным вмешательствам по поводу варикозной болезни должны устанавливаться до развития тяжелых осложнений (трофические язвы, тромбофлебит и другие), однако не ранее 3-х лет после появления первых симптомов заболевания. Эта тенденция основывается на неизбежном прогрессировании венозной гипертензии и возможности ранней диагностики характера и степени нарушения венозного кровотока. Целью операции в этих случаях является нормализация кровотока по глубоким венам. Помимо этого оперативное пособие должно включать: 1. Устранение вено-венозных сбросов на всех уровнях венозной системы конечности. 2. Удаление варикозно расширенных вен на бедре, голени и стопе. 3. Коррекцию клапанной недостаточности глубоких вен. 4. Устранение патологического кровотока из глубоких вен голени в вены стопы. 5. Восстановление или улучшение функции «мышечных насосов» и других механизмов венозного возврата. Соблюдение этих принципов с индивидуализацией не только объема, но и методов коррекции нарушений венозной гемодинамики — основное условие успеха оперативного лечения. Для коррекции венозного кровотока необходимо разобщение патологических связей поверхностных и глубоких вен на голени. Интраоперационные локальные флебограммы в этой ситуации являются руководством к выбору разрезов и объема оперативного вмешательства. Особенно большое число несостоятельных перфорантных вен выявляется в нижней половине голени. Обычно эти эктазии вен обусловлены патологическим кровотоком из перфорантных вен голени и вен стопы. После удаления большой и малой подкожных вен наступает затруднение оттока крови от стопы и расширение ее поверхностных вен. Таким образом, выявление и разобщение патологических связей глубоких и поверхностных вен голени должно сочетаться с вмешательством на поверхностных и перфорантных венах стопы. При выраженной недостаточности коммуникантных вен и трофических изменениях кожи голени для устранения патологического кровотока в зоне трофических расстройств показано применение обтурации заднеберцовых вен. Одновременно с обтурацией происходит и дистанционная окклюзия устий перфорантных вен в зоне трофических изменений мягких тканей внутренней поверхности голени. Этот вид оперативного вмешательства применяется, как правило, в сочетании с другими вмешательствами на поверхностных и глубоких венах нижних конечностей, включая надфасциальную перевязку перфорантных вен в верхней половине голени (А. Н. Веденский). Анализ обширной литературы и опыта клиники позволяет конкретизировать показания к оперативному лечению варикозной болезни: 1. Патологическое расширение подкожных вен. 2. Варикозное расширение подкожных вен, сочетающееся с повышенной утомляемостью конечностей, пастозностью или отечностью ее дистальных отделов. 3. Признаки нарушения оттока крови: ощущение тяжести, отечность, повышенная утомляемость нижней конечности без наличия варикозного расширения поверхностных вен. 4. Признаки нарастающих трофических изменений мягких тканей на внутренней поверхности голени, не поддающиеся консервативной терапии независимо от наличия или отсутствия варикозного расширения подкожных вен. 5. Острый тромбофлебит варикозно расширенных вен независимо от их локализации. Наряду с показаниями к операции по поводу варикозной болезни, необходимо оценить и противопоказания к хирургическому лечению, которые могут быть общими и местными. К противопоказаниям общего характера относятся: состояние после перенесенного инфаркта миокарда или инсульта, поздние стадии гипертонической болезни, ИБС и др. Эти противопоказания могут быть и относительными, а поэтому требуют индивидуальной оценки. Пожилой возраст больных является относительным противопоказанием, но он должен учитываться при определении объема и характера операции. Местными противопоказаниями являются гнилостно-некротические трофические язвы, распространенная экзема, пиодермия, рожистое воспаление и др. Операции на поверхностных и перфорантных венах. У большинства больных операции в связи с варикозным расширением поверхностных вен включают различные варианты флебэктомии по методике Троянова—Тренделенбурга, Бэбкока, Нарата и др. с лигированием и прошиванием вен в различных модификациях. Как правило, оперативное вмешательство начинается с обследования сафенобедренного соустья, где нередко имеются выраженные конгломераты варикозно расширенных вен. Если не предполагается экстравазальная коррекция относительной несостоятельности клапанов глубоких вен, производится небольшой разрез параллельно и несколько выше паховой складки кожи. Затем обследуется сафенобедренное соустье, производится перевязка и удаление БПВ у места впадения ее в бедренную вену и всех венозных ветвей, впадающих в нее на этом уровне. Затем из отдельного косо-продольного разреза на бедре иссекаются конгломераты расширенных вен, и зондом удаляются фрагменты или ствол БПВ по методу Бэбкока. Удаляются также варикозно расширенные притоки магистральных вен на голени и стопе в сочетании с перевязкой несостоятельных коммуникантных вен.
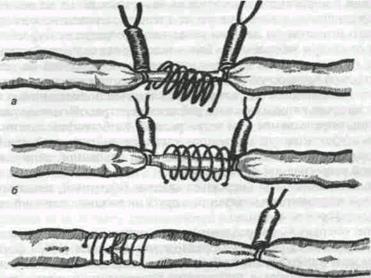
Техника экстравазальной коррекции относительно несостоятельных венозных клапанов (А. Н. Веденский): а — надевание спирали; б — спираль надета; в — спираль смещена на область клапана; г — фиксация спирали к венозной стенке.
Экстравазальная коррекция клапанов глубоких вен. Оперативные вмешательства на глубоких венах патогенетически обоснованы, так как достигается восстановление функций клапанного аппарата и нормализация оттока крови. Для коррекции относительно несостоятельных венозных клапанов предложено много методов, но в настоящее время наиболее широкое применение получили экстравазальные корректоры венозных клапанов, разработанные и предложенные А. Н. Веденским. Они представляют собой лавсановые спирали различного диаметра, обеспечивающие каркасность, предотвращающие возможность расширения вены или ее экстравазальное сдавленно. Показания к коррекции относительно несостоятельных клапанов бедра и голени определяются в зависимости от степени патологического рефлюкса контрастного вещества по данным раздельной ретроградной флебографии и не зависят от стадии заболевания. Более того, в ряде случаев экстравазальная коррекция выполняется из профилактических соображений на остальном клапане большой подкожной вены при начальных признаках эктазии поверхностных вен. Показанием для коррекции клапанов подколенной и берцовых вен служит наличие патологического рефлюкса контрастного вещества до середины голени, определяемое при ретроградной флебографии голени. Степень эффективности коррекции клапанов подколенной или берцовых вен определяется таким же образом, как и на бедренной вене с помощью контрольной ретроградной флебографии. Обычно экстравазальная коррекция клапана бедренной, подколенной или берцовых вен проводится в сочетании с другими видами операций на поверхностных и перфорантных венах. В группе операций, направленных на улучшение функции клапанного аппарата, заслуживает внимание предложение Psathakis (1965) формировать мышечный жом в подколенной области. Эта операция создания искусственного клапана заключается в проведении пересеченного сухожилия нежной мышцы бедра между подколенной веной и артерией с последующим подшиванием конца его к двуглавой мышце. Сокращение нежной и портняжной мышц во время ходьбы создает своеобразный функциональный барьер, задерживающий обратный ток крови по вене. Обтурация заднеберцовых вен. Одними из наиболее тяжелых проявлений варикозной болезни являются трофические изменения мягких тканей на внутренней поверхности нижней трети голени. Эти изменения проявляются в виде жировых некрозов подкожной клетчатки, индуративных целлюлитов. Дисколории кожи или ее гиперпигментации, белой атрофии кожи, индурации или фиброзного перерождения подкожной жировой клетчатки, трофических язв. Опыт применения субфасциальной перевязки перфорантных вен и резекции заднеберцовых вен при трофических изменениях мягких тканей голени позволил предложить альтернативное решение: применить окклюзию заднеберцовых вен, предложенную А. Н. Веденским (1988). Это малотравматичное и выгодное в косметическом отношении оперативное вмешательство позволяет одновременно решать обе задачи: прервать патологический ретроградный кровоток по надлодыжечным перфорантным венам в зоне трофических изменений мягких тканей и устранить ретроградный кровоток по заднеберцовым венам в глубокие вены стопы. Анализ наших наблюдений показал, что в таких ситуациях это не альтернативная, а оптимальная операция. Лечебно-профилактические мероприятия в послеоперационном периоде у больных с варикозной болезнью можно разделить на общие и частные. Мероприятия общего характера заключаются в ранней двигательной активности больных и включают меры физического воздействия или ускорения оттока крови и активацию кровообращения. С первых часов после операции больному рекомендуют поворачиваться в постели, сгибать ноги, производить движения в голеностопных суставах. Простое приподнимание ножного конца кровати на 8—10 см значительно улучшает венозную гемодинамику. Возвышенное положение конечности в сочетании с эластическим бинтованием позволяет при активных движениях улучшить деятельность «мышечного насоса», способствует снижению венозной гипертензии, улучшает отток лимфы. На следующий день после операции больные начинают садиться в постели. Разрешается дозированная ходьба, выполняется первая перевязка с наложением эластического бинта на обе конечности от кончиков пальцев до коленных суставов. После перевязки больные начинают ходить по палате, но обязательно с забинтованной эластическим бинтом конечностью. Ношение эластического бинта необходимо на срок не менее 2-х месяцев после выписки из стационара. Активный двигательный режим в раннем послеоперационном периоде и дозированная ходьба с первых суток после операции создают оптимальные условия для профилактики замедления венозного оттока крови и послеоперационных тромбозов. С целью профилактики тромбообразования в послеоперационном периоде применяются различные дезагрегантные препараты (аспирин, трентал, курантил) в обычных дозировках.
Дата добавления: 2015-11-25 | Просмотры: 1207 | Нарушение авторских прав |