|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
III.Патогенез.По существу, ответ на вопрос, каким путем слабопатогенные и непатогенные микроорганизмы, проникая из полости рта в периодонт и костную ткань, вызывают там бурный инфекционно-воспалительный процесс, был дан в начале XX века М. Arthus и Г. П. Сахаровым. Они установили, что после 4—5-кратного подкожного введения кроликам лошадиной сыворотки на месте разрешающей внутрикожной инъекции сыворотки возникает бурная воспалительная реакция,с выраженной альтерацией. Поскольку на протяжении всего опыта животным вводили идентичную сыворотку, был сделан вывод о том, что механизм наблюдаемого феномена связан с изменением способности организма кролика реагировать на повторное введение чужеродного белка. Позднее этот феномен был использован для воспроизведения остеомиелита длинных трубчатых костей в эксперименте и остеомиелита нижней челюсти. В настоящее время механизм феномена Артюса-Сахарова изучен достаточно хорошо. По классификации G. H. Cell и R. R. Coombs он относится к III типу иммунопатологических реакций. Сущность его сводится к следующему. Под влиянием поступающего в организм сывороточного белка, который обладает антигенными свойствами, происходит выработка антител, а это лежит в основе сенсибилизации организма. На таком фоне местное введение разрешающей дозы антигена сопровождается проникновением последнего в сосудистое русло, где образуется комплекс антиген-антитело. Этот комплекс фиксируется на мембранах клеток сосудистого эндотелия, превращая их тем самым в клетки-мишени. Нейтрофильные лейкоциты, фагоцитируя иммунные комплексы,
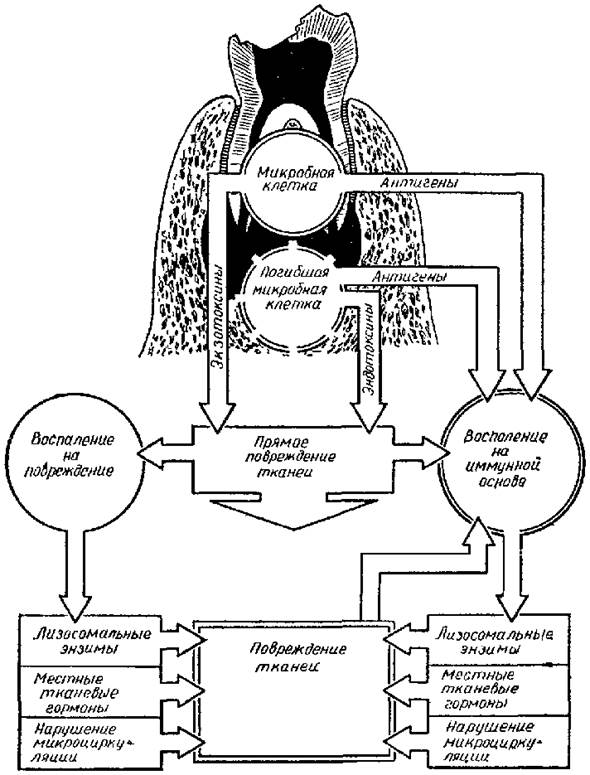
Рис1. Некоторые механизмы повреждения тканей при развитии одонтогенного инфекционно-воспалительного процесса.
одновременно повреждают клеточную мембрану, что приводит к высвобождению лизосомальных знзимов, медиаторов воспаления. Это сопровождается активацией 3-го тромбоцитарного фактора и может быть причиной внутрисосудистого свертывания крови, приводящего к нарушению микроциркуляции и некрозу ткани.Есть основания полагать, что описанная иммунопатологическая реакция имеет место и в патогенезе одонтогенной инфекции. Правда, при одонтогенных воспалительных заболеваниях действуют антигены иной природы, чем в опытах Артюса—Сахарова, С. М. Дерижанова и др. В роли антигена у них выступают продукты жизнедеятельности микробов, структурные элементы микробной клетки, высвобождающиеся после ее гибели. Такое толкование одного из звеньев патогенеза одонтогенной инфекции позволяет понять причину того, почему у многих больных в роли возбудителя заболевания оказываются непатогенные микробы. По-видимому, в сенсибилизированном организме их повреждающее действие опосредовано через механизмы только что описанной иммунопатологической реакции (рис. 1). Что касается сенсибилизации макроорганизма к стафилококкам и стрептококкам как наиболее вероятным возбудителям одонтогенных воспалительных заболеваний, то она может предшествовать возникновению одонтогенного инфекционного процесса, т. е. сенсибилизация наступает под влиянием однотипной микрофлоры инфекционного очага любой другой. С проникновением микробов через дефект твердых тканей зуба в пульпу и особенно ткани пародонта сенсибилизация организма усиливается. Однако было бы неправильно рассматривать факт развития инфекционно-аллергического воспаления на месте внедрения микробов в пародонт как явление, абсолютно вредное для макроорганизма. Биологический смысл этой реакции заключается в том, чтобы быстрым включением иммунных механизмов локализовать инфекционный очаг, предупредить генерализацию инфекции и тем сохранить постоянство внутренней среды макроорганизма. Своеобразной чертой одонтогенной инфекции является то, что организм больного не может самостоятельно, без соответствующих лечебных мероприятий, прекратить поступление микроорганизмов в пародонт через канал корня зуба. А это означает, что рассчитывать на самоизлечение и полную ликвидацию инфекционно-воспалительного очага в пародонте не приходится. В лучшем случае происходит стабилизация процесса, в результате чего формируется хронический очаг одонтогенной инфекции, находящийся в состоянии динамического равновесия с организмом больного. Что же может привести к нарушению установившегося равновесия между инфекционным очагом и организмом больного, что может быть причиной обострения воспалительных явлений и распространения инфекционного процесса за пределы его исходных границ? Ответ на этот вопрос имеет большую практическую значимость, так как позволяет наметить пути профилактики подобных осложнений и их рационального лечения. В первую очередь среди этих причин следует назвать повышение вирулентности микрофлоры (тест патогенности) из-за нарушения путей оттока экссудата через канал корня вследствие случайного попадания в кариозную полость пищевых масс либо преднамеренной обтурации ее пломбировочным материалом. В инфекционном очаге повышается концентрация микробов, их токсинов и продуктов тканевого распада, которые по законам диффузии и осмоса в большей мере начинают проникать через соединительно-тканную капсулу в прилежащие ткани. Здесь они могут оказать прямое повреждающее действие на тканевые структуры либо, проникая в сосудистое русло и, образуя иммунные комплексы, вызывать развитие реакции по типу феномена Артюса-Сахарова, т. е. локальный воспалительный процесс с явлениями альтерации. Клинически это выражается в виде обострения хронического периодонтита либо развития другой формы острого одонтогенного воспаления. Кроме того, обтурация путей оттока создает благоприятные условия для развития анаэробной микрофлоры, что в конечном итоге может приводить к повышению вирулентности инфекционного начала. Другой механизм нарушения равновесия между хроническим очагом одонтогенной инфекции и организмом больного связан с механическим повреждением соединительнотканной капсулы, что сопровождается повышением ее проницаемости. Это может иметь место при удалении зуба по поводу хронического периодонтита, при резкой чрезмерной перегрузке зуба во время разжевывания твердой пищи, при попадании в пищу твердых инородных тел. Давление, испытываемое при этом зубом, передается на инфекционный очаг и через жидкость, заполняющую межклеточные пространства, на соединительнотканную капсулу. Повреждение соединительнотканной капсулы под влиянием механической травмы, гидродинамического удара и повышение ее проницаемости сопровождаются распространением за пределы инфекционного очага микробов, их токсинов и продуктов тканевого распада. В сенсибилизированном организме это может вызвать развитие иммунопатологической реакции по типу феномена Артюса—Сахарова. Повышение проницаемости соединительнотканной капсулы способствует также тому, что в инфекционный очаг проникают в большем количестве сенсибилизированные лимфоциты или, как их называют, лимфоциты-киллеры (убийцы). В результате взаимодействия таких лимфоцитов с антигеном освобождаются лимфокинины, являющиеся эндогенными факторами повреждения. Развитие обострения хронической очаговой одонтогенной инфекции может быть связано с изменением функционального состояния иммунологических систем, изменением иммунологической реактивности организма, т. е. с изменением способности организма реагировать на раздражитель, каковым является инфекционный очаг. Известно, что возникновению острых одонтогенных воспалительных, заболеваний челюстно-лицевой области часто предшествует воздействие на организм больного разнообразных факторов общего порядка: охлаждения, перегревания, физического и эмоционального перенапряжения, чрезмерного общего ультрафиолетового облучения, интеркуррентных заболеваний. Влияние столь разнообразных по своей природе воздействий на течение местного инфекционного процесса можно объяснить тем, что все они вызывают у человека развитие общей стереотипной реакции - реакции активации, которая по своей сущности соответствует первой стадии стресса, получившей название стадии тревоги. Проявляется она повышением функциональной активности большинства звеньев иммунологической системы: увеличивается содержание в крови специфических (антитела) и неспецифических (комплемент, пропердин), гуморальных факторов, повышается активность фагоцитирующих клеточных элементов (микро- и макрофаги), возрастает их количество и т. д. При этом увеличивается концентрация комплемента, пропердина и антител в инфекционном очаге. Что касается тканевых структур в зоне инфекционного очага, то в результате предшествующего контакта с антигенами (бактериальными экзо- и эндотоксинами) они оказываются сенсибилизированными, т. е. несут на поверхности клеточных мембран эти антигены. Встреча таких сенсибилизированных клеток-мишеней с антителами в присутствии комплемента вызывает их цитолиз. При этом за пределы клетки выходят лизосомальные ферменты, медиаторы воспаления и другие биологически активные вещества, что приводит к повреждению новых тканевых структур и развитию воспалительной реакции. Клинически это проявляется обострением течения хронической одонтогенной инфекции. Деструкция тканей в зоне инфекционного очага при таком механизме обострения [второй тип иммунопатологической реакции по C.H.Gell и R.R. Coombs] обычно выражена умеренно, так как оно не связано. с распространением микроорганизмов и продуктов их жизнедеятельности на новые тканевые структуры. Обострение воспалительных явлений служит как бы отзвуком минувших событий, отражая возросшую способность организма бороться с инфекцией. Дата добавления: 2015-12-15 | Просмотры: 962 | Нарушение авторских прав |