|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
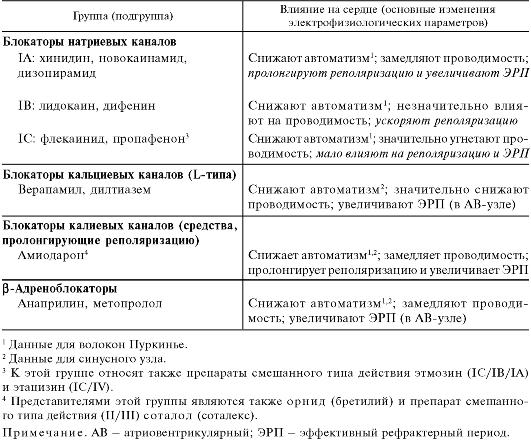
А) Средства, блокирующие натриевые каналы (мембраностабилизирующие средства; группа I)Наиболее типичным представителем противоаритмических средств подгруппы IА является алкалоид коры хинного дерева хинидин (является правовращающим изомером хинина). В медицинской практике используют хинидина суль- ф а т. Блокируя натриевые каналы, хинидин уменьшает входящий натриевый ток, генерирующий потенциал действия (фаза 0). Хинидин действует на все отделы сердца. Вследствие угнетения автоматизма, увеличения длительности реполяризации и соответственно потенциала действия и эффективного рефрактерного периода, а также снижения проводимости хинидин эффективен при аритмиях, свя- занных с нарушением автоматизма и проводимости (табл. 14.5). На ЭКГ наблюдается небольшое удлинение P-R, QRS, Q-T. Хинидин угнетает передачу возбуждения с блуждающего нерва на сердце (за счет м-холиноблокирующих свойств), а также несколько уменьшает кардиотропные симпатические (адренергические) влияния. Блокирующее воздействие на α-адренорецепторы проявляется также в отношении периферических сосудов (несколько снижается общее периферическое сопротивление). Следует учитывать, что хинидин заметно снижает сократимость миокарда. Назначают хинидин обычно внутрь. Он полностью всасывается из желудочно-кишечного тракта. Инактивируется препарат в печени, в связи с чем продолжительность его действия в значительной степени зависит от функции печени (обычно 6-8 ч). Неизмененный хинидин (~ 20%) и продукты его превращения выводятся в основном почками (см. табл. 14.6). Имеются препараты хинидина пролонгированного действия. При применении хинидина могут возникать различные побочные и токсические эффекты: звон в ушах, головная боль, нарушение зрения. Нередко наблюдаются диарея, тошнота, рвота. Иногда отмечается идиосинкразия. Тяжелым осложнением является тромбоцитопеническая пурпура1. Возможны предсердно-желу- Таблица 14.5. Влияние ряда противоаритмических средств на электрофизиологические параметры сердца
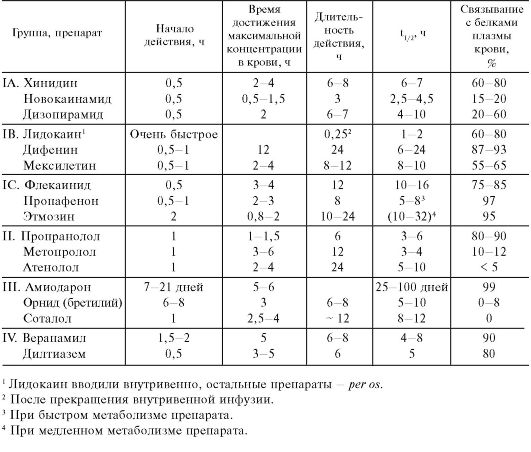
1 Геморрагический синдром при низком содержании тромбоцитов. Таблица 14.6. Фармакокинетика противоаритмических средств (при энтеральном введении)
дочковый и межжелудочковый блоки, а также токсическая тахиаритмия. Хинидин снижает артериальное давление (падает общее периферическое сопротивление сосудов). При наличии в ушках сердца тромбов иногда наблюдаются эмболии (при переходе от мерцания предсердий к синусному ритму). Новокаинамид (прокаинамида хлорид) по фармакологическим свойствам, влиянию на электрофизиологические параметры и показаниям к применению сходен с хинидином. Сократимость миокарда он снижает в меньшей степени, чем хинидин. Характеризуется менее выраженной, чем у хинидина, ваголитической активностью (сочетается небольшое м-холиноблокирующее и ганглиоблокирующее действие); уменьшает симпатические влияния на сердце. α-Адреноблокирующим эффектом не обладает. Вводят новокаинамид энтерально и парентерально (внутривенно, внутримышечно). Из желудочно-кишечного тракта всасывается быстрее, чем хинидин. По скорости метаболизма новокаинамида у разных пациентов выделяют медленных и быстрых «ацетиляторов», у которых существенно различается продолжительность действия препарата. Выводится почками. Новокаинамид переносится, как правило, хорошо. Аналогично хинидину может вызывать выраженное нарушение проводимости. Сходен с хинидином по аритмогенному действию. Артериальное давление при назначении внутрь снижает в меньшей степени, чем хинидин. Однако в ряде случаев новокаинамид может быть причиной тошноты, рвоты, диареи, судорог. Многие нежелательные реакции на новокаинамид больше выражены при его парентеральном введении (особенно внутривенном), чем при энтеральном. Основной проблемой является возможность гиперчувствительности к новокаинамиду, что проявляется лихорадкой, болями в области суставов и мышц, кожной сыпью, редко - агранулоцитозом и развитием синдрома типа красной волчанки. Хинидин и новокаинамид противопоказаны при идиосинкразии и предсердно-желудочковом блоке. Больным с сердечной недостаточностью, гипотоническими состояниями эти вещества следует назначать с осторожностью. Выраженное противоаритмическое действие оказывает дизопирамид (ритмилен). Действует аналогично хинидину на все отделы сократительного миокарда и проводящей системы. Хорошо всасывается из кишечника. Выводится в основном почками. Применяют препарат чаще при желудочковых аритмиях. Он существенно снижает сократительную активность миокарда, что необходимо учитывать при назначении дизопирамида. К числу отрицательных его свойств относится также выраженная м-холиноблокирующая активность, что может приводить к сухости слизистой оболочки ротовой полости, глаз, нарушению аккомодации, задержке мочеотделения. Возможны также тошнота, рвота. Аймалин (аритмал) - алкалоид раувольфии змеевидной. Изменяет основные функциональные параметры сердца подобно хинидину, однако сократимость миокарда уменьшает незначительно. Системное артериальное давление аймалин снижает несущественно, может улучшать коронарное кровообращение. В отличие от резерпина, получаемого из того же растительного сырья, успокаивающим и симпатолитическим эффектами аймалин не обладает. Из желудочно-кишечного тракта всасывается плохо, поэтому его целесообразно вводить парентерально (внутримышечно и внутривенно); t1/2 = 15 ч. Применяют аймалин при экстрасистолах, пароксизмальной мерцательной аритмии предсердий. Переносится он обычно хорошо. Иногда вызывает диспепсические явления, общую слабость. К средствам, блокирующим натриевые каналы, относятся также лидокаин, мексилетин и дифенин. Однако по ряду свойств они несколько отличаются от хинидина, в связи с чем их выделяют в группу IB. Лидокаин (ксикаин, ксилокаин) применяется не только как местный анестетик, но и как противоаритмическое средство. При резорбтивном действии он оказывает угнетающее влияние на автоматизм (снижается скорость фазы 4 - диастолической деполяризации). Это происходит в волокнах Пуркинье и в мышце желудочков, но не в синусно-предсердном узле. Отмеченное влияние проявляется подавлением эктопических очагов возбуждения. На скорость быстрой деполяризации (фаза 0) он не влияет или незначительно снижает ее (в волокнах Пуркинье). В отличие от хинидина длительность потенциала действия (т.е. фазы реполяризации) и в небольшой степени эффективный рефрактерный период лидокаин уменьшает (преимущественно в проводящей системе и мышце желудочков). На ЭКГ отмечается укорочение интервала Q-T. Сократимость миокарда лидокаин не изменяет или несколько снижает. Ваголитические свойства у него отсутствуют. На гемодинамику оказывает незначительное влияние. Вводят лидокаин обычно внутривенно (дробно или путем постоянной инфузии). Препарат характеризуется быстро развивающимся и кратковременным эффектом (после однократного введения действует в течение 10-20 мин). Бóльшая часть лидокаина инактивируется в печени. При патологии печени или нарушении ее кровоснабжения скорость метаболизма препарата снижается. Основное показание к применению - желудочковые аритмии (экстрасистолы и тахикардия, возникающие при инфаркте миокарда, операциях на открытом сердце, в послеоперационном периоде). Переносится препарат обычно хорошо. Производным лидокаина является противоаритмическое средство мексилетин. В отличие от лидокаина это стойкое соединение, эффективное при энтеральном введении. Мексилетин хорошо всасывается из кишечника. Действует длительно (6-8 ч), однако терапевтическая широта его небольшая. Может вызывать побочные эффекты со стороны сердца и гемодинамики, а также неврологические нарушения. Применяется при желудочковой экстрасистолии. Дифенин (дифенилгидантоин, фенитоин) является противоэпилептическим средством. Вместе с тем у него выражена и противоаритмическая активность, которая по электрофизиологическим характеристикам аналогична таковой лидокаина. Препарат уменьшает скорость диастолической деполяризации волокон Пуркинье (но не синусно-предсердного узла) и, следовательно, подавляет их автоматизм. Практически не влияет на проводимость, однако в случае исходного угнетения может ее улучшить. Подобно лидокаину, дифенин укорачивает потенциал действия в большей степени, чем эффективный рефрактерный период. Сокращает интервал Q-T. Таким образом, дифенин сходен с хинидином только по способности подавлять автоматизм. На сократительную активность миокарда и артериальное давление выраженного эффекта в терапевтических дозах не оказывает. В результате воздействия на ЦНС снижает импульсацию в эфферентных адренергических волокнах, иннервирующих сердце. Дифенин всасывается из желудочно-кишечного тракта медленно и неполно. Снижение содержания дифенина в плазме происходит медленно, поэтому возможна кумуляция. Основное количество дифенина инактивируется в печени (> 95%). Продукты его превращения выделяются почками. Вводят дифенин внутрь и иногда внутривенно (в виде натриевой соли). Заслуживает внимания применение дифенина при тахиаритмиях, вызванных передозировкой сердечных гликозидов. В этих случаях дифенин устраняет или уменьшает нарушения ритма благодаря подавлению автоматизма, но не углубляет угнетающее действие сердечных гликозидов на проводимость и не устраняет их положительный инотропный эффект. Активен дифенин и при желудочковых аритмиях иного генеза. При внутривенном применении дифенина возможны остро возникающие побочные эффекты - аритмии, гипотензия. При длительном энтеральном введении препарата наблюдаются различные неблагоприятные эффекты, отмеченные ранее (см. главу 9). Блокаторы натриевых каналов группы IС включают флекаинид, пропафенон. К этой группе можно отнести также препараты смешанного типа действия этмозин (IС/IB/IA) и этацизин (IC/IV). Действуют они на все отделы сердца. Их назначают при наджелудочковых и желудочковых тахиаритмиях. Однако применять эти препараты следует с осторожностью, так как они обладают выраженной аритмогенной (проаритмической) активностью. При желудочковых тахиаритмиях их применяют по жизненным показаниям в случае неэффективности других противоаритмических средств. Использование препаратов группы IС в постинфарктном периоде для профилактики желудочковых тахиаритмий нецелесообразно, так как частота летальных исходов на фоне их действия повышается (по сравнению с таковой у больных, принимавших плацебо). Флекаинида ацетат вызывает выраженное угнетение проводимости. Это проявляется в снижении скорости быстрой деполяризации (V). Понижается также проводимость в атриовентрикулярном узле, пучке Гиса, волокнах Пуркинье и желудочках сердца. На ЭКГ это проявляется увеличением интервала P-R и комплекса QRS. Скорость реполяризации в желудочках флекаинид не изменяет. Автоматизм синоатриального узла незначительно угнетает. Сократимость миокарда снижает в небольшой степени. Препарат хорошо всасывается из пищеварительного тракта. При первом прохождении через печень практически не подвергается биотрансформации. Неизмененный препарат и метаболиты выделяются почками. Применяют флекаинид при наджелудочковых и желудочковых аритмиях. Вводят внутрь и иногда внутривенно. Из побочных эффектов нередко наблюдаются головокружение, нарушение зрения, тошнота, головная боль, диспноэ. Аритмогенность значительная. Препарат противопоказан при выраженном сердечном блоке и кардиогенном шоке. К этой же группе относится пропафенон (ритмонорм). Наряду с блокированием натриевых каналов он обладает также некоторым β-адреноблокирующим эффектом и маловыраженным угнетающим влиянием на кальциевые каналы. Процессы ассоциации-диссоциации вещества в натриевых каналах протекают медленно. Препарат угнетает автоматизм синоатриального и эктопических узлов. Снижает проводимость в атриовентрикулярном узле, предсердиях, желудочках, в системе волокон Гиса-Пуркинье. Увеличивает эффективный рефрактерный период (в предсердиях, пучке Гиса, волокнах Пуркинье, желудочках). На ЭКГ отмечается увеличение интервала P-R и комплекса QRS. Снижение сердечного выброса проявляется на фоне сердечной недостаточности. Препарат хорошо всасывается из кишечника, но при прохождении через печеночный барьер значительная его часть метаболизируется. Поэтому биодоступность пропафенона невелика и варьирует в значительных пределах (3-40%). Выделяют группы пациентов с быстрым (90%) и медленным (10%) метаболизмом пропафенона. t1/2 для первой группы равно 5,5 ч, а для второй - 17,2 ч. Различия в скорости метаболизма обусловлены генетически. Применяют пропафенон в основном при наджелудочковых аритмиях, а также при желудочковых аритмиях в случае неэффективности других препаратов (назначают внутрь и иногда внутривенно). Побочные эффекты наблюдаются часто (у 1/3-1/5 пациентов). Отмечаются тошнота, рвота, запор, бронхоспазм, слабость, утомляемость и др. Выражено аритмогенное действие. Пропафенон противопоказан при выраженном нарушении проводимости, при сердечной недостаточности, кардиогенном шоке. К этой группе можно отнести и производные фенотиазина этмозин (морацизина гидрохлорид) и этацизин. Оба являются препаратами смешанного типа действия. Этмозин сочетает в себе характеристики всех 3 подгрупп блокаторов натриевых каналов (IC, IB, IA). Этацизин блокирует не только натриевые, но и кальциевые каналы (IC, IV). Этмозин угнетает проводимость в предсердно-желудочковом узле, пучке Гиса и волокнах Пуркинье. Практически не изменяет скорость реполяризации. Артериальное давление и частоту сердечных сокращений незначительно повышает. Несколько улучшает коронарное кровообращение. На сократительную активность миокарда существенного влияния не оказывает. Хорошо всасывается из пищеварительного тракта. Биодоступность примерно 40%. Почти полностью метаболизируется в печени. Выделяются метаболиты почками. Препарат эффективен при желудочковых и наджелудочковых аритмиях. Однако, учитывая высокую аритмогенную активность этмозина, его рекомендуют применять только при желудочковых аритмиях в случае неэффективности других противоаритмических препаратов. Побочные эффекты наблюдаются у 2-5% больных. Отмечаются головокружение, головная боль, утомляемость, диспноэ, учащенное сердцебиение, парестезии, боли в области живота, миалгия, диарея и др. Выраженной противоаритмической активностью обладает этацизин. Оказывает угнетающее влияние на автоматизм и проводимость. Благодаря блокирующему влиянию на кальциевые каналы снижает сократительную активность миокарда. Показания и противопоказания к применению аналогичны таковым для этмозина. Побочные проявления наблюдаются чаще, чем у этмозина (головокружение, шум в ушах, нарушение зрения, парестезии и др.). Наиболее часто неблагоприятные эффекты (в том числе кардиальные и гемодинамические) наблюдаются при внутривенном введении этацизина. Поэтому более безопасно назначать препарат энтерально. К блокаторам натриевых каналов (очевидно к группе IC) относится также аллапинин. Он является гидробромидом алкалоида лаппаконитина. В эксперименте изучен недостаточно хорошо. Замедляет проведение возбуждения по предсердиям и желудочкам. Сократительную активность миокарда практически не снижает. Гипотензию не вызывает. Применяют при наджелудочковых и желудочковых экстрасистолах и тахиаритмиях. Вводят внутрь. Аллапинин часто вызывает побочные эффекты (головокружение, диплопию, головную боль, аритмии, аллергические реакции и др.). б) Средства, блокирующие кальциевые каналы L-типа1 (антагонисты кальция, блокаторы медленных кальциевых каналов; группа IV) Ионы кальция играют важную роль в регуляции функций сердечно-сосудистой системы. Известно, что деятельность сердца и тонус кровеносных сосудов в большой степени зависят от обмена ионов кальция, в частности от вне- и внутриклеточного их распределения. Поэтому возможность управления кинетикой ионов кальция представляет значительный интерес. Одним из таких путей является блокирование кальциевых каналов. За последнее время созданы и широко применяются в медицинской практике многие блокаторы кальциевых каналов. Исходя из химической структуры, блокаторы кальциевых каналов L-типа подразделяют на следующие группы: дифенилалкиламины (верапамил); бензотиазепины (дилтиазем); дигидропиридины (нифедипин, исрадипин, никардипин, нимодипин, амлодипин); дифенилпиперазины (циннаризин, флунаризин). К числу блокаторов кальциевых каналов, обладающих выраженной противоаритмической активностью (группа IV), относятся верапамил (изоптин, финоптин), дилтиазем (кардил) и ряд других препаратов. Они эффективны также при коронарной недостаточности, а дилтиазем - и при артериальной гипертензии. Основное действие блокаторов кальциевых каналов проявляется в угнетении входящего медленного кальциевого тока (затрудняют вход внеклеточных ионов 1 Выделяют несколько разновидностей кальциевых каналов. К основным относятся: L (от англ. large - большой; имеется в виду проводимость каналов), Т (от англ. transient - скоротечный; имеется в виду время открывания каналов), N (от англ. neuronal - нейрональный; имеется в виду преимущественное распределение каналов). Кроме того, выделяют Р-каналы (обнаружены в клетках Пуркинье мозжечка) и др. В сердце и гладких мышцах в основном представлены L-каналы. кальция внутрь клетки), обусловленном преимущественно блоком потенциалзависимых кальциевых каналов. Последние открываются при деполяризации клеточной мембраны. Следует отметить, что препараты разной структуры имеют свои места связывания в кальциевых каналах. Кальциевые каналы, регулируемые рецепторами, блокируются в меньшей степени. В итоге происходят угнетение проводимости и увеличение эффективного рефрактерного периода в предсердножелудочковом узле (препараты мало влияют на волокна Пуркинье). Благодаря этому эффекту блокаторы кальциевых каналов препятствуют поступлению к желудочкам сердца стимулов чрезмерно высокой частоты, что нормализует их деятельность. Кроме того, блокаторы кальциевых каналов подавляют автоматизм синусно-предсердного узла, снижая скорость диастолической деполяризации (фаза 4). Преимущественное их влияние на синусно-предсердный и предсердно-желудочковый узлы обусловлено активацией обоих узлов входящим кальциевым током. Угнетение тока ионов кальция в мышечные клетки проявляется также в снижении сократимости миокарда и расширении коронарных сосудов (в меньшей степени - периферических сосудов). К числу широко применяемых при аритмии препаратов относится верапамил. Он хорошо всасывается из кишечника.Выделяется с мочой и желчью в неизмененном виде (3-4%) и в виде конъюгатов. Применяют верапамил при суправентрикулярных аритмиях (пароксизмальной тахикардии и мерцательной аритмии) и стенокардии. Вводят внутрь и внутривенно. Возможны побочные эффекты (гипотензия, усиление сердечной недостаточности, атриовентрикулярная блокада, тошнота, рвота, головокружение, аллергические реакции). К блокаторам кальциевых каналов, обладающим противоаритмической активностью, относится также дилтиазем. Он хорошо всасывается из пищеварительного тракта. Активно ацетилируется. Дилтиазем и его метаболиты выделяются преимущественно кишечником. К побочным эффектам дилтиазема относятся головная боль, головокружение, учащенное сердцебиение, тахикардия, слабость, мышечные спазмы, отеки и др. Дата добавления: 2015-12-16 | Просмотры: 1105 | Нарушение авторских прав |