|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
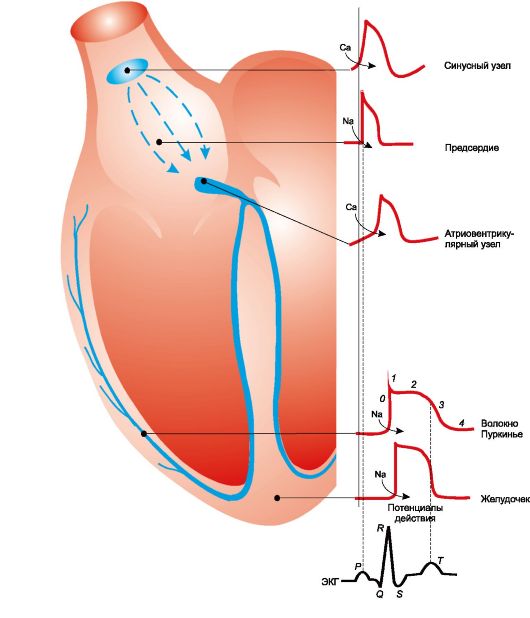
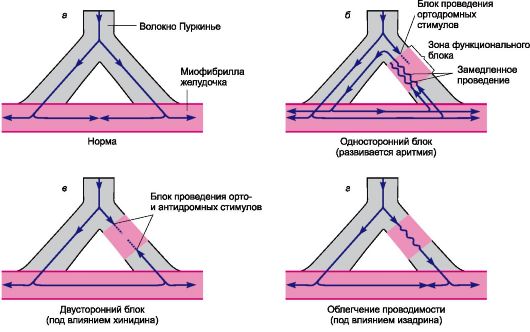
ЛЕКАРСТВЕННЫЕ СРЕДСТВА, ПРИМЕНЯЕМЫЕ ПРИ НАРУШЕНИЯХ РИТМА СЕРДЕЧНЫХ СОКРАЩЕНИЙ (ПРОТИВОАРИТМИЧЕСКИЕ СРЕДСТВА)Ритмическая активность миокарда зависит от состояния водителя ритма и проводящей системы сердца, от биохимизма миокарда, его кровоснабжения и других кардиальных факторов. Значительную роль играют также нейрогенные и гуморальные экстракардиальные влияния. Нарушения в отдельных звеньях этой сложной системы могут вызывать патологические изменения сердечного ритма. Причины сердечных аритмий весьма разнообразны. Они могут быть связаны с ишемией миокарда, пороками сердца, электролитными нарушениями, изменениями кислотно-основного состояния, интоксикацией химическими веществами, нарушением иннервации сердца, эндокринными и инфекционными заболеваниями и др. Нарушения ритма сердечных сокращений обусловлены изменениями автоматизма и(или) проводимости проводящей системы и мышечных клеток сердца (рис. 14.3). Патологические изменения автоматизма проявляются нарушением генерации импульсов в физиологическом водителе ритма (основным является синуснопредсердный, или синоатриальный, узел) либо возникновением эктопических водителей ритма. Электрофизиологически появление эктопических водителей ритма и увеличение частоты разрядов могут быть связаны с увеличением скорости диастолической деполяризации (рис. 14.4), снижением потенциала покоя мембраны (максимального диастолического потенциала; потенциал становится менее электроотрицательным) и снижением порога потенциала действия (порог становится более электроотрицательным). Указанные изменения способствуют развитию аритмий. Нарушения проводимости проявляются в разных степенях блока проведения по проводящей системе сердца. О проводимости судят по скорости нарастания амплитуды потенциала действия (фаза 0). При снижении проводимости скорость систолической деполяризации - фазы 0 (Vmax) - уменьшается (максимальное значение потенциала действия достигается более медленно). На ЭКГ нарушение проводимости в предсердно-желудочковом (атриовентрикулярном) узле проявля- ется увеличением интервала P-R, а внутрижелудочковой - длительности QRST. Функциональный блок проведения может быть односторонним (рис. 14.5). В этом случае аритмии развиваются по механизму «повторного входа» (или «возврата возбуждения»1). Таким путем могут возникать аритмии и в предсердиях, и в желудочках. Для развития аритмий важное значение имеет величина эффективного рефрактерного периода2. При его уменьшении возможность экстрасистол и проведения более частых стимулов повышается. Это часто сопровождается укороче-
Рис. 14.3. Проводящая система сердца. Обозначения 0-4 те же, что на рис. 14.4. 1 В англоязычной литературе такой тип аритмий известен как reentry arrhythmias (от англ. reentry - повторное поступление). 2 Эффективный рефрактерный период характеризуется минимальным временным интервалом между двумя стимулами, вызывающими распространяющееся возбуждение (потенциалы действия).
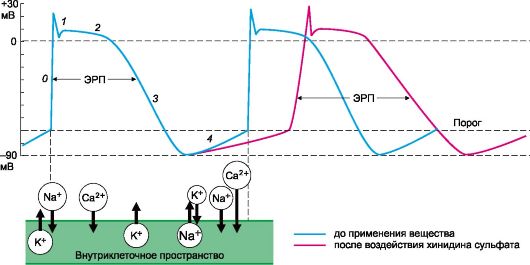
Рис. 14.4. Влияние хинидина сульфата на потенциалы действия изолированного волокна Пуркинье с искусственно вызванным автоматизмом (схема). ЭРП - эффективный рефрактерный период; 0-4 - фазы потенциала действия: 0 - быстрая деполяризация; 1-3 - фазы реполяризации; 4 - медленная (диастолическая) деполяризация.
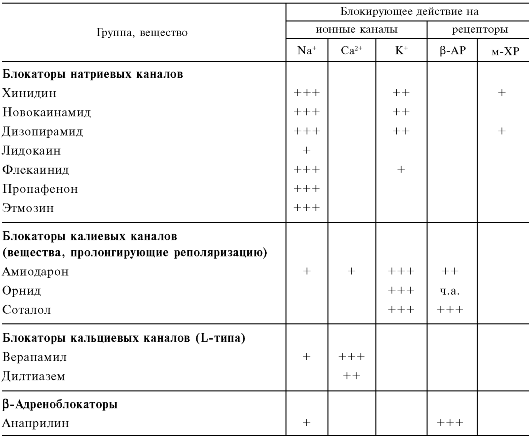
Рис. 14.5. Развитие аритмии по механизму «повторного входа» (б) и принципы ее лече ния (в, г). нием фазы реполяризации (фазы 2 и 3) и соответственно длительности потенциала действия. На ЭКГ наблюдается уменьшение интервала Q-T. Следует, однако, учитывать, что нарушения ритма сердечных сокращений могут быть связаны с изменением не только функционального состояния непосредственно миокарда и проводящей системы, но и тонуса адренергической и холинергической иннервации сердца (табл. 14.4). Таблица 14.4. Основная направленность действия ряда противоаритмических средств
Примечание. АР - адренорецепторы; ХР - холинорецепторы; ч.а. - частичный агонист. Количеством плюсов отмечена относительная блокирующая активность веществ. Нейрогенная стимуляция β1-адренорецепторов сердца ускоряет диастолическую деполяризацию (фаза 4), что приводит к учащению ритма. Проводимость в синусно-предсердном и предсердно-желудочковом узлах улучшается. Укорачиваются реполяризация и продолжительность потенциала действия. Все это способствует развитию аритмий. Не менее важное значение имеют циркулирующие в крови катехоламины, избыточные концентрации которых могут вызывать аритмии. Нарушения ритма возникают и при сенсибилизации адренорецепто- ров сердца к катехоламинам (например, при гипертиреозе). Холинергическая иннервация (ацетилхолин) оказывает на многие параметры противоположное влияние. Так, автоматизм синусно-предсердного и предсердно-желудочкового узлов снижается и ритм сердечных сокращений урежается. Проводимость в предсердно-желудочковом узле ухудшается, его эффективный рефрактерный период удлиняется, может развиться предсердно-желудочковый блок. В клетках предсердий облегчается проводимость, укорачивается эффективный рефрактерный период. При возбуждении блуждающего нерва наиболее выраженно изменяется функция синусно-предсердного узла. Таким образом, в формировании различных типов аритмий принимают участие как кардиальные, так и экстракардиальные механизмы. Для лечения и профилактики нарушений ритма сердечных сокращений используют многие лекарственные средства. Исходя из основной направленности и механизма действия, их можно систематизировать следующим образом1. Дата добавления: 2015-12-16 | Просмотры: 852 | Нарушение авторских прав |