|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Классификация дополнительных путей проведенияОписание все большего количества аномальных путей и соединений, развитие методов картирования и катетерного лечения ДПП обусловило необходимость их анатомической систематизации. В последние десятилетия наибольшее распространение получила классификация ДПП по R. Anderson и соавторам (1975):
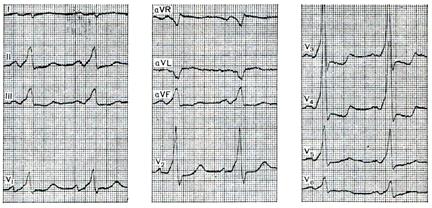
Наиболее распространенной формой ДПП является дополнительный атриовентрикулярный путь (пучок Кента), который является анатомической основой синдрома ВПУ. При выполнении катетерных вмешательств важно определять вероятную локализацию ДПП. В настоящее время выделяют такие варианты локализации ДПП: передний («свободная стенка» правого желудочка), верхнепарасептальный («переднесептальный»), септальный («парасептальный»), задний («левый боковой»), нижнепарасептальный («заднесептальный»), нижнезадний («свободная стенка» левого желудочка в задних отделах) (P.J. Zimetbaum, M.E. Josephson, 2009). В отдельных случаях имеются множественные ДПП. Электрокардиографическая диагностика синдромов преэкзитации При преэкзитации желудочка по пучку Кента синусовый импульс одновременно проводится к желудочкам по атриовентрикулярному соединению и ДПП, что создает анатомическую основу для «конкуренции» проведения. По ДПП импульс проводится быстрее и достигает желудочков раньше, чем возбуждение, проводящееся через атриовентрикулярное соединение. Это приводит к более раннему началу комплекса QRS и укорочению интервала P-Q. Как только импульс достигает желудочков, он распространяется по миокарду со значительно меньшей скоростью, чем по волокнам Гиса–Пуркинье, что приводит к формированию на ЭКГ волны дельта (D). Через атриовентрикулярный узел импульс проводится с меньшей скоростью, чем по ДПП. Однако после того как импульс достигает желудочков, дальнейшее его распространение идет обычным путем – по ножкам пучка Гиса и волокнам Пуркинье. Типичный для синдрома ВПУ комплекс QRS имеет сливной характер. Его начальная часть (волна D) обусловлена импульсом, проведенным по ДПП, а остальная часть – возбуждением, проведенным через атриовентрикулярный узел. Форма комплекса QRS при синдроме ВПУ напоминает по форме блокаду ножки пучка Гиса. Комплекс QRS расширен до 0,11–0,12c у взрослых людей и до 0,10с и больше у детей за счет добавления волны D к начальной его части. Конечная часть комплекса QRS обычно не изменяется. Интервал P-J (от начала зубца P до места соединения QRS с сегментом ST) остается таким же, как при нормальном атриовентрикулярном проведении, и обычно не превышает 0,25с. Расширение комплекса QRS при синдроме ВПУ сопровождается вторичными изменениями сегмента ST и зубца – Т-, которые часто становятся дискордантными по отношению к комплексу QRS. Раннее асинхронное возбуждение части миокарда желудочков приводит также к нарушениям последовательности реполяризации. Чем больше выражены признаки преэкзитации желудочков, тем больше степень дискордантности со стороны сегмента ST и зубца - Т -. Однако при наличии дополнительных изменений в миокарде это правило может нарушаться. Распространение возбуждения по пучку Джеймса приводит к появлению на ЭКГ укорочения интервала Р-Q. При этом комплекс QRS и графика реполяризации не меняются. Преждевременное возбуждение с участием пучка Джеймса может быть анатомической основой для формирования пароксизмальной тахикардии с узкими комплексами QRS. При распространении возбуждения по пучку Махейма на ЭКГ регистрируются нормальный интервал Р-Q, волна D, уширенный комплекс QRS, вторичные изменения сегмента ST и зубца Т. Интервал Р-Q не укорочен (его длительность составляет более 0,12 с), поскольку синусовый импульс преодолевает атриовентрикулярный узел с задержкой, прежде чем достигает места отхождения волокон Махейма. Правый желудочек, к которому подходят волокна Махейма, активируется раньше, чем левый желудочек. Это приводит к умеренному расширению комплекса QRS (до 0,12 с), приобретающего морфологию неполной блокады левой ножки пучка Гиса. Поскольку перегородка возбуждается справа налево, исчезают зубцы q в левых грудных отведениях. Наличие различных вариантов возбуждения желудочков по пучку Махейма может способствовать возникновению пароксизмальных тахикардий. F. Rosenbaum и соавторы (1945) предложили различать по ЭКГ два типа синдрома ВПУ. При синдроме ВПУ типа А добавочный путь обычно расположен слева от атриовентрикулярного узла, между левым предсердием и левым желудочком. В этом случае наблюдается преждевременное возбуждение задне-базальной или базально-перегородочной области левого желудочка. Пространственный вектор волны D ориентирован слева направо, сзади вперед и сверху вниз. Электрическая ось QRS отклоняется вправо, угол альфа больше 90°. В отведениях I и avL волна D чаще бывает отрицательной, имитируя увеличенный зубец Q (комплекс Qr), при этом сегмент ST находится выше изолинии и зубец Т (+). В отведениях III и avF волна D обычно положительная. В правых и левых грудных отведениях V1-V6 волна D (+), максимально выражена в V1-V2. Комплекс QRS в правых или во всех грудных отведениях направлен вверх. В отведениях V1, V3R он обычно имеет вид зубца R с крутым подъемом и большой амплитудой, либо морфологии Rs, RS, RSr, Rsr. При типе А конфигурация комплекса QRS на ЭКГ напоминает блокаду правой ножки пучка Гиса (рис. 1).
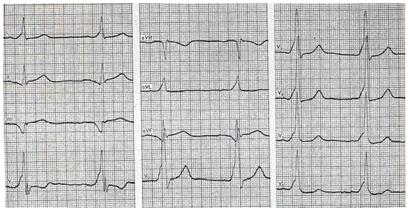
Рис. 1. При синдроме ВПУ типа В ДПП обычно расположен справа, между правым предсердием и правым желудочком. При этом типе наблюдается преждевременное возбуждение передне-базальных отделов правого желудочка. Вектор волны D направлен справа налево, спереди назад и снизу вверх. Электрическая ось комплекса QRS отклоняется влево. В отведениях I, avL и левых грудных отведениях комплекс QRS представлен высоким зубцом R, волна D (+). Во II, III, avF отведениях волна D (-). В отведении III комплекс QRS представлен графикой QS, волна D может увеличивать зубец Q, имитируя признаки нижнего (задне-диафрагмального) инфаркта миокарда. В отведениях V1, V3R волна D (-), комплекс QRS имеет вид QS, rS. Конфигурация комплекса QRS при синдроме ВПУ типа В напоминает по форме блокаду левой ножки пучка Гиса (рис. 2).
Рис. 2. В последнее время выделяют также синдромы преэкзитации типов АВ и С. При синдроме ВПУ типа АВ преждевременно возбуждается заднебазальный отдел правого желудочка. Вектор волны D направлен сзади вперед, справа налево, снизу вверх. Электрическая ось отклонена влево. В отведениях I, avL, V1-V6 волна D и комплекс QRS имеют полярность (+). В отведениях II, III, avF волна D обычно отрицательная (рис. 3).
Рис. 3. При синдроме ВПУ типа С ДПП соединяет субэпикардиальный участок левого предсердия с боковой стенкой левого желудочка. Электрическая ось QRS отклонена вправо. В отведениях V1-V4 волна D положительная, иногда плохо видна, комплексы QRS имеют вид R, Rs; в отведениях V5-V6 волна D отрицательная (имитирует зубец q) или изоэлектрическая, комплекс QRS в виде qR. В отведениях I, avL волна D отрицательная, в отведениях III, avF – положительная. Наличие пучка Кента нередко проявляется «псевдоинфарктной» ЭКГ. Патологический зубец Q (отрицательная волна D) с дискордантным подъемом сегмента ST встречается в 53,5–85 % случаев феномена ВПУ. При этом величина смещения сегмента ST может меняться, что зависит от вегетативных влияний на атриовентрикулярный узел. Для дифференциальной диагностики различных форм СП, а также оценки динамики ЭКГ важно учитывать возможность изменения функциональных свойств ДПП. В частности, под брадизависимой блокадой ДПП понимают исчезновение волны D в комплексе QRS после длинной паузы в синусовом ритме или во время синусовой брадикардии. Тахизависимой блокадой ДПП называют исчезновение предвозбуждения в комплексах после короткой синусовой паузы или во время фибрилляции предсердий (ФП). Именно бради - и тахизависимая блокады ДПП лежат в основе формирования интермиттирующего синдрома ВПУ. Иногда наблюдают полное исчезновение ранее зарегистрированных на ЭКГ признаков предвозбуждения желудочков, что объясняют фиброзным перерождением ДПП. В случаях длительной латенции синдрома ВПУ его признаки появляются лишь в пожилом возрасте. Возможно, это связано с прогрессирующим ухудшением проводимости в АВ. узле. «Феномен концертино» («эффект аккордеона») – увеличение волны D от комплекса к комплексу на коротком эпизоде ЭКГ и последующее постепенное ее уменьшение, что объясняют постепенным замедлением и последующим ускорением проводимости в атриовентрикулярном узле. Иногда наблюдают сочетание антероградной блокады ДПП и атриовентрикулярной блокады I степени. Классический синдром ВПУ может трансформироваться в форму СП с удлиненным интервалом P-R при сохранении на ЭКГ волны D. Синдром слабости синусового узла (СССУ) - нарушение функции синусового узла проявляющееся брадикардией и сопровождающими её аритмиями. Сущность синдрома состоит в урежении сердечных сокращений из-за нарушения формирования импульса синусовым узлом, или нарушения его проведения к предсердиям. Таким образом, синдром включает как собственно синусовую брадикардию, так и синоатриальную блокаду II степени. Проявления и условия возникновения этих состояний схожи, поэтому их обычно не разделяют. Брадикардия при СССУ часто сопровождается аритмиями, возникающими в результате активизации нижележащих отделов проводящей системы сердца, которые перестают контролироваться импульсами синусового узла. Причины нарушения ритмопродуцирующей активности синусового узла:1) первичные, обусловленные органическим поражением самого узла;2) вторичные обусловленные экстракардиальными процессами. Первичное поражение СУ чаще всего возникает при ИБС, артериальных гипертензиях, пороках, миокардитах, гемохроматозе, операциях на сердце, особенно с использованием искусственного кровообращения. Есть данные, что СССУ возникает при инфаркте миокарда в 5% случаев, чаще при инфаркте задней стенки, кровоснабжаемой, как и СУ, правой коронарной артерией. К вторичным причинам нарушения деятельности СУ относят: 1) повышение активности блуждающего нерва или чувствительности к его влиянию которые могут возникнуть у спортсменов тренирующихся на выносливость, а также при заболеваниях гортани, пищевода, повышенном внутричерепном давлении и эмоциях, таких как страх, боль; 2) нарушения гемостаза - повышение в крови уровня калия, кальция, механическая желтуха, гипотиреоз, анемия; 3) применение лекарственных средств, урежающих сердечные сокращения: бета - адреноблокаторов, блокаторов кальциевых каналов, сердечных гликозидов. Клинические проявления СССУ возникают в результате резкого снижения минутного объёма сердца возникающем при выраженной брадикардии. Так как головной мозг является наиболее чувствительным к гипоксии органом и первым реагирует на неё, то клиника остро возникших брадикардий и асистолий исчерпывается проявлениями мозговой ишемии в виде головокружений, обмороков, вплоть до развития синдрома Морганьи - Адамса - Стокса (бессознательного состояния с судорогами) часто приводящего к смерти Лечение. При доказанной связи клинических проявлений с брадикардией, удлинении времени восстановления функции синусового узла до 3 - 5 секунд, развитии хронической сердечной недостаточности, рефрактерных наджелудочковых тахикардиях показано вживление кардиостимулятора работающего в режиме "demand" т.е. генерирующем импульсы только при падении ЧСС до критического уровня. Лекарственная терапия малоэффективна. При повышенной активности блуждающего нерва и отказе больного от кардиостимуляции применяют эуфиллин 0,45 - 0,9 г./сут., апрессин 50 - 150 мг/сут. При осложнении брадикардии мерцанием предсердий, внутривенно вводят сердечные гликозиды, с помощью которых купируют приступ, или, хотя бы контролируют ЧСС. Верапамил и обзидан в этом случае применять нельзя, так как они приводят к ещё большему угнетению синусового узла. Дата добавления: 2016-03-26 | Просмотры: 704 | Нарушение авторских прав |