|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ПРЕКРАЩЕНИЕ РЕАНИМАЦИИ
Если через 10 минут от начала реанимации сердцебиение не восстановилось, реанимационные мероприятия следует прекратить. Состояния, при которых не следует начинать реанимацию младенца: • Новорожденные с подтвержденным гестационным возрастом менее 22 недель или весом при рождении менее 500 граммов. • Новорожденные с анэнцефалией. • Новорожденные с антенатально подтвержденной трисомией 13 или 18 хромосомы. Навыкам реанимации должен быть обучен весь персонал, участвующий в родах: врач неонатолог; акушерка; врач акушер-гинеколог; медицинская сестра детского отделения; врач анестезиолог-реаниматолог; педиатр, если он приглашается для консультации в родильное отделение. Акушерка, врач акушер-гинеколог, медицинская сестра детского отделения, педиатр должны владеть по крайней мере навыками начальных шагов реанимации и техникой ВВЛ. При проведении реанимационных мероприятий специалист (в том числе акушерка, медицинская сестра и т. д.), непосредственно проводивший эти мероприятия, заполняет алгоритм реанимации новорожденного. Инфузионная терапия проводится наIII этапе реанимации (терапия гемодинамических и метаболических расстройств). Для проведения инфузий катетеризируют пупочную вену (длина пупочного венозного катетера равна расстоянию от плеча до пупка – 5 см, кончик катетера должен находиться между диафрагмой и правым предсердием), измеряют центральное венозное и артериальное кровяное давление, оценивают цвет кожных покровов и состояние микроциркуляции (симптом «белого пятна»). При симптоме «белого пятна» (исчезновение после надавливания пальцем врача) 3 секунды и более, являющемся признаком гиповолемии, надо ввести волемические препараты-кристаллоиды (изотонический раствор натрия хлорида, раствор Рингера; эритроцитарная масса) в дозе 10 мл/кг массы тела. Эритроцитную массу вводят только при установленной постгеморрагической анемии (отслойка плаценты, фетоматеринская и фетофетальные трансфузии и др.). СогласноНациональному клиническому протоколу КР «Оказание реанимационной помощи новорожденному в родильном зале» (2010) в первые 12 часов жидкость следует вводить только внутривенно, из расчета 60 мл/кг в первые 24 часа жизни. Обеспечить поступление жидкости в течение 24 часов (с кормлением или внутривенно) согласно возрасту ребенка. Обязателен контроль диуреза (почасовой диурез).
Дальнейшее лечение детей, перенесших асфиксию, особенно на фоне неблагоприятного течения беременности, должно быть этапным:отделение патологии новорожденных родильного дома, отделение патологии новорожденных детской больницы, отделение реабилитации для новорожденных с поражением ЦНС.
Прогноз Прогностически неблагоприятными считаются: сохранение очень низких (3 балла и менее) оценок по шкале Апгар через 15 и 20 минут после рождения, появление судорог в первые часы жизни, наличие признаков постгипоксической энцефалопатии новорожденных II иШ степени. У новорожденных, перенесших энцефалопатию I степени, на основании результатов более чем 20-летнего наблюдения показатели развития не отличаются от таковых у новорожденных при отсутствии каких-либо осложнений в раннем неонатальном периоде. У новорожденных, перенесших энцефалопатию II степени, впоследствии в 25-30% случаев определяются различные формы неврологических нарушений. Однако при проведении соответствующего комбинированного медикаментозного лечения и физиотерапии, включающей лечебную физкультуру и массаж, эти проявления могут быть в значительной мере компенсированы. При развитии энцефалопатии III степени 50% новорожденных погибает, а у выживших в 75-100% случаев развиваются тяжелые неврологические осложнения, которые проявляются развитием церебрального паралича с повышением тонуса мышц и миоклоническим судорожным синдромом, крайне плохо поддающимся терапии. Возникающая впоследствии задержка умственного развития является частым проявлением ЭН III степени. Профилактика
При наличии у беременной фактора высокого риска внутриутробной гипоксии плода или асфиксии новорожденного проводится комплекс профилактических мероприятий, решается вопрос о внутриутробном лечении плода, мониторном наблюдении за плодом в родах, целесообразности кесарева сечения.
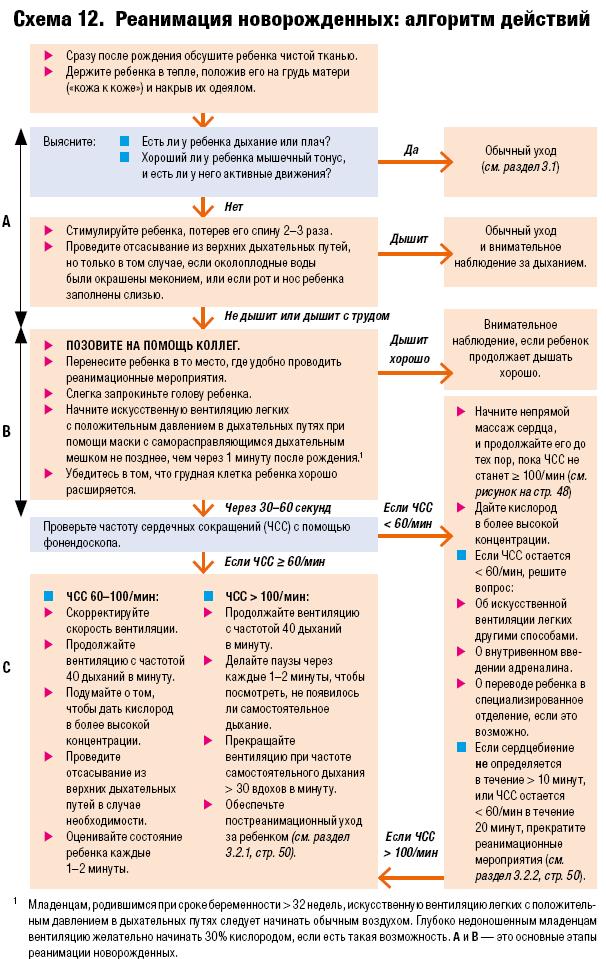
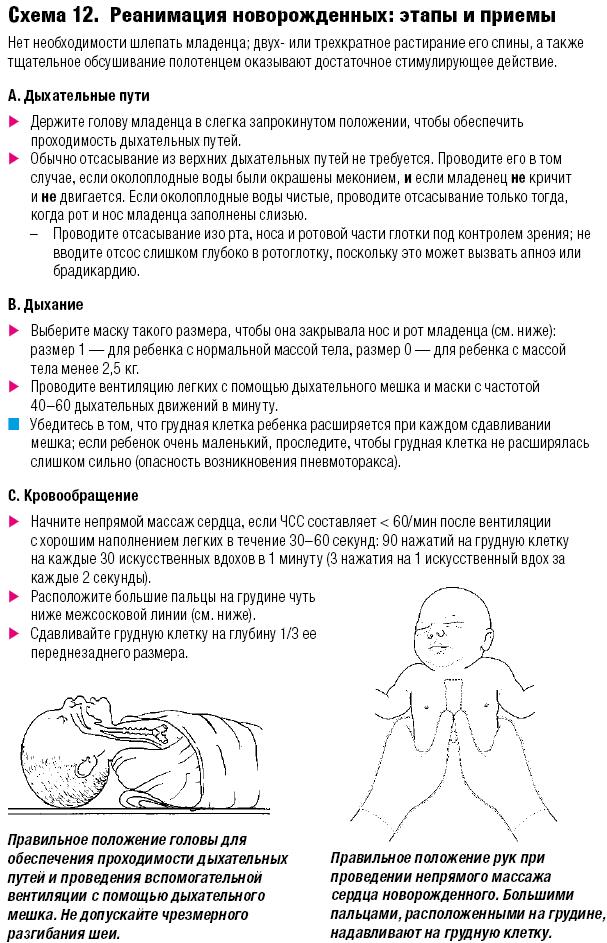
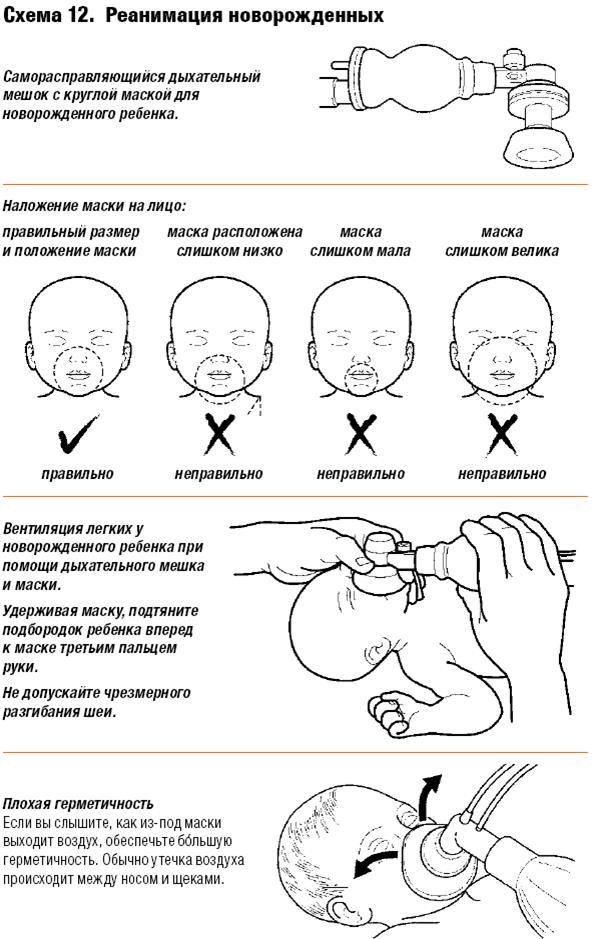
Реанимация новорожденных согласно рекомендациям карманного справочника «Оказание стационарной помощи детям. Руководство к ведению наиболее распространенных заболеваний в условиях ограниченных ресурсов». 3.2 Реанимация новорожденных
В некоторых случаях новорожденным может потребоваться проведение реанимационных мероприятий. К таким случаям относятся: наличие хронического заболевания у матери, смерть плода или новорожденного в анамнезе у матери, преэклампсия, многоплодие, преждевременные роды, неправильное предлежание плода, выпадение пуповины, затяжные роды, преждевременный разрыв плодных оболочек, наличие мекония в околоплодной жидкости. Однако во многих случаях необходимость в реанимации младенцев невозможно предвидеть до их рождения. Поэтому: • будьте готовы к проведению реанимационных мероприятий при каждых родах; • следуйте алгоритму оценки, приведенному на Схеме 12.
3.2.1 Постреанимационный уход Состояние детей, которым проводились реанимационные мероприятия, может вновь ухудшиться, после того как показатели их жизненно важных функций придут в норму. • После восстановления нормальной легочной вентиляции и сердечной деятельности: • Прекратите вспомогательную вентиляцию. • Как можно быстрее восстановите прямой контакт («кожа к коже») ребенка с телом матери. • Внимательно наблюдайте за возможным затруднением дыхания и признаками асфиксии и будьте готовы оказать дополнительную помощь.
3.2.2 Прекращение реанимации
Следует решить вопрос о прекращении проведения реанимационных мероприятий, если: • Ребенок не дышит, и у него отсутствуют сердечные сокращения в течение 10 минут — прекратите реанимацию. • После 20-минутных реанимационных мероприятий у ребенка отсутствует самостоятельное дыхание, и ЧСС составляет < 60/мин — прекратите реанимацию. Зафиксируйте в истории болезни время смерти и объясните матери или обоим родителям, что ребенок умер. Дайте им подержать ребенка, если они изъявят такое желание.
Дата добавления: 2016-06-05 | Просмотры: 647 | Нарушение авторских прав |