|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
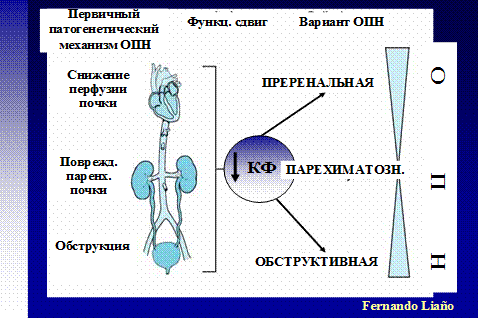
ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ. Острая почечная недостаточность (ОПН) – это синдром определяемый как внезапная потеря почечных функций (острое снижение клубочковой фильтрации) с накоплениемОстрая почечная недостаточность (ОПН) – это синдром определяемый как внезапная потеря почечных функций (острое снижение клубочковой фильтрации) с накоплением в крови соединений, экскретируемых почками. Первый признак ОПН – азотемия (резкое повышение концентрации мочевины и креатинина), второй – олигоанурия, которая встречается не всегда (у 50-70 % больных). Причины ОПН разделяют на три основные группы – преренальные, ренальные и постренальные (рис. 5).
Рисунок 5. Причины ОПН (из лекции Н.А. Томилиной, 2007)
Преренальные причины обусловливают большинство ОПН (50-65%). Это внепочечные заболевания, приводящие к гипотонии, ухудшению почечного кровоснабжения и падению СКФ. К ним относятся сердечная недостаточность, гиповолемическое состояние (кровотечение, обезвоживание), сепсис, печеночная недостаточность, генерализованные отеки (нефротический синдром, цирроз печени). Снижается почечная перфузия и СКФ. Преренальная ОПН вначале функциональная, т.е.она развивается при здоровой почке. Однако при длительном сохранении нарушенного кровотока в почках преренальная ОПН может перейти в ренальную с органическим поражением почек вследствие ишемии ткани (см. текст в рамке).
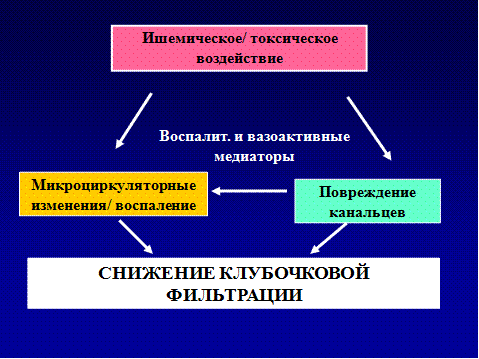
Ренальные причины или внутрипочечные заболевания встречаются в 20-55 %. Снижение СКФ обусловлено повреждением почки – канальцев, интерстиция, клубочков, сосудов. Основными являются гломерулярные и тубуло-интерстициальные нефриты, отравления лекарственными средствами, токсинами. Среди гломерулонефритов ОПН возникает чаще при остром и быстропрогрессирующем ГН, синдроме Гудпасчера, васкулитах. Поражение сосудов (окклюзия) с тромбозами артерий и вен, атеросклеротическая эмболия сосудов, гемолитико-уремический синдром (ГУС) могут вызвать ОПН. Инфекционно- токсическая почка при генерализованных инфекциях (лептоспироз, геморрагическая лихорадка с почечным синдромом и др) сопровождается ОПН. Отслойка плаценты, септический аборт, ДВС с кортикальным некрозом приводят к ОПН. При ренальной ОПН происходит прямое повреждение почечных канальцев токсинами, некоторыми лекарствами, солями тяжелых металлов. Миоглобин и гемоглобин, освобождающиеся при рабдомиолизе и гемолизе (травмы, ГУС), оказывают токсическое влияние на почечные канальцы. Гиперкальциемия, вызывая вазоконстрикцию и преципитацию в просвете канальцев плохо растворимых солей фосфата кальция, может привести к ОПН. Лекарства могут индуцировать ОПН другими путями. Это – аллергический тубуло-интерстициальный нефрит при приеме антибиотиков, диуретиков, нестероидных противовоспалительных препаратов. Последние ингибируют синтез простагландинов, что приводит к вазоконстрикции и ухудшает перфузию почек. Особенно они опасны при гиповолемических состояниях. Аминогликозиды оказывают токсическое влияние на канальцы. При ишемии и токсическом воздействии происходит гибель канальцевого эпителия, слущивание их в просвет, внутриканальцевая обструкция. Разбухшие канальцы могут пережимать сосуды, что отягощает ишемию ткани. Прекращается клубочковая фильтрация (рис. 6).
Рисунок 6. Патофизиология ОПН (из лекции Н.А. Томилиной, 2007) В первую очередь поражаются проксимальные канальцы, наиболее чувствительные к ишемии, где происходит реабсорбция многих веществ (см. текст в рамке).
Постренальная ОПН развивается при обструкции мочевыводящих путей. Из-за повышенного внутреннего давления почечные канальцы набухают, сдавливают кровеносные сосуды почек, что приводит к ишемии почечных тканей. Обструкция может быть связана с мочекаменной болезнью, опухолевым процессом, с кристаллами мочевой кислоты при разрушении злокачественной ткани вследствие химиотерапии у больных лейкозами. Таким образом острое снижение клубочковой фильтрации – основной патогенетический механизм как преренальной, так и ренальной (паренхиматозной) ОПН. Клиника ОПН. В развитии ОПН выделяют четыре периода: начальный период (период воздействия этиологического фактора), олигоанурический период, период полиурии и выздоровление. Анамнез важен для установления предшествовавшего фактора (перенесенные инфекции, гастроэнтерит у ребенка, признаки системного заболевания, гломерулонефрита, прием лекарств и т.д). Общеклиническое обследование позволяет выявить степень гидратации организма, артериальную гипо и гипертензию, состояние сердечно-сосудистой и других систем. Лабораторные исследования позволяют выявить признаки нарушения гомеостаза, в первую очередь азотемию, электролитные нарушения, ацидоз. Для дифференциальной диагностики с системными болезнями проводятся дополнительные исследования – уровень комплемента, антитела к базальной мембране клубочков, антитела к антигенам нейтрофилов и др. В моче исследуют гемоглобин, миоглобин, натрий, калий, осмолярность, ά1-микроглобулин. ОПН – опасное для жизни состояние и летальность при ней за последние десятилетия не меняется и составляет около 45 %, а в отделениях интенсивной терапии - 70 %. Прогноз зависит от причин ОПН и своевременной лечебной тактики, включая гемо-, перитонеальный диализ. Наиболее тяжелыми критическими симптомами, требующими диализного лечения, являются: · олигоанурия более 4х суток · мочевина крови более 30 ммоль/л · креатинин крови более1000 мкмоль/л · гиперкалиемия более 6 ммоль/л · отек легких, резистентный к диуретикам · метаболический ацидоз PН менее 7,2 · уремическая энцефалопатия · уремический перикардит Дата добавления: 2015-02-06 | Просмотры: 833 | Нарушение авторских прав |