|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
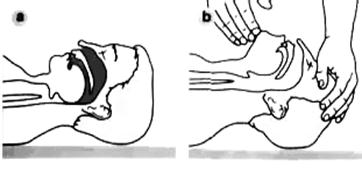
Запрокидывание головы и поднятие подбородкаДанный прием называется «тройной прием Сафара» (Запрокидывание головы, открытие рта и выдвижение нижней челюсти) (рис.8). Внимание! Применяется, только при абсолютной уверенности в отсутствии повреждений шейного отдела позвоночника. Нельзя применять данный прием, если механизм травмы не известен! Методика выполнения тройного приема Сафара.: 1. Левую руку положить на лоб пострадавшего и запрокинуть голову назад. 2. Поместить указательный палец правой руки на подбородок пострадавшего под нижнюю челюсть и слегка поднять нижнюю челюсть. Можно захватить подбородок дополнительно большим пальцем под нижней губой. Не следует давить сильно на мягкие ткани подбородка, поскольку это может привести к нарушению проходимости дыхательных путей. 3. Быстро осмотреть ротовую полость. Если в ротовой полости пострадавшего есть инородное тело или рвотные массы – необходимо удалить их.
Рис.8 Запрокидывание головы и поднятие подбородка: а – дыхательные пути непроходимы; в – дыхательные пути проходимы
3. Оценка дыхания Для оценки функции следует наклониться к лицу пострадавшего и постараться услышать дыхание. Однозначным подтверждением наличия дыхания является ритмичная экскурсия (поднятие-опускание) грудной клетки. Время на оценку дыхания - 5 секунд! Если за это время нет вдоха, то следует приступать к искусственной вентиляции легких (ИВЛ).Обязательно нужно удостовериться, что дыхание качественное. Если пострадавший не дышит или дышит неадекватно (меньше 10 или больше 30 дыхательных движений в минуту) и имеет синюшную окраску кожного покрова, необходимо начинать проводить искусственное дыхание. Следует принять меры по предотвращению асфиксии вследствие западения языка или попадания рвотных масс, если в этом есть необходимость. Нужно повернуть пострадавшего в восстановительное положение (рис.6) или применить другие методы. Одновременно нужно следить за состоянием кожных покровов. Бледность, развивающийся цианоз лица, губ могут свидетельствовать о прогрессирующей гипоксии или состоянии шока.
4.Оценка сердечной деятельности. Прежде всего, следует определить наличие сердцебиения. Определяется по наличию пульса.
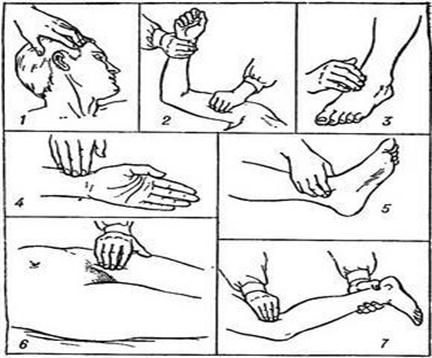
Определение пульса на магистральных артериях. У человека в сознании пульс определяется на лучевой артерии. Средний и указательный пальцы накладываются на запястье с внутренней стороны над головкой лучевой кости. У пострадавшего определяют пульс на артериях, где пульсация более выражена. Чаще всего на сонных, реже на бедренных. Определение пульса на сонных артериях Поставить 3 пальца руки на выступающую часть трахеи пострадавшего (надгортанник или кадык). Затем соскользнуть пальцами в углубление между хрящом и грудинно-ключично-сосцевидной мышцей и нащупать в глубине сонную артерию.
Рис.9. Методика измерения пульса на различных артериях: 1 — височной; 2 — плечевой; 3 — тыльной артерии стопы; 4 — лучевой; 5 — задней большеберцовой; 6 — бедренной; 7 — подколенной
Оценивается пульсация на артериях в течение 10 секунд. После проведения первичного осмотра при необходимости, нужно немедленно приступать к сердечно-легочной реанимации.
3.3.Вызов "скорой помощи"
Грамотный вызов скорой помощи может существенно сократить время прибытия бригады и спасти жизнь пострадавшему. Если больше 3 пострадавших, серьезное происшествии, крупная авария и т.п., то в таком случае лучше звонить в единую службу спасения "01" (или «112»с мобильного телефона). Операторы сами вызовут все необходимые службы. На Центре «Скорой помощи» стоят компьютеры со специальной программой. Пока диспетчер не заполнит все окошечки этой программы, информация на подстанцию не поступит. Поэтому, задача звонящего четко и понятно отвечать на вопросы диспетчера. Алгоритм действий при вызове Диспетчер представится, назовет свой номер, спросит, чем может вам помочь? · Пол. Мужской, женский, или количество пострадавших · Возраст. (Примерно) · Что случилось. Кратко, ДТП, травма, без сознания и т.п. · Адрес. Улица, дом, корпус, подъезд, этаж, номер квартиры, код подъезда или домофон (ускорит прибытие бригады) Точный адрес, с ориентирами, как можно проехать, если машина не сможет подъехать к самому месту ЧС, то где и кто будет встречать. · Если трудно найти, то где ожидает встречающий. Обязательно нужно послать человека встречать специалистов. · Кто вызвал – прохожий, родственник сосед и т.п. · Лучше оставить свой номер телефона. У бригады могут быть уточнения по мере выдвижения к месту. Это особенно важно, если место происшествия где-нибудь на автостраде или в месте, незнакомом человеку, вызвавшему помощь. · Номер наряда – Можно взять у диспетчера «03», так называемый «номер наряда», что позволит отыскать потом пострадавшего, и поблагодарить врача «скорой» если есть такое желание, Следует помнить, что есть правило: 1 бригада – один пострадавший. Вызовы скорой разделяются на 4 группы: 1 категория. Состояния, угрожающие жизни: 2 категория. Высокая температура у взрослых, острый живот. 3 категория. Неопасные, не срочные случаи. 4 категория. Плановая перевозка больных.
Не следует пренебрегать советами, которые можно получить от диспетчера. Работники “скорой” являются универсальными специалистами, работают в экстренной медицине не один год. В несложных случаях можно благополучно разрешить ситуацию, пользуясь советами специалистов. Попросите диспетчера переключить вас на специалиста и, если такая возможность есть, - он сделает это.
3.4. Вторичный осмотр
Вторичный осмотр производится в случае, если первичный осмотр показал, что острой угрозы для жизни нет, или после того, как восстановлены проходимость дыхательных путей, дыхание и кровообращение. На вторичный осмотр необходимо потратить не более 10 минут. Во время детального физического обследования необходимо выявить все повреждения, не представляющие немедленной угрозы для жизни пострадавшего. Проводится только после стабилизации состояния пострадавшего по системе ABC. Вторичный осмотр обычно осуществляется врачом в машине "скорой помощи" по пути в больницу. Проводится не специалистом только в случае кровотечения у пострадавшего или задержки "скорой медицинской помощи".
Рис.10 Учет временных интервалов при СЛР О мин: Остановка дыхания 4-6 мин: Возможно отмирание клеток коры головного мозга 6-10 мин: Вероятно отмирание клеток коры головного мозга более 10 мин: Необратимые изменения коры головного мозга, смерть мозга
Необходимо тщательно и осторожно систематически обследовать пострадавшего, следуя алгоритму. Если человек в сознании, то нужно разговаривать с ним, выясняйте жалобы, стараться удерживать и контролировать его сознание. Во время процедуры вторичного осмотра, первоочередное внимание следует уделить травмам головы и позвоночника, как наиболее опасным.
Алгоритм действий при вторичном осмотре пострадавшего Общий осмотр. Быстро окинуть взглядом, оценить, нет ли крови или повреждений, цвет лица, цвет губ. Осмотр проводится двумя руками: ощупываются одновременно две руки, одновременно две ноги и т.д. Осмотр спины Во время осмотра ни в коем случае нельзя переворачивать пострадавшего. Осторожно подсунув руки под спину нужно обследовать пальцами каждый позвонок, начиная с грудного отдела. Периодически следует убеждаться в отсутствии кровотечений. Если человек был завален, и на нем еще лежат какие-либо предметы (камни, кирпичи и др.) нельзя убирать их.
Осмотр головы и шеи В первую очередь следует искать травмы головы и шеи, как наиболее опасные. Необходимо аккуратно ощупать и осмотреть кости черепа на наличие деформаций, отечности, изменений цвета и разрывов. Если человек в сознании, нужно попросить его сфокусировать взгляд на каком-то предмете (пальце, например) и медленно поводить им из стороны в сторону. Зрачки пострадавшего должны быть одного размера, двигаться синхронно, без задержек. Если это не выполняется, то есть подозрения на повреждение мозга. Затем следует проверить цвет, температуру кожи и потоотделение. Осмотреть оба уха, проверить наличие выделений крови или спинномозговой жидкости из ушного канала. Осмотреть область за ухом на наличие ушибов и ссадин. Осмотреть и ощупать лицевые кости на наличие деформаций, отечности, изменений цвета и разрывов. Осмотреть носовые ходы на наличие кровянистых/жидких выделений. Охватив шею пострадавшего руками (не смещая, не надавливая) осторожно ощупать позвонки, стараясь выявить любые уплотнения, выступы, открытые раны и впадины.
Осмотр плечевого пояса Расстегнув одежду, осмотреть ключицы, лопатки, плечевые суставы на наличие смещений, деформаций, кровотечений вывихов и переломов. Перелом ключицы опасен из-за близости крупных артерий (подключичной, сонной).
Осмотр грудной клетки Для осмотра грудной клетки необходимо расстегнуть (при необходимости разрезать, но не снимать!) одежду. Далее положить руки с боков на грудную клетку и слегка сжать ее. Ребра должны быть подвижны. Не должно быть посторонних звуков (хруста, шипения). Осматривать/ощупывать, проверяя симметричность с целью обнаружения причин, могущих влиять на функцию дыхания (признаки подвижной грудной клетки, свидетельствующие о наличии закрытой или открытой травмы), подвижность ребер, наличие втяжения межреберных промежутков. Затем нужно ощупать все три части грудины, проверяя их стабильность. Обязательно надо убедиться в отсутствии пневматоракса или других ранений грудной клетки. Во время осмотра обязательно обратить внимание на интенсивность и характер легочных шумов. Не должно быть свиста, хруста, шипения или других посторонних звуков, свидетельствующих о наличии травм.
Осмотр живота Следует осмотреть/ощупать все отделы живота и пояснично-боковые области на наличие вздутия, изменения цвета, ригидности (упругости), гематом (кровоподтеков), напряжения, пульсирующих масс. Обратить внимание на симптомы «острого живота». При подозрении на аппендицит применить прием Щеткина-Блюмберга: попросить пострадавшего медленно надавить на живот, а потом резко отпустить руки. При надавливании человек почувствует уменьшение боли, а при отпускании резкую боль. Косвенными свидетельствами внутренних повреждений может быть синюшность, гематомы, общая бледность.
Осмотр таза Осмотреть/ощупать на наличие изменений цвета, деформаций. Можно проверить целостность таза путем осторожного нажатия. Обязательно проверить пульсацию бедренных артерий с двух сторон.
Осмотр конечностей. Нужно встать сбоку от пострадавшего и начать осмотр со своей стороны, для осмотра конечностей на другой стороне, следует обойти пострадавшего. Конечность нужно охватить двумя руками и осторожно осмотреть и ощупать, двигаясь к периферии. Нельзя поднимать, сгибать конечности до осмотра.
Осмотр нижних конечностей Осмотреть/ощупать, проверяя симметричность, наличие смещения и деформаций. Проверить пульсацию и скорость наполнения капилляров. Проверить чувствительность и сгибание/разгибание, силу и симметричность движений.
Осмотр верхних конечностей Осмотреть/ощупать, проверяя симметричность, наличие смещения и деформаций. Проверить пульсацию и скорость наполнения капилляров. Проверить чувствительность и сгибание/разгибание, силу и симметричность движений. Следует помнить, что достоверный диагноз может установить только врач!
Дата добавления: 2015-02-06 | Просмотры: 1236 | Нарушение авторских прав |