|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
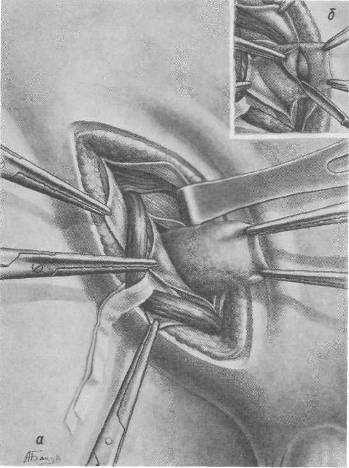
Прямой паховой грыжи по отдельным этапам ее проведения«Если относительно косых грыж существуют противоречия во взглядах на способ их оперирования, то еще меньше постоянства и определенности по отношению к грыжам прямым». В. И. ДОБРОТВОРСКИЙ Хирургическая анатомия прямой паховой грыжи. При прямых паховых грыжах, которые чаще всего наблюдаются у лиц среднего и пожилого возраста, значительно выражен слой подкожножировой клетчатки. Апоневроз наружной косой мышцы обычно растянут и раз-волокнен. Подкожное паховое кольцо имеет овальную форму и свободно пропускает 2 пальца и более. Дугообразные волокна (fibrae intercrurales), расположенные косо - поперечно к волокнам апоневроза наружной косой мышцы, растянуты. 1 В паховой связке различают часть ее, загнутую кверху и более глубокую, которая называется подвздошно-лобковым тяжем (tractus ilio-pubicus) (H. К. Лысенков и В. И. Бушкович, 1943). Этот участок паховой связки переходит в поперечную фасцию, укрепляет ее, являясь анатомическим продолжением части волокон связки. В паховой связке различают поверхностную (переднюю) часть и глубокую (заднюю), границей которых является желоб паховой связки. Верхняя лобковая связка (lig. pubicum superius) располагается на верхней поверхности симфиза и натянута между обоими лонными бугорками (tuberculum pubicum). Края подкожного отверстия податливы и при введении пальца легко приподнимают переднюю стенку пахового канала. Края внутренней и поперечной мышц располагаются высоко над паховой связкой и высота пахового промежутка при прямых паховых грыжах может доходить до 4—5,5 см. Таким образом, при прямой паховой грыже в медиальном отделе пахового канала наблюдается слабость трех анатомических образований, которые как бы налагаются один на другой в сагиттальной плоскости: широкое наружное отверстие пахового канала, высокий паховый промежуток и растянутая поперечная фасция. На эти соотношения, которые необходимо учитывать при операции прямых паховых грыж, обратил внимание А. В. Мартынов на XVIII съезде хирургов. Паховая связка при прямых паховых грыжах представляется несколько растянутой, что необходимо иметь в виду при подшивании к ней внутренней косой и поперечной мышц и апоневроза наружной косой мышцы, так как чрезмерная натянутость паховой связки может ослаблять бедренный канал и предрасполагать к последующему образованию бедренной грыжи. Грыжевое выпячивание, покрытое поперечной фасцией, непосредственно прилегает к передней стенке пахового канала и подкожной клетчатке, расположенной у расширенного наружного пахового кольца. Таким образом, после рассечения апоневроза наружной косой мышцы живота обнаруживается выпячивание поперечной фасции, образующей фасциальный мешок, повторяющий в основном форму грыжевого брюшинного выпячивания. После рассечения поперечной фасции видна предбрюшинная жировая клетчатка, обычно хорошо выраженная и покрывающая грыжевой мешок в виде отдельной оболочки, переходящей книзу и кнутри от грыжевого мешка в предпузырную клетчатку, которую можно отличить по несколько иной окраске и развитой венозной сети у стенки мочевого пузыря. Нижние надчревные артерии и вена располагаются кнаружи от грыжевого мешка. Своеобразная хирургическая анатомия прямой паховой грыжи отражает также и патогенез ее как грыжи приобретенной, «грыжи слабости». Отличие хирургической анатомии прямой паховой грыжи от косой определяет и другую хирургическую тактику, а также выбор метода операции и выполнение отдельных технических деталей ее. Операция прямой паховой грыжи по отдельным этапам ее проведения. При операции прямой паховой грыжи хирург встречает следуюшие анатомические слои: кожа с подкожножировой клетчаткой, поверхностная фасция, апоневроз наружной косой мышцы и fascia cremasterica, поперечная фасция, предбрюшинная жировая клетчатка, брюшина (собственно грыжевой мешок). Первый этап операции — послойное рассечение тканей со вскрытием пахового канала — проводится так же, как и при косой паховой грыже. Для анатомического и нетравматичного выделения грыжевого мешка необходимо прежде всего рассечь покрывающую грыжевой мешок поперечную фасцию (заднюю стенку пахового канала). Края поперечной фасции целесообразно взять на зажимы, после чего можно перейти к выделению грыжевого мешка. Семенной канатик, лежащий кнаружи от грыжевого мешка, лучше взять на марлевую или резиновую полоску и отвести кнаружи (рис. 71).
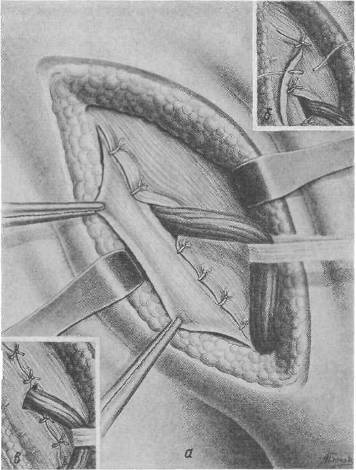
Рис. 71. Операция при прямой паховой грыже. Выделение грыжевого мешка. а — поперечная фаеция рассечена. Выделен грыжевой мешок с окружающей его жировой пластинкой; б — рассечение жировой пластинки; в разрезе видна стенка грыжевого мешка.
При выделении грыжевого мешка полезно ввести раствор новокаина (0,25 %) у основания его для гидравлической препаровки. Такая препаровка в значительной степени гарантирует от случайного повреждения мочевого пузыря, довольно близко прилегающего к медиальной стенке грыжевого мешка.
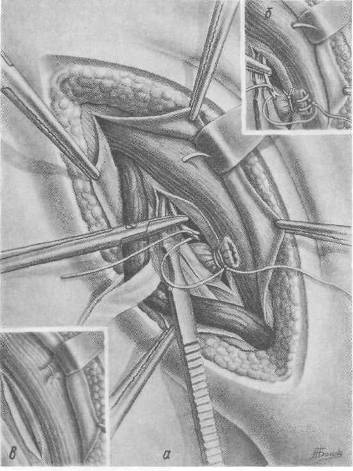
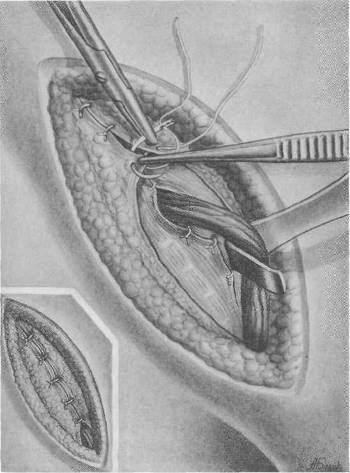
Рис. 72. Операция при прямой паховой грыже. Перемещение культи грыжевого мешка. а — грыжевой мешок перевязан. Одна из нитей при помощи иглы перемещается под поперечную фасцию и мышцы кверху и латерально; б — деталь операции — дополнительное прошивание культи грыжевого мешка; в культя грыжевого мешка перемещена. Швы завязаны.
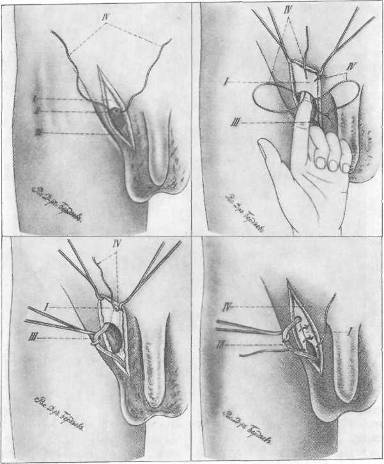
Рис. 73. Операция при паховой грыже с перемещением культи грыжевого мешка по Баркеру—Красинцеву (оригинальный рисунок из монографии В. А. Красинцева). I — апоневроз наружной косой мышцы; II — культя грыжевого мешка; III — семенной канатик; IV — культя грыжевого мешка. Под цифрой IV указана проекция на коже культи грыжевого мешка, подведенной под апоневроз наружной косой мышцы и подшитой к нему.
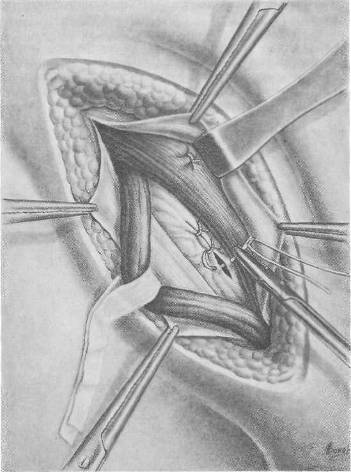
Рис. 71. Операция при прямой паховой грыже. Швы на поперечную фасцию.
При свободном выделении грыжевого мешка (при отсутствии сращений) его прошивают у основания кетгутовой нитью и завязывают в обе стороны. Целесообразно для более надежной перевязки окончательно затянуть нить при уже отсеченном мешке, удерживая культю его на зажиме. При наличии плоскостных сращений вблизи от околопузырной клетчатки (ношение бандажа, ущемления, воспалительные процессы) лучше прошивать грыжевой мешок кисетным швом изнутри (В. И. Разумовский). Далее приступают к перемещению культи грыжевого мешка кнаружи и кверху по В. А. Красинцеву—Баркеру (рис. 72, а, б). Культю грыжевого мешка прошивают кетгутовой нитью, оба конца которой проводят малоизогнутой иглой под контролем пальца или шпателя, подведенного под края мышц поперечной и внутренней косой, над которыми и завязывают оба конца (рис. 72,е) нити; таким образом культя грыжевого мешка перемещается кверху, а в паховом промежутке будет предлежать не измененная и не растянутая брюшина. При укреплении задней стенки пахового канала необходимо обратить особое внимание на медиальный отдел пахового промежутка, укрепление которого особенно важно, поскольку в патогенезе прямой грыжи имеется ослабление задней стенки пахового канала. В первую очередь необходимо сшить рассеченную ранее при выделении грыжевого мешка поперечную фасцию (рис. 74). При сильно растянутой поперечной фасции ее можно укрепить либо удвоением, либо наложением кисетного шва с погружением в этот кисет избытка растянутой фасции. Апоневроз наружной косой мышцы и края внутренней косой и поперечной мышц подшивают к паховой связке под семенным канатиком. При дряблых тканях можно укрепить заднюю стенку пахового канала дубликатурой апоневроза (рис. 75). Семенной канатик укладывают на вновь созданную прочную заднюю стенку пахового канала, а кнаружи от нового места его выхода накладывают 2—3 шелковых шва на внутренний листок апоневроза наружной косой мышцы и паховую связку (рис. 75, в). Для профилактики сдавления семенного канатика можно слегка надсечь в поперечном направлении внутренний листок апоневроза у места выхода семенного канатика. Кетгутовыми швами на клетчатку и поверхностную фасцию надежно прикрывают семенной канатик (при прямых паховых грыжах поверхностная фасция обычно хорошо выражена) (рис. 76). Для укрепления задней стенки пахового канала наиболее удачными и эффективными являются операции перемещения семенного канатика с максимальным укреплением задней стенки пахового канала.
Рис. 75. Операция при прямой паховой грыже. Укрепление задней стенки пахового канала по Бассини—Постемпскому. а — медиальный листок апоневроза наружной косой мышцы живота подшит к паховой связке под семенным канатиком; б — швы накладываются латерально от семенного канатика; в — дубликатура апоневроза наружной косой мышцы под семенным канатиком.
Рис. 76. Операция при прямой паховой грыже. Наложение швов на поверхностную фасцию. Лучшим вариантом такой операции является мышечно-апоневротическое закрытие пахового промежутка (задней стенки пахового канала) — операция по Бассини—Постемпскому1, при которой наиболее эффективно используются все слои брюшной стенки. Необходимо отметить, что Бассини и Каттарина (Cattarina) придавали большое значение поперечной фасции для прочного закрытия пахового промежутка. В отличие от косой паховой грыжи, при которой культя грыжевого мешка ускользает под мышцы при высокой перевязке его и ликвидируется брюшинная воронка, при прямой грыже является весьма целесообразным перемещение культи грыжевого мешка по Красинцеву — Баркеру. Дата добавления: 2015-03-04 | Просмотры: 801 | Нарушение авторских прав |