|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Билиарный илеус (БИ)
Считают, что для развития БИ необходимо, как правило. сочетание трех условий: 1) крупный желчный конкремент в желчном пузыре: 2) значительный по диаметру внутренний бнлиодигестнвный свищ: 3) иногда наличие значительного стеноза кишечника.
Однако эти все три условия не являются строго обязательными. Впервые в мире БИ на секции описал в 1654 г. известный датский анатом Th.Bartholini. В отечественной литературе много лет считалось, что БИ был обнаружен впервые проф. И.Д.Сарычевым в 1901 г.. Однако нам удалось найти несколько работ русских хирургов, выявивших БИ раньше И.Д.Сарычева, в частности, больного с БИ впервые в России оперировал Н.В.Склифосовский в 1893 г.
Самая большая отечественная статистика БИ принадлежит коллективу хирургов из г. Караганды - 139 боль-ных. За 100 лет (с 1893 по 1993 г.) в России и бывшем СССР описано 750 приступов БИ у 735 больных, в том числе у 15 из них отмечен рецидивный БИ. Самые солидные обзоры по БИ в мировой литературе опубликованы P.Mirizzi (1951 г.. Италия) - 1000 наблюдений БИ, Е.Dау (1975 г., США) - 1000 БИ. В.П.Зиневнч (1976 г., СССР) - 3500. Частота БИ по отношению к общему числу всех наблюдении кишечной непроходимости составляет от 0,7 до 6,29%, а по данным иностранных хирургов - от 0,63 до 7%. Больные с БИ среди всех пациентов с обтурационным илеусом составляют, по данным отечественной литературы, от 1,83 до 9,32%, а по иностранной - от 0.24 до 3,4%.
Так как ЖКБ - заболевание преимущественно женщин, то и БИ чаше всего встречается у женщин, причем, по нашим данным, в 9,82 раза чаще, чем у мужчиy. Только у японских хирургов это соотношение БИ среди женщин и мужчин оказалось 1.2: 1. Но именно п таком соотношении в Японии описывается частота самой ЖКБ у женщин и у мужчин. Длительность ЖКБ у некоторых больных, особенно престарелых и отказывавшихся от операции, составляет от 20 до 43 лет.
Возраст больных с БИ чаше всего был от 71 до 80 лет (39.4% от всех больных с БИ). т.е. БИ - это геронтологичсская проблема. Но отдельные наблюдения БИ описаны и у детей. Так, в Японии у мальчика 13 лет, в России - у мальчика 12 лет. причем с толстокишечным БИ, а в Германии - у ребенка 10 лет.
Клиника БИ наиболее подробно описана в известном руководстве по экстренной хирургии Г. Мондора, а также в многочисленных журнальных статьях. Наличие триады (старческий возраст, признаки илсуса. прощупываемая каменистой плотности опухоль в животе) является большим подспорьем для диагностики БИ.
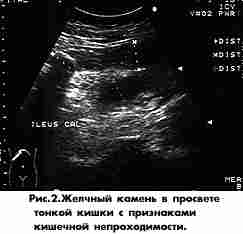
Клинической диагностике очень помогают рентгенологические находки: наличие общих рентгенологических признаков илеуса, тени крупного желчного камня вне проекции желчного пузыря, внезапное уменьшение или исчезновение опухоли (т.е. воспалительного инфильтрата) в правом подреберье (в течение 1-2 сут), перемещение пальпируемой опухоли из эпигастрия и правую подвздошную область, выявление симптома аэрохолии при рентгенологическом исследовании ЖКТ. Возможно выявление с помощью фиброгастродуоденоскопии внутренних билиодигестивных свишей или крупных камней в желудке или двенадцатиперстной кишке, обнаружение желчного камня в прямой кишке при пальцевом исследовании или в сигмовидной кишке при ректороманоскопии или фиброколоноскопии, а также крупных желчных камней с помощью сонографии.
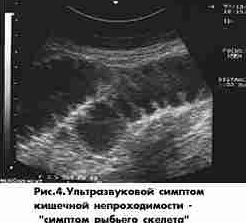
При этом визуализируется отключенный желчный пузырь, аэробилия, признаки кишечной непроходимости - увеличенная в диаметре тонкая кишка с жидкостью и газом, стенки ее отечны, виден рентгенологический синдром "рыбьего скелета", маятникообразная перистальтика, иногда камень в просвете кишки. Сопоставление клинических рентгенологических и ультразвуковых данных позволяет вовремя начать лечение, которое, как правило, носит оперативный характер.
Летальность при БИ составляет от 0 до 54,6%. Причинами смерти чаще всего является перитонит, острая сердечно-сосудистая недостаточность, интоксикация.
Последние десятилетия ознаменовались прогрессом в лучевой диагностике. Одновременно развивается широкий спектр методов медицинской визуализации. Врачу поликлинического звена уже трудно оценивать их эффективность при конкретных нозологических формах. Типичным примером являются больные холециститом, которые нередко направляются для проведения компьютерной и магнитно-резонансной томографии.
Выявление заболеваний желчного пузыря, в том числе и воспалительных, является прерогативой традиционной рентгенографии, сцинтиграфии и ультразвукового исследования (УЗИ). В неотложной практической радиологии инструментальное обследование чаще всего ограничивается УЗИ, которое вполне адекватно отвечает на вопросы о состоянии стенок желчного пузыря, его содержимом, функции и окружающих структурах.
Рисунок 1. Острый холецистит. Утолщение стенок желчного пузыря до 4 мм и снижение их денситом етрических показателей вследствие интрамурального отека
Проведение компьютерной томографии (КТ) желчного пузыря и желчевыводящих путей показано при нетипичной клинической картине, а также с целью дифференциальной диагностики заболевания и его осложнений.
Семиотические признаки поражения желчного пузыря, по данным КТ, аналогичны УЗИ семиотике его заболеваний. Симптомокомплекс холецистита индивидуален и неспецифичен. Острый холецистит в первую очередь характеризуется утолщением стенок пузыря и узловатостью его контуров. Однако утолщение стенок также встречается при циррозе печени, гепатите, портальной гипертензии, асците, панкреатите, почечной недостаточности и другой патологии. Обычно при остром холецистите наблюдается утолщение стенок до 3-5 мм и более, что обусловлено интрамуральным воспалением и отеком. Некоторую помощь в визуализации воспалительных изменений желчного пузыря играет внутривенное введение йодсодержащих контрастных препаратов. При этом достаточно вводить около 50 мл неионного препарата (ультравист, омнипак) с концентрацией 300-350 мгI/мл от руки и проводить сканирование в равновесной фазе.
Субсерозный отек может манифестироваться в виде тонкого, около 1 мм, гиподенсивного наружного края вокруг более плотного внутреннего слоя стенок пузыря. Интрамуральный отек крайне редко выявляется при КТ. При этом внутренняя слизистая оболочка и наружная серозная разделены гиподенсивным слоем, что получило название симптома «сэндвича».
Растяжение желчного пузыря до 5 см в диаметре и более — другой семиотический признак острого холецистита. Он также определяется при диабете, токсическом гепатите, окклюзии холедоха опухолью. Однако для перечисленных состояний утолщение стенок желчного пузыря нехарактерно.
Плохая визуализация стенок желчного пузыря и явления перихолецистита, по мнению большинства ученых, являются самыми важными и достоверными КТ признаками острого воспаления. Перивезикулярное изменение денситометрических показателей паренхимы печени до жидкостного уровня свидетельствуют о наличии воспаления и отека.
Камни желчного пузыря — возможно, самый неспецифический признак острого холецистита. Во-первых, наличие конкрементов может не сопровождаться острым воспалением, а во-вторых, КТ существенно уступает УЗИ в чувствительности при их выявлении.
Визуализация камней напрямую зависит от их химического состава, включающего три компонента: желчные пигменты, холестерин и кальций. Количество кальция играет определяющую роль в чувствительности КТ. При этом визуализируются только около 60% смешанных камней.
Рисунок 2. Хронический калькулезный холецистит. Визуализируются изоденсивные холестериновые камни с выраженным периферическим гиперденсивным наслоением кальция
В последние годы опубликовано немало работ об использовании КТ для планирования ударно-волновой литотрипсии. Проблема в том, что около 14% пациентов с камнями желчного пузыря, выявляющихся на рентгенограммах, не могут быть кандидатами для литотрипсии из-за пигментного состава конкрементов. Аналогичная ситуация складывается по отношению к холестериновым камням, которые могут быть лизированы с помощью пероральной терапии хено- и урсодезоксихолевой кислотой. Почти 33% пациентов с камнями желчного пузыря, выявляющихся на рентгенограммах, показана консервативная терапия.
КТ более полезна при диагностике осложнений острого холецистита, поскольку в ряде случаев визуализирует перивезикулярные паренхиматозные изменения лучше, чем УЗИ. По данным литературы, до 25-30% острых холециститов осложняются эмпиемой, гангреной и перфорацией. Возникновение гангренозного холецистита можно предполагать при локальном скоплении жидкости рядом с желчным пузырем, утолщении стенок и перивезикулярном отеке. Флегмонозное перивезикулярное абсцедирование сопровождается уплотнением содержимого с денситометрическими показателями, превышающими плотность желчи. При этом конкременты вне пузыря свидетельствуют о его перфорации. Эти камни могут приводить к эрозии стенок и фистулообразованию окружающих полых органов, таких как двенадцатиперстная кишка (наиболее часто), толстая кишка и холедох. Прямым признаком эрозии желчевыводящих путей является аэрохолия, выявляемая при КТ. Описываются явления частичной тонкокишечной непроходимости, связанные с проникновением камней в тощую кишку.
Эмпиема желчного пузыря выявляется при КТ крайне редко, так как гной имеет тот же коэффициент абсорбции, что и желчь. В то же время геморрагический холецистит диагностируется легко ввиду значительного повышения показателей плотности содержимого, особенно на фоне перивезикулярного отека и жидкости.
Единственным патогномоничным признаком острого холецистита является газ в полости желчного пузыря, что свидетельствует об эмфизематозном характере воспалительного процесса. КТ лучше других методов лучевой диагностики выявляет наличие газа.
Хронический холецистит чаще попутно попадает в поле зрения врача компьютерной томографии при исследовании других органов брюшной полости.
К семиотическим признакам хронического холецистита относятся: неравномерное утолщение стенок желчного пузыря, повышение денситометрических показателей, наличие в нем конкрементов. Пузырь чаще сокращен вокруг камней, а не расширен. Нередко наблюдается его деформация и перегибы.
«Фарфоровый» желчный пузырь. Нетипичное проявление хронического холецистита, связанное с пристеночной кальцинацией слизистой оболочки или гладкой мускулатуры органа. Актуальность КТ повышается ввиду частого сочетания «фарфорового» желчного пузыря и карциномы.
КТ может быть полезной у больных с затянувшейся лихорадкой, болями в животе и изменениями печеночных проб.
Таким образом, КТ не является методом выбора при обследовании больных с острым и хроническим холециститом. Однако нередко она позволяет получить дополнительную информацию, имеющую принципиальное значение для определения тактики лечения таких пациентов. Дата добавления: 2014-09-07 | Просмотры: 1295 | Нарушение авторских прав |