|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология
|
Ожоги глаз
Ожоги составляют 6,1—38,4% всех повреждений глаз, более 40% пострадавших становятся инвалидами, не способными вер–нуться к прежней профессии. При значительном повреждении в результате ожога в глазу развивается сложный многокомпонентный процесс, захватывающий все структуры глаза – роговицу, конъюн–ктиву, склеру, сосудистый тракт. Во многих случаях возникает ряд тяжелых осложнений с неблагоприятным исходом, несмотря на активную патогенетическую терапию.
В условиях мирного времени ожоги составляют 8—10% всех пов–реждений глазного яблока и его придатков. До 75% приходится на ожоги кислотами и щелочами (химические) и 25% – на термические и ожоги лучистой энергией. Рассмотрим клиническую картину при ожогах различными агентами.
Ожоги кислотами вызывают коагуляцию ткани (коагуляционный некроз), в результате чего образовавшийся струп в определенной мере препятствует проникновению кислоты в толщу ткани и внутрь глазного яблока. Повреждение тканей наступает в первые часы после ожога. Таким образом, тяжесть ожога кислотой можно определить в первые 1—2 дня.
При щелочных ожогах растворяется тканевой белок и возникает колликвационный некроз, быстро проникающий в глубину тканей и в полость глаза, поражая его внутренние оболочки. Некоторые щелочи можно обнаружить в передней камере через 5—6 мин после их попадания в глаз. При ожогах щелочами происходит разрушение тканей в течение нескольких суток. Щелочной обжигающий агент растворяет белки, образуя альбуминат щелочи, который действует на глубжележащие слои. Тяжесть ожога щелочью определяется не ранее чем через 3 сут.
Возможно сочетание термических и химических ожогов глаз (пора–жение из газового пистолета), а также сочетание химических ожогов с проникающими ранениями глазного яблока (поражение из газового пистолета, заряженного дробью).
При одинаковой степени поражения тяжелее на первый взгляд выглядят термические ожоги. Это связано с тем, что при термических ожогах чаще поражается не только глаз, но и окружающая кожа лица. Химические ожоги чаще локальные, захватывают глазное яблоко, которое в первое время при той же степени ожога не вызывает опа–сений. Ошибка в оценке поражения становится видна на 2—3-й сут, когда ее очень трудно исправить.
Тяжесть ожога зависит не только от глубины, но и от протяженнос–ти поражения тканей. В зависимости от площади ожоги разделяются на 4 степени (Б.П. Поляк):
I степень – гиперемия и припухлость кожи век, гиперемия конъ–юнктивы, поверхностные помутнения и эрозия эпителия рого–вицы. Роговая оболочка может быть прозрачной, но ее эпителий слущен, некротизирован, он неполноценный. Это легкие ожоги. Патологические изменения при таком ожоге проходят через 3—5 дней, если не наслаивается вторичная инфекция.
II степень – образование пузырей эпидермиса на коже век, хемоз и поверхностные беловатые пленки конъюнктивы, эрозии и поверх–ностное помутнение роговицы. Роговица мутная, белесоватая. Через такую роговицу отчетливо просматриваются детали радужной обо–лочки, зрачок, содержимое передней камеры. Помутнение роговицы в данном случае является следствием некроза не только эпителия и боуменовой оболочки, но и поверхностных слоев стромы.
Ожог II степени является ожогом средней тяжести. При таком ожоге некротическая ткань боуменовой оболочки и поверхностных слоев стромы замещается соединительной тканью, что приводит к образованию бельма.
III степень – некроз кожи век (темно-серый или грязно-желтый струп), некроз конъюнктивы, струп или грязно-серые пленки на ней, глубокое непрозрачное помутнение роговицы, ее инфильтрация и некроз. Через такую роговицу детали радужной оболочки видны, как через матовое стекло. Отчетливо видны только контуры зрачка. При ожоге III степени отмечается некроз всей толщи конъюнктивы с дальнейшим отторжением или рубцеванием и образованием сраще–ний век с глазным яблоком (симблефарон). На веках возникает некроз глубоких слоев кожи с последующим образованием рубцов, деформи–рующих веко. Ожог III степени – тяжелое поражение, в дальнейшем требуются пластические операции век, пересадка слизистой оболочки с губы для устранения симблефарона и пересадка роговицы.
IV степень – некроз или обугливание кожи и глубжележащих тка–ней век (мышцы, хрящ), некроз конъюнктивы и склеры. Конъюнктива утолщена, серовато-белого цвета или белая с другими оттенками в зависимости от природы обжигающего вещества. Роговица белого цвета, шероховатая. Через нее не видно глубжележащих тканей. При ожоге IV степени обычно происходят перфорации глазного яблока или образуется полный симблефарон, погибает сетчатка, отмечаются глубокое диффузное помутнение и сухость роговицы («фарфоровая роговица»).
Все ожоги I – II степени независимо от протяженности считаются легкими, ожоги III степени – ожогами средней тяжести, ожоги IV степени – тяжелыми. К тяжелым следует отнести и часть ожогов III степени, когда поражение распространяется не более чем на треть века, треть конъюнктивы и склеры, треть роговицы и лимба. При ожоге IV степени более чем третьей части того или иного отдела орга–на зрения ожог считают особо тяжелым.
Течение ожогового процесса неодинаково и изменяется во време–ни. Его подразделяют на острую и регенеративную стадии.
Острая стадия проявляется денатурацией белковых молекул, воспа–лительными и первично некротическими процессами, переходящими в дальнейшем во вторичную дистрофию с явлениями аутоинтоксикации и аутосенсибилизации, сопровождающимися обсеменением патоген–ной микрофлорой.
Регенеративная стадия сопровождается образованием сосудов, регенерацией и рубцеванием. Длительность каждой стадии различна, одна стадия постепенно переходит в другую. Явления регенерации и дистрофии часто обнаруживаются одновременно.
Основная опасность ожогов заключается в развитии бельм. Возможно развитие вторичной глаукомы, обусловленной спаечными процессами в углу передней камеры, задними и передними синехиями. Образование бельм роговицы возможно не только при ожогах непосредственно роговицы, но и при ожогах бульбарной конъюнкти–вы из-за нарушения трофики роговицы. Довольно часто при тяжелых ожогах развиваются токсическая (травматическая) катаракта, токси–ческие повреждения сетчатки и хориоидеи.
Первая помощь при ожогах. Первая помощь при ожогах состоит в первую очередь в обильном промывании глаз водой. Применение нейтрализаторов возможно тогда, когда точно известно вещество, вызвавшее ожог.
Раскрытую глазную щель обильно промывают водой под давлени–ем из резиновой груши или из крана.
В конъюнктивальный мешок необходимо закапать 20% раствор сульфата натрия и заложить антибактериальную мазь за веко или закапать химически инертное оливковое или вазелиновое масло.
В условиях стационара лечение больных с ожогами глаз проводится по следующей схеме:
I стадия – стадия первичного некроза. Удаление повреждающего фактора (промывание, нейтрализация), применение протеолитических ферментов, назначение антибактериальной терапии, которая продолжается на всех стадиях.
II стадия – стадия острого воспаления. Лечение направлено на стимуляцию метаболизма в тканях, восполнение дефицита питатель–ных веществ, витаминов, улучшение микроциркуляции. Проводят дезинтоксикационную терапию, применяют ингибиторы протеаз, антиоксиданты, противоотечные средства, десинсибилизирущие нестероидные препараты, гипотензивную терапию при тенденции к нарушению регуляции внутриглазного давления;
III стадия – стадия выраженных трофических расстройств и последующей васкуляризации. После восстановления сосудистой сети отпадает необходимость в применении активных вазодилататоров. Продолжают антигипоксическую, десенсибилизирующую тера–пию, мероприятия по эпителизации роговицы. При закончившейся эпителизации для снижения воспалительной реакции и предотвра–щения избыточной васкуляризации роговицы в комплексную тера–пию включают кортикостероиды;
IV стадия – стадия рубцевания и поздних осложнений. При не осложненном ожоге проводят рассасывающую терапию, десенсибилиза–цию организма, местно применяют кортикостероиды под контролем состояния эпителия роговицы.
Реконструктивная хирургия. Осложнениями тяжелых ожогов явля–ются рубцовые изменения век, приводящие к их вывороту и завороту, трихиазу, зиянию глазной щели, формирование симблефарона (сра–щение конъюнктивы век и конъюнктивы глазного яблока) и анкилоблефарона (сращение век), образование бельм, развитие вторичной глаукомы, травматичес–кая катаракта.
Хирургическое устранение осложнений ожогов глаз возможно на разных сроках лечения. Кератопластика в зависимости от ее цели может проводиться в течение первых 24 ч – неотложная – полная послойная (с одновременной некрэктомией). При любой стадии про–водится ранняя лечебная кератопластика – поверхностная послой–ная (биологическое покрытие) и послойная. В это время проводится ранняя тектоническая послойная, сквозная и послойно-сквозная кератопластика. Через 10—12 мес и более (после полного стихания воспалительного процесса) проводится частичная, почти полная и полная послойная, а также периферическая послойная кератопласти–ка. При обширных васкуляризованных бельмах, когда восстановить прозрачность роговицы с помощью кератопластики не представляет–ся возможным, а функциональные способности сетчатки сохранены, делают кератопротезирование. Удаление катаракты с одномоментной кератопластикой и имплантацией интраокулярной линзы возможно через 3—6 мес после стихания воспалительного процесса. В эти же сроки возможны и реконструктивные операции по формированию конъюнктивальной полости при анкило– и симблефароне. Сроки антиглаукоматозных операций при вторичной послеожоговой глау–коме всегда являются индивидуальны, так как проведение операции в ранние сроки грозит быстрым зарастанием нового пути оттока внутриглазной жидкости, а позднее проведение антиглаукоматозной операции может привести к гибели глаза из-за высокого внутриглаз–ного давления.
Глава 15
Глаукома
Глаукома относится к хроническим заболеваниям глаза, которые приводят к необратимой потере зрительных функций.
В мире глаукомой страдает до 105 млн человек; 5,2 млн человек имеют слепоту на оба глаза, каждую минуту слепнет 1 больной, а каждые 10 мин – 1 ребенок. В России глаукома – основная причина инвалидности по зрению (28%).
На сегодняшний день в России более 850 000 больных глаукомой. Ежегодно 1 человек из 1000 вновь заболевает глаукомой. Общая пораженность населения увеличивается с возрастом: среди людей старше 40 лет она составляет 1,5%, а старше 80 лет – 14%. Более 15% слепых потеряли зрение в результате глаукомы.
Понятие «глаукома» объединяет большую группу заболеваний глаза различной этиологией. Все эти заболевания включают в себя:
• повышение внутриглазного давления выше толерантного для зрительного нерва уровня (ТВГД);
• развитие глаукомной оптической нейропатии с последующей атрофией (с экскавацией) головки зрительного нерва;
• возникновение типичных дефектов поля зрения.
В патогенезе глаукомы важнейшее значение имеет нарушение гидродинамики глаза, соотношения продукции и оттока внутриглазной жидкости.
Внутриглазная жидкость вырабатывается в задней камере глаза отростками цилиарного тела, а затем через отверстие зрачка посту–пает в переднюю камеру глаза. Предварительно влага проходит через структуры стекловидного тела, которое таким образом осуществляет трофическую и обменную функции.
В передней камере внутриглазная жидкость направляется к углу передней камеры глаза, где находятся передние и задние пути оттока.
Внутриглазная жидкость из задней камеры через отверстие зрачка пос–тупает в угол передней камеры, затем оттекает, преодолевая сопротивле–ние трабекулярной ткани, через полость склерального синуса, коллек–торные каналы, интрасклеральное сплетение, впадая в водяные вены.
Внутриглазная жидкость из задней камеры через отверстие зрач–ка поступает в угол передней камеры, затем оттекает вдоль волокон цилиарной мышцы в супраувеальное и супрахориоидальное про–странство и далее через толщу склеры наружу.
В последние годы были получены новые данные о патогенезе и клинике глаукомы, что потребовало внесения изменений в существу–ющую классификацию заболевания.
Ниже приводится классификация глаукомы, разработанная А.П. Нестеровым и Е.А. Егоровым (2001).
Глаукому подразделяют:
• по происхождению – на первичную, вторичную и сочетанную с дефектами развития глаза и других структур организма;
• по возрасту пациента – на врожденную, инфантильную, ювенильную и глаукому взрослых;
• по механизму повышения внутриглазного давления – на открытоугольную, закрытоугольную, с дисгенезом угла передней каме–ры, с претрабекулярным блоком и с периферическим блоком;
• по уровню внутриглазного давления – на гипертензивную и нормотензивную;
• по степени поражения головки зрительного нерва – на началь–ную, развитую, далеко зашедшую и терминальную;
• по течению – на стабильную и нестабильную.
При первичной глаукоме патогенные процессы, возникающие в УПК, дренажной системе глаза или в головке зрительного нерва, пред–шествующие возникновению заболевания, не имеют самостоятельного значения. Они являются начальными этапами патогенеза глаукомы.
При вторичной глаукоме механизмы развития глаукомы вызваны самостоятельными заболеваниями и служат причиной глаукомы не всегда, а лишь в ряде случаев. Вторичная глаукома является возмож–ным осложнением других заболеваний.
Стадии глаукомы
Деление непрерывного глаукомного процесса условно. При опре–делении стадии глаукомы принимают во внимание состояние поля зрения и диска зрительного нерва.
Стадия I (начальная)— границы поля зрения нормальные, но есть изменения в парацентральных отделах поля зрения (отдельные ското–мы в зоне 5—20°, дугообразная скотома Бьерума, расширение слепого пятна). Экскавация диска зрительного нерва расширена, но не дохо–дит до его края.
Стадия II (развитая) – выраженные изменения поля зрения в парацентральном отделе в сочетании с сужением его границ более чем на 10° в верхне– и/или нижненосовом сегменте, краевая экскавация диска зрительного нерва.
Стадия III (далеко зашедшая) —границаполязрения концентрически сужена и в одном сегменте или более находится менее чем в 15° от точки фиксации, краевая субтотальная экскавация диска зрительного нерва.
Стадия IV (терминальная)— полная потеря зрения или сохранение светоощущения с неправильной светопроекцией. Иногда сохраняется небольшой островок поля зрения в височном секторе.
Уровень внутриглазного давления
При постановке диагноза внутриглазное давление обозначают:
• буквой «а» – в пределах нормальных значений (Р0 ниже 22 мм рт. ст.);
• буквой «b» – умеренно повышенное внутриглазное давление (Р0 ниже 33 мм рт. ст.);
• буквой «с» – высокое давление (Р0 равно или выше 33 мм рт. ст.).
Динамика глаукомного процесса
Различают стабильную и нестабильную глаукому. При стабиль–ном течении заболевания при продолжительном наблюдении (не менее 6 мес.) не ухудшается состояние поля зрения и диска зри–тельного нерва. В случае нестабильного течения такие изменения обнаруживаются при повторном обращении. При оценке динамики глаукомного процесса обращают на соответствие уровня ВГД давле–нию цели.
Схема обследования для диагностики
• Суточная тонометрия в течение (3—4 дней);
• Биомикроскопия (водяные вены, глубина передней камеры, про–филь угла, атрофия радужки, псевдоэксфолиации, пигментная дисперсия);
• Определение границ поля зрения (периметрия);
• Прямая офтальмоскопия (состояние ДЗН и сетчатки).
Выделяют 5 основных групп:
• врожденные первичные глаукомы;
• врожденные глаукомы, сочетающиеся с другими дефектами раз–вития;
• первичные открытоугольные глаукомы (ПОУГ);
• первичные закрытоугольные глаукомы (ПЗУГ);
• вторичные глаукомы.
Врожденные первичные глаукомы
Симптомы глаукомы могут появиться сразу после рождения ребен–ка или через некоторое время. В зависимости от возраста, в котором начинается заболевание, выделяют врожденную, инфантильную и ювенильную глаукому.
Первичная врожденная глаукома (гидрофтальм) проявляется до 3 лет жизни ребенка. Заболевание наследуется по рецессивному типу, хотя возможны спорадические случаи.
Патогенез этого вида глаукомы связывают с дисгенезом угла пере–дней камеры, который является причиной нарушения оттока водя–нистой влаги и повышения внутриглазного давления.
Клиническая картина включает в себя светобоязнь, слезотечение, блефароспазм, увеличение глазного яблока, увеличение и отек роговицы, экскавацию диска зрительного нерва, гиперемию конъюнктивы.
Стадию глаукомного процесса определяют по степени увеличения диаметра роговицы, расширения экскавации диска зрительного нерва и снижения зрительных функция (табл. 3).
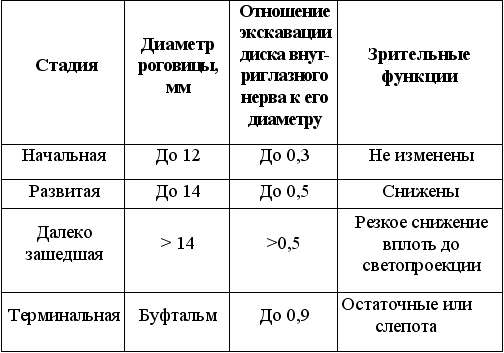
Таблица 3. Стадии глаукомного процесса при первичной врожденной глаукоме
Методы диагностики:
• тонометрия (у детей до 3 лет в норме Р0 = 14—15 мм рт. ст. При первичной врожденной глаукоме Р 0 превышает 20 мм рт. ст. или выявляется асимметрия более 5 мм рт. ст.);
• измерение диаметра роговицы (в норме у новорожденного диаметр равен 10 мм, к 1 году он увеличивается до 11,5 мм, к 2 годам – до 12 мм. При врожденной первичной глаукоме диаметр увеличен роговицы до 12 мм и более уже на 1-м году жизни);
• биомикроскопия (отек и помутнение роговицы, разрывы десце–метовой оболочки, углубление передней камеры, атрофия стромы радужки с обнажением ее радиальных сосудов);
• офтальмоскопия (в норме у новорожденного глазное дно бледное, диск зрительного нерва более бледный, чем у взрослого, физио–логическая экскавация отсутствует или слабая. При первичной врожденной глаукоме экскавация быстро прогрессирует, но на ранних этапах при снижении внутриглазного давления экска–вация обратима. Ориентировочно оценить экскавацию можно, зная, что увеличение диаметра роговицы на 0,5 мм соответствует приросту экскавации на 0,2);
• гониоскопия.
Дифференциальную диагностику следует проводить с мегалокорнеа, травматическими поражениями роговицы, врожденным дакри–оциститом, сочетанной врожденной глаукомой (синдромы Питерса, Марфана, склерокорнеа и др.).
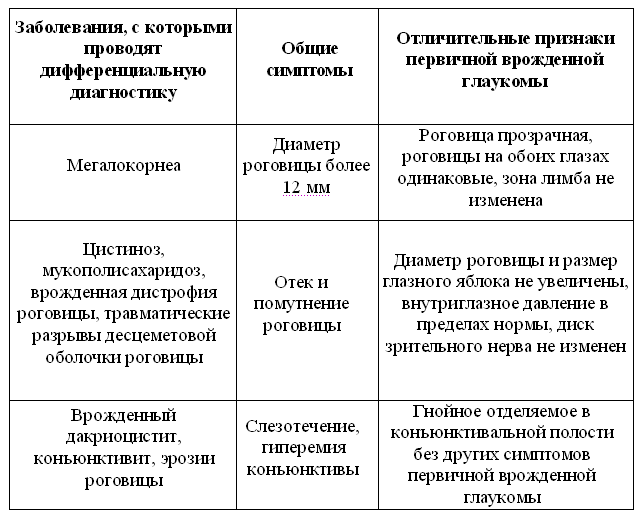
Таблица 4. Принципы дифференциальной диагностики первичной врожденной глаукомы.
Общие принципы терапии. Медикаментозное лечение первичной врожденной глаукомы малоэффективно и применяется только до опе–рации. С этой целью назначают препараты, угнетающе продукцию водянистой влаги: бета-адреноблокаторы, 0,25—0,5% раствор тимолола малеата 2 раза в день капельно, местные ингибиторы карбоангидразы, 2% раствор дорзоламида 3 раза в день местно капельно, 1% раствор бринзоламида 2 раза в день. По показаниям возможно системное при–менение ингибиторов карбоангидразы и осмотических диуретиков.
Выбор вида хирургического вмешательства зависит от стадии болезни и особенностей строения УПК. На ранних стадиях проводят гониотомию или трабекулотомию, на поздних стадиях более эффек–тивны фистулизирующие операции и деструктивные вмешательства на цилиарном теле.
Прогноз при своевременном оперативном вмешательстве бла–гоприятный. Стойкая нормализация внутриглазного давления достигается в 85% случаев. Если операция проведена на ранних эта–пах, то у 75% больных удается сохранить зрительные функции на про–тяжении всей жизни. Если операция была проведена в поздние сроки, то зрение сохраняется только у 15—20% больных.
Первичная инфантильная глаукома возникает у детей в возрасте от 3 до 10 лет. Наследование и патогенетические механизмы такие же, как при первичной врожденной глаукоме. Однако в отличие от первичной врожденной глаукомы роговица и глазное яблоко не увеличены. Принципы терапии сходны с таковым при первичной врожденной глаукоме.
Первичная ювенильная глаукома возникает в возрасте от 11 до 35 лет. Наследование связано с нарушениями в хромосомах 1 и TIGR. Механизмы нарушения оттока внутриглазной жидкости и повыше–ния внутриглазного давления связаны с возникновением трабекулопатии и/или гониодисгенеза. Отмечают повышение внутриглазного давления и прогрессирующая глаукомная атрофия диска зрительного нерва. Изменение зрительных функций происходит по глаукомному типу. Принципы терапии сходны с таковыми при первичной врож–денной глаукоме.
Дата добавления: 2015-02-02 | Просмотры: 1091 | Нарушение авторских прав
1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 | 29 | 30 | 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 | 39 | 40 | 41 | 42 | 43 | 44 | 45 | 46 | 47 | 48 | 49 | 50 |
|


