|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
МРТ-АНАТОМИЯ СПИННОГО МОЗГАУ взрослого человека спинной мозг начинается на уровне большого затылочного отверстия и заканчивается примерно на уровне межпозвоночного диска между L, и Ln (рис. 3.14, см. рис. 3.9). От каждого сегмента спинного мозга отходят передние и задние корешки спинномозговых нервов (рис. 3.12, 3.13). Корешки направляются к соответствующему межпозвоночно-
Рис. 3.12. Поясничный отдел спинного мозга и конский хвост [Ф.Кишш, Я.Сентоготаи]. I — intumescentia lumbalis; 2 — radix n. spinalis (Th. XII); 3 — costaXII; 4 — conus medullaris; 5 — vertebra L. I; 6 — radix; 7 — ramus ventralis n.spinalis (L. I); 8 — ramus dorsalis n.spinalis (L. I); 9 — filum terminale; 10 — ganglion spinale (L.III); I1 — vertebra L V; 12 — ganglion spinale (L.V); 13-os sacrum; 14 — N. S. IV; 15 -N. S. V; 16 — N. coccygeus; 17 — filum terminale; 18 — os coccyges.
Рис. 3.13. Шейный отдел спинного мозга [Ф.Кишш, Я.Сентоготаи]. 1 — fossa rhomboidea; 2 — pedunculus cerebellaris sup.; 3 — pedunculus cerebellaris medius; 4 — n. trigeminus; 5 — n. facialis; 6 — n. vestibulocochlearis; 7 — margo sup. partis petrosae; 8 — pedunculus cerebellaris inf.; 9 — tuberculi nuclei cuneati; 10 — tuberculi nuclei gracilis; 11 — sinus sigmoideus; 12 — n. glossopharingeus; 13 — n. vagus; 14 — n. accessories; 15 — n. hupoglossus; 16 — processus mastoideus; 17 — N.C. I; 18 — intumescentia cervicalis; 19 — radix dors.; 20 — ramus ventr. n. spinalis IV; 21 — ramus dors. n. spinalis IV; 22 — fasciculus gracilis; 23 — fasciculus cuneatus; 24 — ganglion spinale (Th. I). му отверстию (см. рис. 3.14, рис. 3.15 а, 3.16, 3.17). Здесь задний корешок образует спинномозговой узел (локальное утолщение — ганглион). Передний и задний корешки соединяются сразу после ганглиона, формируя ствол спинномозгового нерва (рис. 3.18, 3.19). Самая верхняя пара спинномозговых нервов покидает спинномозговой канал на уровне между затылочной костью и Cj, самая нижняя — между S, и Sn. Всего имеется 31 пара спинномозговых нервов. У новорожденных конец спинного мозга (конус — conus medullaris) располагается ниже, чем у взрослых, на уровне Lm. До 3 месяцев корешки спинного мозга располагаются прямо напротив соответствующих позвонков. Затем начинается более быстрый рост позвоночника, чем спинного мозга. В соответствии с этим корешки становятся все длиннее по направлению к конусу спинного мозга и идут косо вниз по направлению к своим межпозвоночным отверстиям. К 3 годам конус спинного мозга занимает обычное для взрослых местоположение. Кровоснабжение спинного мозга осуществляется передней и парными задними спиналь-ными артериями, а также корешково-спинальными артериями. Спинальные артерии, отходящие от позвоночных артерий (рис. 3.20), кровоснабжают лишь 2—3 верхних шейных сег-
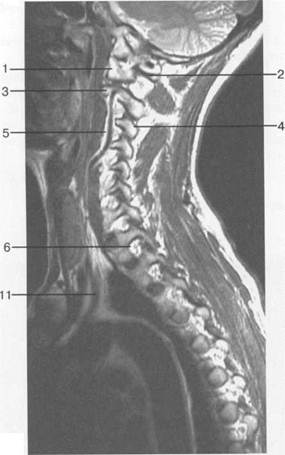
Рис. 3.14. МРТ. Срединное сагиттальное изображение шейного отдела позвоночника. а-Т2-ВИ;б-Т1-ВИ. 1 — спинной мозг; 2 — субарахноидальное пространство; 3 — дуральный мешок (задняя стенка); 4 — эпидуральное пространство; 5 — передняя дуга С1; 6 — задняя дуга С1; 7 — тело С2; 8 — межпозвонковый диск; 9 — гиалиновая пластинка; 10 — артефакт изображения; 11 — остистые отростки позвонков; 12 — трахея; 13 — пищевод.
Рис. 3.15. МРТ. Парасагиттальное изображение пояснично-крестцового отдела позвоночника. а-Т2-ВИ;б-Т1-ВИ. 1 — эпидуральное пространство; 2 — субарахно-идальное пространство; 3 — корешки спинномозговых нервов; 4 — пластины дуг позвонков. Рис. 3.16. МРТ. Парасагиттальное изображение грудного отдела позвоночника, Т2-ВИ. 1 — межпозвонковое отверстие; 2 — спинномозговой нерв; 3 — дуги позвонков; 4 — суставные отростки позвонков; 5 — межпозвонковый диск; 6 — гиалиновая пластинка; 7 — грудной отдел аорты.
У4
Рис. 3.17. МРТ. Парасагиттальное изображение пояснично-крестцового отдела позвоночника. а-Т2-ВИ;б-Т1-ВИ. 1 — корешки спинномозговых нервов; 2 — эпидуральное пространство; 3 — задние отделы дуг позвонков; 4 — тело Sr; 5 — межпозвонковое отверстие Ln-Lin. мента, на всем же остальном протяжении питание спинного мозга осуществляется корешко-во-спинальными артериями. Кровь из передних корешковых артерий поступает в переднюю спинальную артерию, а из задних — в заднюю спинальную. Корешковые артерии получают кровь из позвоночных артерий на шее, подключичной артерии, сегментарных межреберных и поясничных артерий. Каждый сегмент спинного мозга имеет свою пару корешковых артерий. Передних корешковых артерий меньше, чем задних, но они крупнее. Наиболее крупной из них (около 2 мм в диаметре) является артерия поясничного утолщения — большая радику-лярная артерия Адамкевича, которая входит в спинномозговой канал обычно с одним из корешков на уровне от Thv||1 до LIV. Передняя спинальная артерия снабжает примерно 4/5 поперечника спинного мозга. Обе задние спинальные артерии соединяются между собой и с передней спинальной артерией с помощью горизонтального артериального ствола, огибающие веточки артерий анастомозируют между собой, образуя сосудистую корону (vasa corona). Венозный дренаж осуществляется в петляющие продольные вены-коллекторы, переднюю и заднюю спинномозговые вены. Задняя вена крупнее, она увеличивается в диаметре по направ- еэ лению к конусу спинного мозга. Большая часть крови по межпозвоночным венам через межпозвоночные отверстия поступает в наружное венозное позвоночное сплетение, меньшая часть из вен-коллекторов оттекает во внутреннее позвоночное венозное сплетение, которое располагается в эпидуральном пространстве и, по сути, является аналогом черепных синусов. Спинной мозг покрыт тремя мозговы-ми оболочками: твердой (dura mater spinalis), паутинной (arachnoidea spinalis) и мягкой (pia mater spinalis). Паутинная и мягкая оболочки вместе взятые также называются лептоменингеальной (см. рис. 3.18). Твердая мозговая оболочка состоит из двух слоев. На уровне большого затылочного отверстия оба слоя полностью расходятся. Наружный слой плотно прилежит к кости и, по сути, является надкостницей. Внутренний слой собственно и является менингеальным, образует дуральный мешок спинного мозга. Пространство между слоями называют эпи-дуральным (cavitas epiduralis), периду-ральным или экстрадуральным, хотя правильнее было бы называть его интра-дуральным (см. рис. 3.18, 3.14 а, 3.9 а;
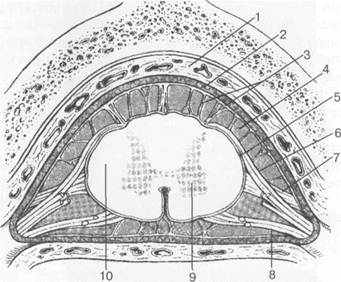
Рис. 3.18. Схематическое изображение оболочек спинного мозга и спинномозговых корешков [П.Дуус]. 1 — эпидуральная клетчатка; 2 — твердая мозговая оболочка; 3 — паутинная мозговая оболочка; 4 — субарахнои-дальное пространство; 5 — мягкая мозговая оболочка; 6 — задний корешок спинномозгового нерва; 7 — зубчатая связка; 8 — передний корешок спинномозгового нерва; 9 — серое вещество; 10 — белое вещество. Рис. 3.19. МРТ. Поперечный срез на уровне межпозвонкового диска Clv_v. Т2-ВИ. 1 — серое вещество спинного мозга; 2 — белое вещество спинного мозга; 3 — субарахноидальное пространство; 4 — задний корешок спинномозгового нерва; 5 — передний корешок спинномозгового нерва; 6 — спинномозговой нерв; 7 — позвоночная артерия; 8 — крюч ко видный отросток; 9 — фасетки суставных отростков; 10 — трахея; 11 — яремная вена; 12 — сонная артерия.
рис. 3.21). Эпидуральное пространство содержит рыхлую соединительную ткань и венозные сплетения. Оба слоя твердой мозговой оболочки соединяются вместе при прохождении спинномозговых корешков через межпозвоночные отверстия (см. рис. 3.19; рис. 3.22, 3.23). Дураль-ный мешок заканчивается на уровне S2— S3. Его каудальная часть продолжается в виде терминальной нити, которая прикрепляется к периосту копчика. Паутинная мозговая оболочка состоит из клеточной мембраны, к которой прикрепляется сеть трабекул. Эта сеть подобно паутине оплетает субарахноидальное пространство. Паутинная оболочка не фиксирована к твердой мозговой оболочке. Субарахноидальное пространство заполнено циркулирующей цереброспинальной жидкостью и простирается от теменных отделов головного мозга до конца конского хвоста на уровне копчика, где заканчивается ду-ральный мешок (см. рис. 3.18, 3.19, 3.9; рис. 3.24). Мягкая мозговая оболочка выстилает все поверхности спинного и головного мозга. К мягкой мозговой оболочке крепятся трабекулы паутинной оболочки.
а Рис. 3.20. МРТ. Парасагиттальное изображение шейного отдела позвоночника. а-Т2-ВИ;б-Т1-ВИ. 1 — боковая масса С,; 2 — задняя дуга С,; 3 — тело Сп; 4 — дуга Сш; 5 — позвоночная артерия на уровне сегмента V2; 6 — спинномозговой нерв; 7 — эпидуральная жировая клетчатка; 8 — тело Th,; 9 — ножка дуги Thn; 10 — аорта; 11 — подключичная артерия.
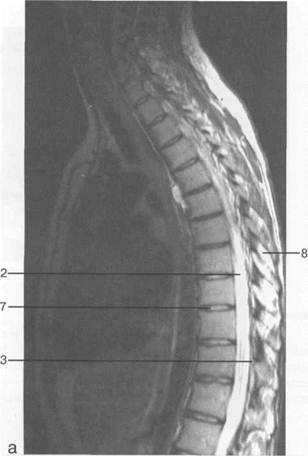
Рис. 3.21. МРТ. Срединное сагиттальное изображение грудного отдела позвоночника. а-Т2-ВИ;б-Т1-ВИ. 1 — спинной мозг; 2 — субарахноидальное пространство; 3 — дуральный мешок; 4 — эпидуральное пространство; 5 — тело ThXI1; 6 — межпозвонковый диск; 7 — гиалиновая пластинка; 8 — ход вены позвонка; 9 — остистый отросток. При проведении МРТ отсутствуют привычные в рентгенологии ориентиры топографической оценки взаимного расположения позвоночника и спинного мозга. Наиболее точным ориентиром являются тело и зуб Ср менее надежными — тело Lv и S, (см. рис. 3.14, 3.9). Локализация по расположению конуса спинного мозга не является надежным ориентиром, вследствие его индивидуального вариабельного расположения (см. рис. 3.9). Анатомические особенности спинного мозга (его форма, расположение, размеры) лучше видны на Т1-ВИ. Спинной мозг на МРТ-изображениях имеет ровные, четкие контуры, занимает срединное положение в позвоночном канале. Размеры спинного мозга на всем протяжении неодинаковы, толщина его больше в области шейного и поясничного утолщения. Неизмененный спинной мозг характеризуется изоинтенсивным сигналом на МРТ-изображениях. На изображениях в аксиальной плоскости дифференцируется граница между белым и серым веществом. Белое вещество расположено по периферии, серое — в середине спинного мозга. Из латеральных отделов спинного мозга выходят передние и задние корешки спинномозговых
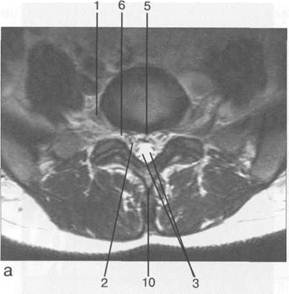
Рис. 3.22. MPT. Поперечный срез на уровне Lv-S1. а-Т2-ВИ;б-Т1-ВИ. 1 — спинномозговой нерв Lv; 2 — корешки спинномозговых нервов S,; 3 — корешки крестцовых и копчиковых спинномозговых нервов; 4 — субарахноидальное пространство; 5 — эпидуральная клетчатка; 6 — межпозвонковое отверстие; 7 — боковая масса крестца; 8 — нижний суставной отросток Lv; 9 — верхний суставной отросток S^ 10 — остистый отросток Lv.
Рис. 3.23. MPT. Поперечный срез на уровне Liv-Lv. а-Т2-ВИ;б-Т1-ВИ. 1 — спинномозговой нерв L1V; 2 — корешки спинномозговых нервов; 3 — субарахноидальное пространство; 4 — эпидуральная клетчатка; 5 — межпозвонковое отверстие; 6 — желтые связки; 7 — нижний суставной отросток L|V; 8 — верхний суставной отросток Lv; 9 — остистый отросток L|V; 10 — поясничная мышца.
Рис. 3.24. МРТ. Парасагиттальное изображение шейного отдела позвоночника. а-Т2-ВИ;б-Т1-ВИ. 1 — спинной мозг; 2 — субарахноидальное пространство; 3 — передняя дуга С,; 4 — задняя дуга С,; 5 — тело Сп; 6 — зуб Сп; 7 — межпозвонковый диск; 8 — дуги позвонков; 9 — гиалиновая пластинка; 10 — большая цистерна. нервов (см. рис. 3.19). Расположенные интрадульно передние и задние корешки спинномозговых нервов хорошо видны на поперечных Т2-ВИ (см. рис. 3.22 б, 3.23 б). Образующийся после соединения корешков спинномозговой нерв располагается в эпидуральнои клетчатке, характеризующейся гиперинтенсивным сигналом на Т1- и Т2-ВИ (см. рис. 3.22). Спинномозговая жидкость, содержащаяся в дуральном мешке, дает сигнал, характерный для жидкости, гиперинтенсивный на Т2-ВИ и гипоинтенсивный на Т1-ВИ (см. рис. 3.21). Наличие пульсации цереброспинальной жидкости в субарахноидальном пространстве создает характерные артефакты изображения, которые более выражены на Т2-ВИ (см. рис. 3.14 а). Артефакты чаще всего располагаются в грудном отделе позвоночника в заднем субарахноидальном пространстве. Эпидуральная жировая клетчатка более развита в грудном и поясничном отделах, лучше визуализируется на Т1-ВИ в сагиттальной и аксиальной плоскостях (см. рис. 3.21 б; рис. 3.25 б, 3.26). Жировая клетчатка в переднем эпидуральном пространстве максимально выражена на уровне межпозвоночного диска между Lv и S,, тела S, (см. рис. 3.22). Это связано с конусовидным сужением дурального мешка на этом уровне. В шейном отделе эпидуральная клетчатка выражена слабо и на МРТ-изображениях видна не во всех случаях.
Рис. 3.25. MPT. Парасагиттальное изображение грудного отдела позвоночника. а-Т2-ВИ;б-Т1-ВИ. 1 — спинной мозг; 2 — субарахноидальное пространство; 3 — дуральный мешок; 4 — эпидуральное пространство; 5 — тело Thxl]; 6 — гиалиновая пластинка; 7 — межпозвонковый диск; 8 — остистый отросток.
Рис. 3.26. МРТ. Поперечный срез на уровне Th]X-Thx. Т2-ВИ. 1 — спинной мозг; 2 — субарахноидальное пространство; 3 — эпидуральное пространство; 4 — межпозвонковый диск; 5 — дуга позвонка ThIX; 6 — остистый отросток Th|X; 7 — головка ребра; 8 — шейка ребра; 9 — реберная ямка. Литература 1. Холин А. В, Макаров А.Ю., Мазуркевич Е.А. Магнитно-резонансная томография позвоночника и спинного мозга.— СПб.: Институт травматол. и ортопед., 1995.— 135 с. 2. Ахадов Т.А., Панов В.О., Айхофф У. Магнитно-резонансная томография позвоночника и спинного мозга.— М., 2000.— 748 с. 3. Коновалов А.Н., Корниенко В.Н., Пронин И.Н. Нейрорентгенология детского возраста.— М.: Антидор, 2001.— 456 с. 4. Зозуля Ю.А., Слынько Е.И. Спинальные сосудистые опухоли и мальформации.— Киев: УВПК ЭксОб, 2000.- 379 с. 5. BarkovichA.J. Pediatricneororadiology— Philadelphia, NY: Lippinkott-Raven Publishers, 1996. — 668 p. 6. Haaga J.R. Computed tomography and magnetic-resonance imaging of the whole body.— Mosby, 2003.- 2229 p. Дата добавления: 2015-02-02 | Просмотры: 2219 | Нарушение авторских прав |