 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Гемолитическая болезнь новорожденныхГемолитическая болезнь новорожденных - тяжелая фетопатия, или болезнь неонатального периода, возникающая в результате воздействия антител матери на организм плода или новорожденного. Этиология и патогенез. Заболевание развивается при несовместимости крови матери и плода по резус-фактору (мать - резус-отрицательная, ребенок - резус-положительный). Резус-фактор (фактор D) находится в эритроцитах плода; проникновение крови плода через плаценту вызывает выработку у матери антител, направленных против резус-фактора эритроцитов плода. Достаточно очень небольшого количества крови плода (около 5 мл), чтобы вызвать иммунизацию матери. Однако при резус-несовместимости крови матери и плода только у 1 из 200 новорожденных развивается гемолитическая болезнь, сущность которой заключается в основном в разрушении эритроцитов плода антителами матери. Гемолитическая болезнь возникает в случае рождения детей от второй или последующих беременностей, так как иммунизация матери с каждой беременностью нарастает. При первой беременности иммунизация не настолько велика, чтобы развилась гемолитическая болезнь у ребенка. В иммунизации матери играет роль также переливание крови или гемотерапия кровью, содержащей резус-фактор. Более легкие формы гемолитической болезни наблюдаются при несовместимости матери и ребенка по группе крови. Например, у ма- тери группа крови 0, у ребенка - группа А или В. В 2/3 случаев гемолитическая болезнь появляется вследствие резус-несовместимости и только в 1/3 - вследствие несовместимости по факторам А, В, 0. Классификация. Клинически различают три основные формы гемолитической болезни новорожденного: общий врожденный отек, врожденную анемию новорожденного и тяжелую желтуху новорожденного. Развитие определенной формы гемолитической болезни зависит от времени и массивности проникновения антител матери, а также от длительности их воздействия на плод. При раннем массивном проникновении антител матери наблюдаются ранняя фетопатия и антенатальная смерть 5- 7-месячного плода или хроническая фетопатия в виде тяжелой отечной формы гемолитической болезни с нарушениями созревания тканей плода (hydrops faetus universalis). При более позднем и умеренном проникновении антител матери возникает более легкая анемическая форма. Желтушная форма внутриутробно развивается редко, так как выведение билирубина осуществляет плацента. При массивном проникновении антител во время родового акта развивается послеродовая тяжелая желтушная форма гемолитической болезни новорожденного (icterus neonatorum gravis). Патологическая анатомия. Патологоанатомические изменения при внутриутробной смерти 5-7-месячного плода скудные: изучение их затруднено вследствие мацерации и аутолиза тканей и органов плода. Аутолиз (от греч. autos - сам, lysis - растворение) - распад тканей организма, происходящий в стерильных условиях под влиянием собственных ферментов этих тканей. Ферменты аутолиза (катепсины и др.) активизируются только при незначительных сдвигах рН среды в кислую сторону, поэтому их действие проявляется при прекращении аэробных окислительных процессов в погибших тканях. Мацерация (от лат. maceratio - размачивание) - размягчение, размачивание тканей. У внутриутробно погибшего плода мацерация происходит под влиянием околоплодных вод. У плода отмечаются отеки лица, умеренное увеличение печени, селезенки. Микроскопически удается обнаружить незрелые формы эритроцитарного ряда в капиллярах легкого, так как легкие меньше подвержены аутолизу и мацерации. При отечной форме кожа новорожденного бледная, полупрозрачная, блестящая, частично мацерированная, местами с петехиальными кровоизлияниями. Подкожная клетчатка, ткань мозга и его оболочки резко отечны, в полостях тела - транссудат. Печень значительно увеличена, масса селезенки может увеличиваться в 4-6 раз по сравнению с нормой (рис. 311). Вилочковая железа атрофичная. Сердце увеличено за счет гиперплазии миокарда. Масса легких уменьшена. Замедлены формирование ядер окостенения и общее развитие плода. Микроскопически обнаруживается эритробластоз - очаги экстрамедуллярного кроветворения, состоящие преимущественно из эритробластов в печени, селезенке, лимфатических узлах, почках, вилочковой железе. В печени, надпочечниках, головном мозге отмечаются кровоизлияния, дистрофические и некробиотические изменения с плазматическим пропитыванием и фибриноидным
некрозом стенки мелких сосудов. Изменения в мозге соответствуют гипоксической энцефалопатии. Как исход некрозов в печени развивается очаговый фиброз. Гемосидероз выражен умеренно. В почках даже доношенных плодов отмечается широкая зона эмбриональных клубочков. При анемической форме чаще у недоношенных отмечается общая бледность кожных покровов и видимых слизистых оболочек, иногда небольшая пастозность тканей. Желтухи нет. Имеется малокровие внутренних органов. Печень и селезенка увеличены незначительно, микроскопически в них обнаруживается умеренно выраженный эритробластоз. Дети чаще умирают от присоединившейся пневмонии. При тяжелой послеродовой желтушной форме желтуха появляется к концу первых или на вторые сутки после рождения и быстро нарастает. Если не принять соответствующих мер (обменные переливания крови), у новорожденного развивается тяжелое повреждение головного мозга - билирубиновая энцефалопатия (см. Дистрофия). Проникновение непрямого токсичного билирубина в головной мозг вызывает повреждение ганглиозных клеток, вплоть до их гибели преимущественно в подкорковых отделах - гиппокампе, ядрах дна ромбовидной ямки, нижних оливах, гипоталамическом ядре, бледном ядре, зубчатом ядре мозжечка. Могут повреждаться и клетки коры полушарий большого мозга. Перечисленные ядра интенсивно окрашиваются билирубином в охряно-желтый цвет и при вскрытии на фоне общей желтухи определяется ядерная желтуха. Тяжесть повреждения головного мозга усугубляется гипоксией, наступающей в результате повреждений мелких сосудов головного мозга. В печени, кроме эритробластоза и распространенного гемосидероза, имеются желчные стазы и тромбы, иногда даже с образованием желчных камней, в почках - билирубиновые инфаркты. Селезенка увеличена, плотна, коричнево-красного цвета вследствие отложения гемосидерина. Распространенность и объем очагов эритробластоза выражены меньше, чем при отечной форме. У детей, перенесших гемолитическую болезнь, могут остаться значительные дефекты развития ЦНС, вплоть до полной идиотии.
Дата добавления: 2015-02-02 | Просмотры: 1655 | Нарушение авторских прав |
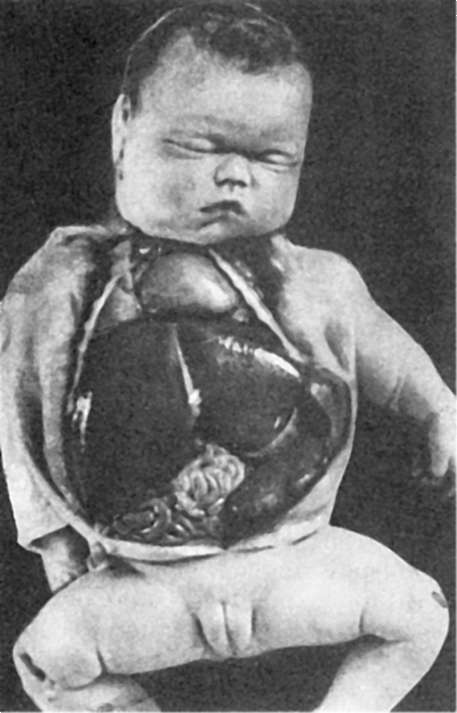 Рис. 311. Отечная форма гемолитической болезни у доношенного плода. Кардио-, гепато- и спленомегалия (препарат П.С. Гуревича)
Рис. 311. Отечная форма гемолитической болезни у доношенного плода. Кардио-, гепато- и спленомегалия (препарат П.С. Гуревича)