|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
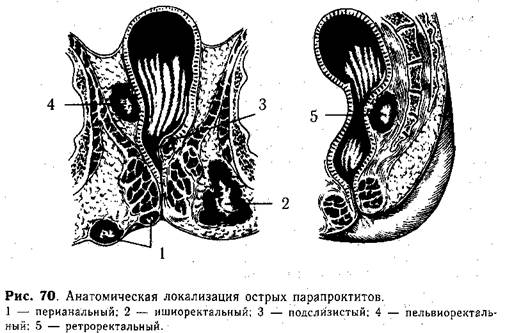
Острый парапроктит,Считается, что острый парапроктит у детей встречается редко. Судить о причинах его возникновения порой весьма непросто. Наиболее вероятными предрасполагающими факторами являются опрелость околоанальной области, расчесы, пиодермия и другие воспалительные заболевания этой локализации. По нашему мнению, этиологическая роль запоров или травмы слизистой оболочки прямой кишки несколько преувеличена. В нашей клинике наблюдались большое число детей с длительными задержками стула, которым проводилась регулярная механическая санация кишки, однако ни. в одном случае не было острого парапроктита. Очевидно, у детей наиболее вероятен лимфогенный или гематогенный путь возникновения этого заболевания. Анатомически и клинически острые парапроктиты принято разделять на подкожные (перианальные), седалищно-прямокишечные (ишиорек-тальные), подслизистые, тазово-прямокишечные (пельвиоректальные) и позадипрямокишечные (ретроректальные) (рис. 70).
У детей чаше (до 95%) встречаются подкожные парапроктиты, причем преимущественно в возрасте до 1 года. В этой возрастной группе возникновению парапроктита в большинстве случаев предшествуют фурункулы, пиодермия, опрелость, септическое состояние. У старших детей парапроктит иногда развивается после травмы околоанальной области. Большинство гнойников занимают нижнюю околоанальную полуокружность. Очевидно, это связано со значительным развитием здесь рыхлой жировой клетчатки. Клиническая картина. Парапроктит чаще начинается с высокого подъема температуры тела (38—40 °С), реже — на фоне нормальной или субфебрильной температуры. У грудных детей заболевание проявляется беспокойством, усиливающимся при каждом пеленании, физиологических отправлениях, подмывании. Прогрессивно ухудшается.общее состояние, ребенок отказывается от пищи. Иногда бывают рвота, жидкий стул. Старшие дети предъявляют жалобы на «стреляющие» боли в области заднего прохода, резко усиливающиеся при дефекации, ходьбе и положении сидя. Общее состояние расценивается как среднетяжелое. У всех детей в крови выявляются лейкоцитоз с нейтрофилезом и сдвигом в формуле влево. Обследование больного начинают с осмотра промежности. Обычно определяют отек и гиперемию кожи вокруг заднего прохода, припухлость (перианальный парапроктит). При более глубоком расположении очага воспаления в первые дни заболевания внешние проявления могут быть мало заметны. Для точного определения локализации и распространенности парапроктита необходимы тщательная пальпация промежности и пальцевое обследование через прямую кишку. У детей эти крайне болезненные манипуляции проводят под кратковременным наркозом. Положение больного — на спине, ноги разведены, согнуты в тазобедренных и коленных суставах. Начинают обследование с пальпации области воспаления, определяя границы инфильтрата и наличие флюктуации. Затем пальцем исследуют анальный канал, где также констатируют протяженность инфильтрации тканей. При позднем поступлении ребенка и подозрении на формирование гнойника, дренирующегося в просвет анального канала, производят осмотр с зеркалами. При этом выявляют гиперемию и отек слизистой оболочки, локальную припухлость, которая у детей, как правило, располагается в непосредственной близости от кожи. Надавливая на инфильтрат со стороны промежности, можно заметить появляющуюся каплю гноя в области воспаленной слизистой оболочки прямой кишки. Хирургическое лечение — вскрытие гнойника — производят сразу по окончании обследования и уточнения диагноза, не прекращая наркоза. Общее обезболивание позволяет хорошо осмотреть область воспаления и радикально выполнить вмешательство. Ранняя и правильно проведенная операция способствует обратному развитию процесса и предохраняет от рецидива или возникновения хронического пара-проктита. Техника операции. После обработки оперативного поля производят разрез (2—3 см) над местом наибольшей флюктуации или в центре инфильтрата. Вид разреза зависит от формы, локализации пара-проктита и возраста пациента. Обычно используют полулунный разрез, который производят на расстоянии 1—2 см от анального отверстия. Затем хирург пальцем осуществляет ревизию абсцесса, разделяя тканевые перемычки и образуя единую полость, удобную для дренирования. У новорожденных и грудных детей операционную рану расширяют тупым путем, раскрывая бранши введенного зажима Бильрота, и затем ревизуют полость маленьким марлевым тупфером. При околоанальном поверхностном расположении гнойника, а также при наличии внутреннего свища, выявленного вблизи линии перехода слизистой оболочки в кожу (последний вариант парапроктита у детей крайне редок), применяют радиальный разрез. Имеющийся свищевой ход требует широкого вскрытия с рассечением на всем протяжении. Заканчивая операцию, полость гнойника осторожно промывают через канюлю антисептическим раствором или раствором перекиси водорода. Затем рану тампонируют, применяя для этого у старших детей марлевые тампоны с мазью Вишневского, а у дошкольников — тонкую турунду с гипертоническим раствором натрия хлорида или антисептиком. Послеоперационное лечение. Назначают курс антибиотиков широкого спектра действия (5—7 дней), по показаниям производят 1—2 трансфузии крови, со 2-х суток начинают физиотерапевтические процедуры. Грудные дети получают обычное вскармливание, более старшим в течение 2—3 дней назначают диету, состоящую из 3—4-кратного приема кефира, сырого яйца и мясного бульона. С 4-го дня переводят на общий стол. Первую перевязку с удалением тампона производят через 10—12 ч. Со 2-х суток начинают промывание раны антисептическими растворами (из шприца), с 3-го дня — сидячие теплые ванночки с калия перманганатом (2 раза в день). В дальнейшем во время перевязок необходимо разводить края разреза, предупреждая их склеивание, так как заживление полости должно происходить от ее дна. Наиболее благоприятное течение наблюдается при перианальной форме парапроктита. Обычно после его вскрытия воспалительные явле- ния стихают через 2—4 дня. Ишиоректальные абсцессы всегда протекают с ухудшением общего состояния, которое после дренирования очага улучшается медленно. Пребывание в стационаре обычно продолжается 10—15 дней, а затем ребенка выписывают на амбулаторное.лечение. Все дети, перенесшие острый парапроктит, подлежат диспансерному, наблюдению не менее 1 года с вызовом для осмотра каждые 3—4 мес. Дата добавления: 2015-02-02 | Просмотры: 973 | Нарушение авторских прав |