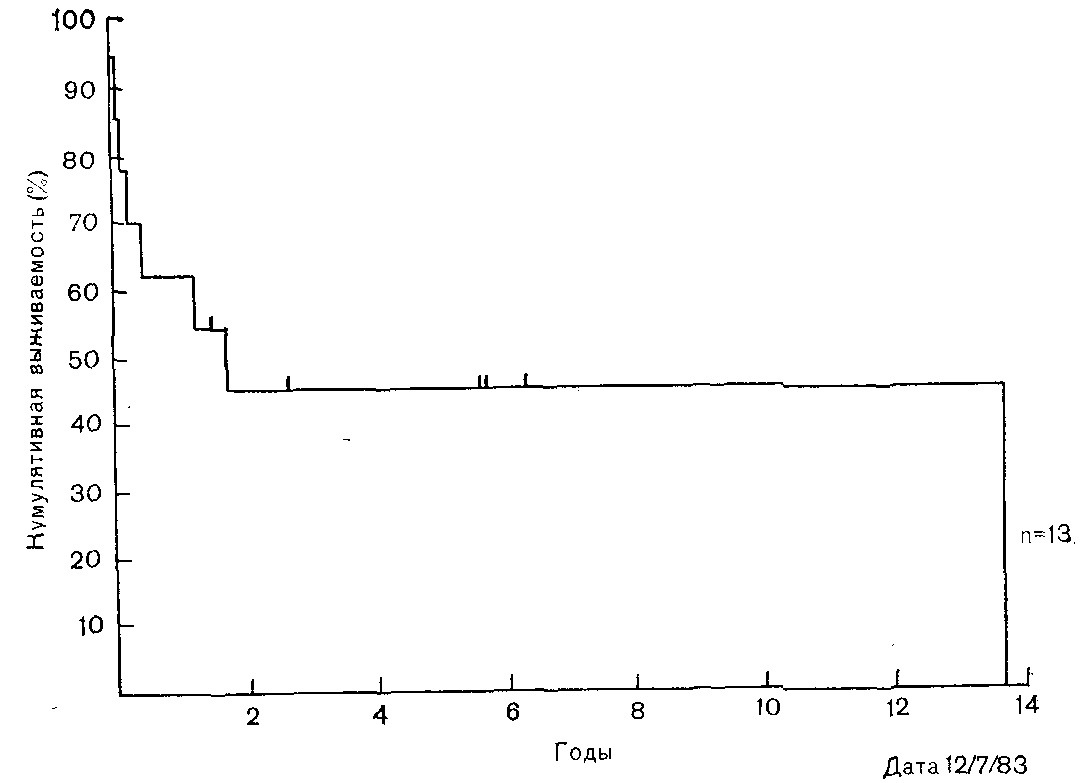|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ВЛИЯНИЕ ОПРЕДЕЛЕНИЯ СТАДИИ БОЛЕЗНИ И ТЕРАПИИ НА ВЫЖИВАЕМОСТЬ ПОЖИЛЫХ БОЛЬНЫХ ЛИМФОГРАНУЛЕМАТОЗОМ
Austin-Seymour и ее коллеги (1983, 1984) из Станфорда, штат Калифорния, США, проследили судьбу 52 пациентов старше 60 лет, лечившихся в отделениях радиотерапии и медицинской онкологии. Оценивали адекватность обследования больных и полноценность лечения. Для больных в стадии I—IIIА, определенной клинически (КС I—IIIА), адекватный способ выяснения стадии заключался в лимфографии и диагностической лапаротомии, для больных подгруппы КС IIIБ — в лимфографии и биопсии костного мозга. Для подтверждения IV стадии необходимо было выполнить пункцию костного мозга, получить положительные результаты при биопсии печени или другие доказательства диссеминации процесса. Согласно принятым в Станфорде критериям, наиболее подходящим методом лечения больных с ПС I—IIА (стадия I—IIА, определенная патогистологически) на сегодняшний день является субтотальное облучение лимфоидной ткани. В стадии ПС IIБ используют тотальное облучение лимфоидной ткани. Такое лечение показано и больным в стадиях IIIА или ПС IIISA, а при поражении селезенки дополнительно облучают печень. В стадиях ПС IIIБ—IV применяют комбинацию радио- и химиотерапии или только химиотерапию. В цитируемом исследовании сравнивали выживаемость 52 больных в возрасте 60 лет или старше с выживаемостью 1169 пациентов, из которых 174 были моложе 17 лет, возраст 874 составлял от 17 до 49 лет, а 69 были в возрасте от 50 до 59 лет. Отсутствие рецидивов на протяжении 5 лет было зарегистрировано у 81% самых молодых больных, у 70% больных 17—49 лет и у 63% больных 50—59 лет. У больных старше 60 лет рецидивы отсутствовали в 38% случаев. По данным многофакторного анализа, наиболее существенной переменной являлся возраст. Более чем у половины всех пожилых больных было выявлено далеко зашедшее заболевание, часто встречался также и нодулярный склероз. Интеркуррентные заболевания, включая сердечно-сосудистые болезни, гипертензию, сахарный диабет, хроническое обструктивное заболевание дыхательных путей, имели место почти у половины пациентов этого возраста. Тем не менее в 88% всех случаев была проведена лимфография, а примерно в 50%—диагностическая лапаротомия. 39 пациентов (75%) прошли полное обследование для установления стадии заболевания. Из 32 больных с КС I—IIIA 19 прошли адекватное обследование, и 15 были отнесены к категории ПС I—IIIA. Все эти 15 больных получали в соответствии с принятыми в Станфорде критериями адекватное лечение. В этой группе 5-летний срок выживаемости и отсутствие рецидивов отмечены соответственно в 86 и 79% случаев, что является прекрасным результатом. Из 13 пациентов, не подвергнутых диагностической лапаротомии и отнесенных к категории КС I—IIIA, 5 умерли от прогрессирующего лимфогранулематоза, 4 — от интеркуррентного заболевания. Таким образом, выживаемость больных, получивших адекватное лечение после клинического определения стадии болезни, составила 35%. Важно отметить, что частота интеркуррентных заболеваний в двух сравниваемых группах (ПС и КС) существенно не различалась, однако больные, подвергшиеся лапаротомии, были моложе неоперированных. Неблагоприятный исход наблюдался у больных с далеко зашедшим заболеванием (т. е. стадии IIIБ—IV) даже после проведения соответствующего лечения. Средний срок выживаемости больных, получавших адекватное лечение (18 человек), составил 39 мес, а в случае паллиативного или недостаточного лечения (6 человек) — 15 мес. Из 12 пациентов с полной ремиссией после адекватной терапии у 9 развился рецидив и только 3 из них удалось спасти. Приведенные результаты свидетельствуют, что при адекватном лечении пожилых пациентов в стадиях ПС I—IIIA благоприятный исход возможен, однако в далеко зашедших случаях химиотерапия неэффективна или ее осуществление связано с большими трудностями. Описанные выше данные получены в одном медицинском учреждении, где могут быть свои подходы к отбору пациентов и, естественно, свой взгляд на лечебную тактику. В этой связи представляется целесообразным сравнить эти данные с результатами лечения больных такого же возраста в другом учреждении. В больнице св. Варфоломея, где для определения адекватности проведенного диагностического исследования используются те же критерии, что и в Станфорде, радиотерапию проводят только в I—IIА стадиях заболевания, химио- и радиотерапию назначают пациентам с выраженной симптоматикой (Б), а в III и IV стадиях ограничиваются химиотерапией. Дозы облучения ниже тех, которые применяют в Станфорде. При обсуждении результатов, полученных в больнице св. Варфоломея, было решено выделить 2 группы больных — позднего среднего возраста (54—64 года) и пожилых (старше 65 лет), для того, чтобы выявить особые тенденции, связанные с возрастом. Из 479 пациентов, которых наблюдали в 1968—1983 гг., 48 были старше 54 лет и 23 — старше 65 лет. Адекватным обследованием для определения стадии болезни у пациентов группы КС I—IIIA были признаны лимфангиография и лапаротомия, а в стадиях IIIБ и более поздних — биопсия костного мозга, биопсия печени в число обязательных обследований включена не была. Для подтверждения IV стадии проводили цитологический анализ плеврального выпота или гистологическое исследование эстранодальной опухоли. Число больных позднего среднего возраста, с ранней стадией (I—III) было примерно равно числу больных с поздней стадией (III—IV) болезни. Тринадцать пациентов стадии I—IIIA относились к категории ПС, а 12 — к категории КС. Все пациенты категории ПС получили адекватное лечение, 9 из них живы, признаки заболевания отсутствуют. Из 12 пациентов категории КС 11 получили адекватное лечение, из них 8 живы. Одному из пациентов категории КС адекватный курс терапии не был проведен, однако он также жив, признаки заболевания у него отсутствуют. При использовании малых выборок существенные различия в выживаемости больных двух сравниваемых групп не выявляются (рис. 26). Пятилетняя выживаемость отмечена более чем у 85% пациентов из обеих групп, что сравнимо с результатами, полученными в Станфорде. Вместе с тем следует помнить, что больные станфордской группы были несколько моложе. При сравнении двух групп по интеркуррентным заболеваниям оказалось, что последние были причиной смерти 2 больных группы ПС и одного больного группы КС. Таким образом, данные двух исследований показывают, что диагностика, позволяющая установить стадию заболевания, и последующее адекватное лечение пожилых больных обеспечивают примерно такую же длительность ремиссии и выживаемость, как и у больных молодого возраста. К сожалению, сравнительно малочисленной оказалась группа пациентов пожилого возраста (старше 65 лет), находившихся на излечении в больнице св. Варфоломея. Всего таких больных было 23, из них у 10 была ранняя стадия заболевания, а у 13 поздние стадии IIIБ—IV. Выживаемость в этой группе низкая, немногим больше 30% (рис. 27). Из-за преклонного возраста и слабости только у 2 пациентов была выполнена диагностическая лапаротомия. Из 8 пациентов категории КС 5 получили адекватное лечение, из них 4 живы. Один из выживших пациентов принадлежит к категории ПС, он получил адекватный курс терапии. Из 3 пациентов, которые не были должным образом обследованы и не получили необходимого лечения, выжил только один. У 13 пациентов заболевание соответствовало стадии IIIБ или IV, 10 из них были адекватно обследованы, и 7 получили необходимое лечение. В этой группе благодаря адекватному лечению 5 из 7 больных живы и находятся в удовлетворительном состоянии. В других группах все больные (6 человек) умерли: четверо от лимфогранулематоза, один от другой злокачественной опухоли и еще один — от бронхопневмонии.
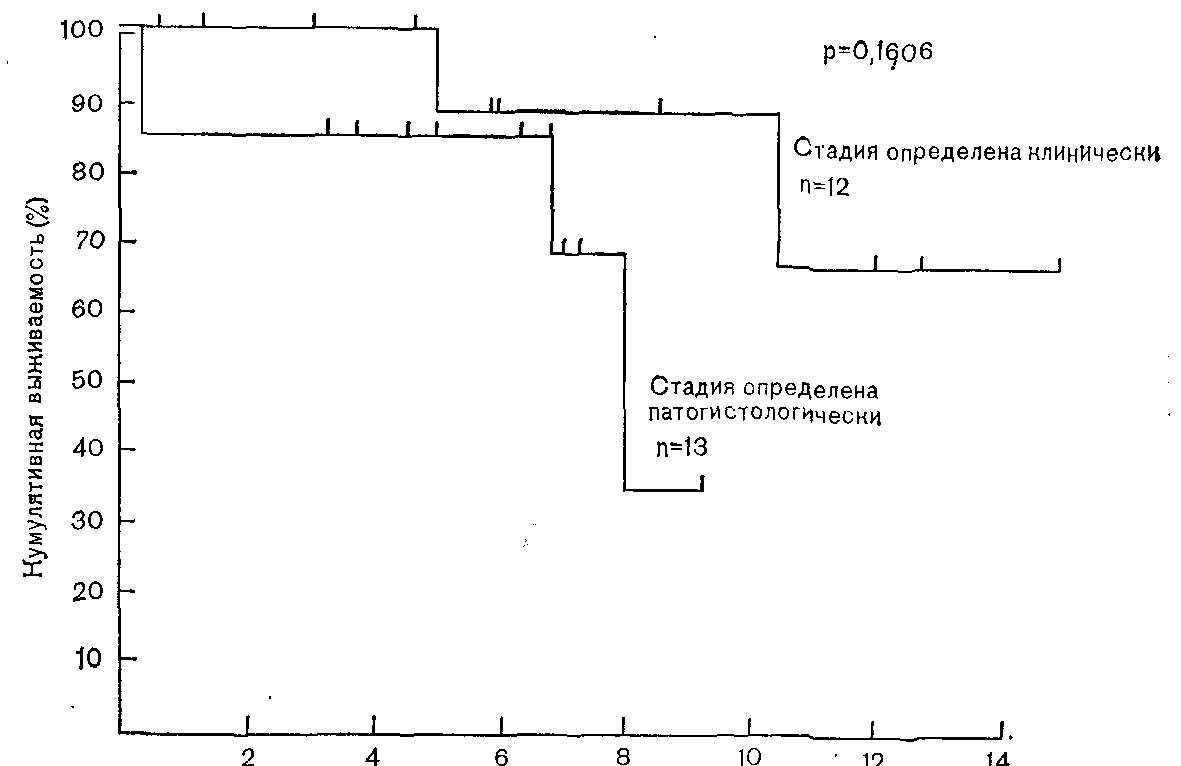
26. Общая выживаемость больных лимфогранулематозом в стадии I—IIIА. Стадия болезни определена патогистологически у 13 больных и клинически — у 12 больных.
27. Общая выживаемость пациентов старше 65 лет с лимфогранулематозом в стадии IIIБ—IVB. Неудовлетворительный прогноз у таких больных очевиден.
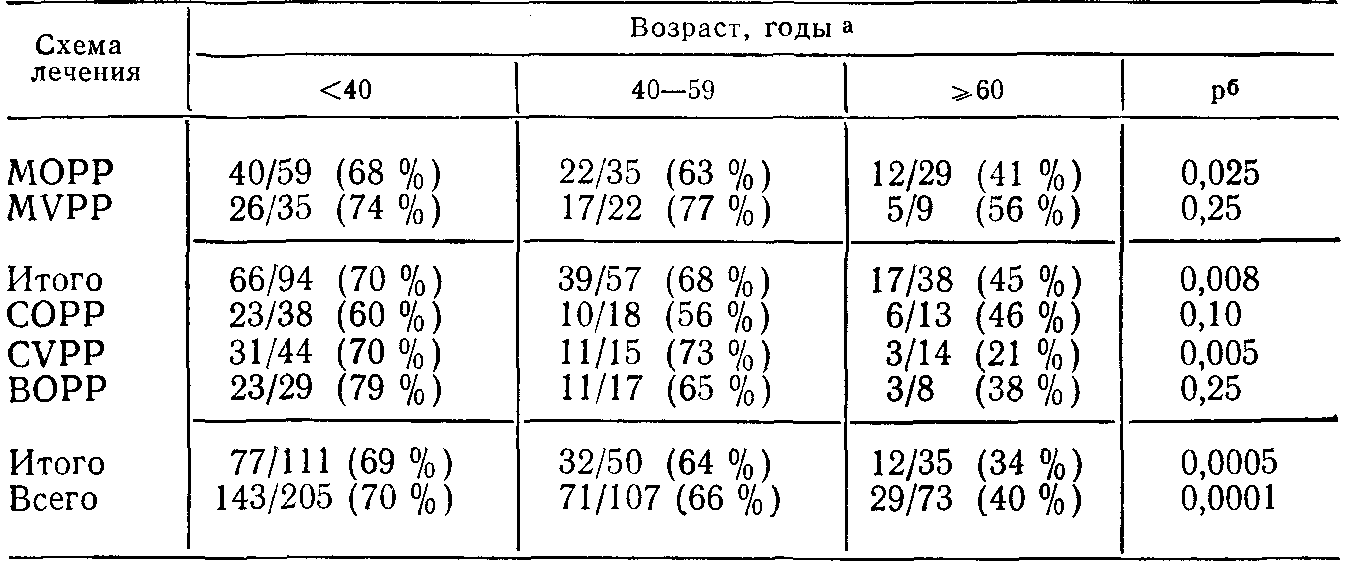
Несмотря на небольшое число наблюдений, они подтверждают клиническое впечатление, что очень пожилых больных лимфогранулематозом необходимо адекватно лечить: такое лечение вполне может обеспечить длительную ремиссию. Следует также пересмотреть тактику обследования таких больных. Почему же так редко удается получить желаемый результат при лечении пожилых больных? Причины отличий, возникающих при проведении курса химиотерапии у пожилых пациентов, были изучены Peterson и соавт. (1982). Они обследовали 385 ранее нелеченых больных лимфогранулематозом III—IV стадий, сравнивая три возрастные группы: до 40 лет, 40—59 лет и старше 60 лет. Все больные получали преднизолон, прокарбазин или алкалоид барвинка, а также эмбихин или BCNU и CCNU. Всего было проведено 6 курсов химиотерапии, после чего больные были случайным образом разделены на 2 группы: первая группа получала поддерживающую терапию в течение 2 лет, а вторая — в течение 5 лет. Прием препаратов повторяли через каждые 4 нед, а общую дозу корректировали в зависимости от уровней лейкоцитов и тромбоцитов. Данные о частоте полноценного ответа (ПО) на лечение в зависимости от схемы терапии и возраста больных приведены в табл. 53. ПО отмечен у 63% из 385 больных. В группе больных моложе 40 лет частота ПО составила 70%, в группе 40—59 лет — 66% и в группе старше 60 лет — только 40%. Создается впечатление, что ни одна из использованных схем химиотерапии не имела преимущества перед другими, хотя при применении схемы MVPP эффективность лечения во всех возрастных группах была несколько выше. У пожилых больных, получавших свыше 90% курсовой дозы препаратов, частота ПО равнялась 50%, а при приеме менее 90% курсовой дозы —48%; указанные различия в частоте ПО статистически недостоверны. Это означает, что простое увеличение дозы химиопрепаратов не повышает эффективности лечения пожилых больных и позволяет предположить, что лимфогранулематоз в этой возрастной группе протекает наиболее агрессивно и труднее поддается терапии.
Таблица 53. Частота полноценного ответа (ПО) в зависимости от схемы лечения и возраста больных [Peterson ei at., 1982]
a Показатель: число ПО/число больных. б Для величин ПО в возрастных группах <60 лет и >60 лет.
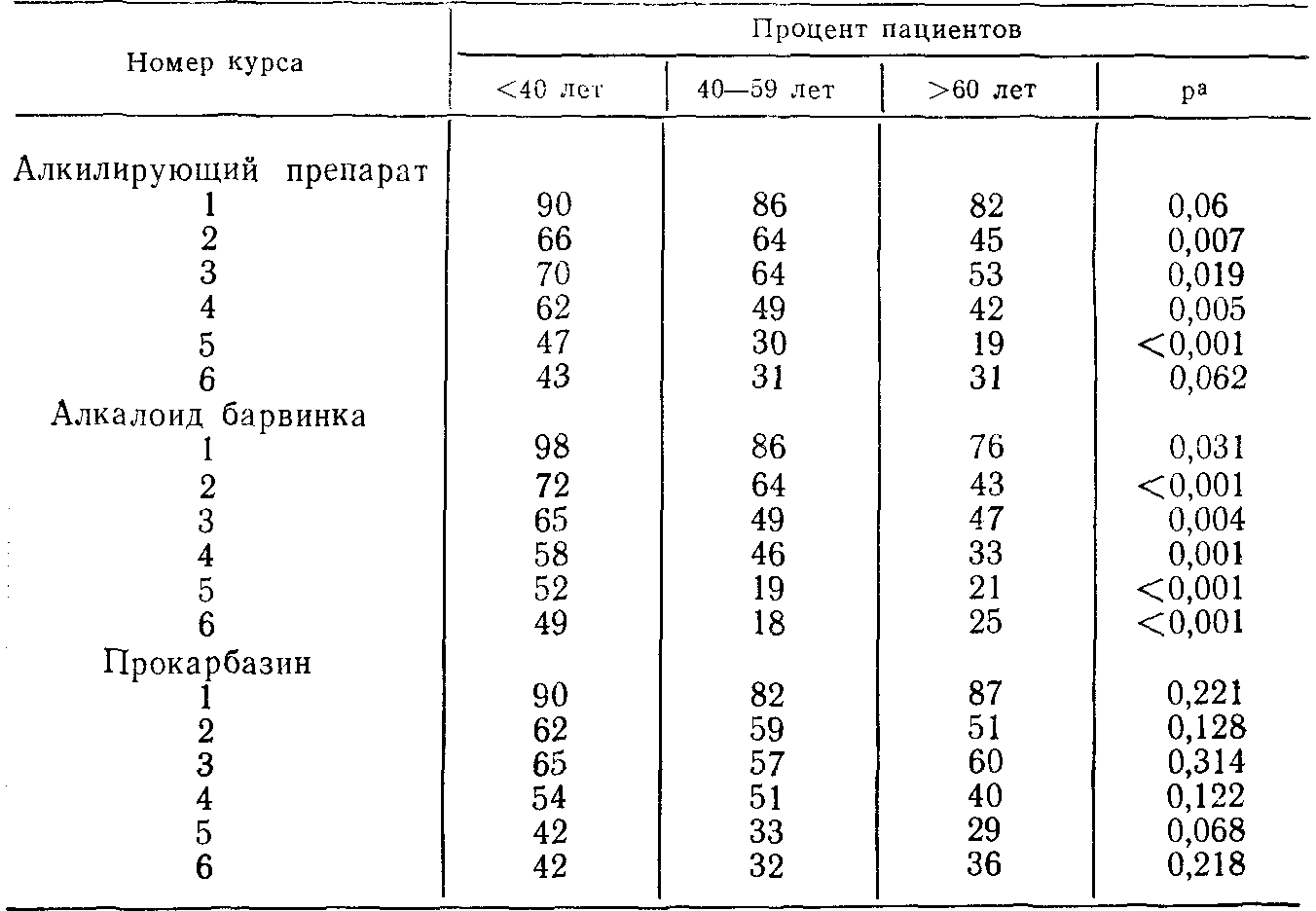
Частота угрожающих жизни токсических проявлений составила 14% у больных моложе 40 лет, тогда как у больных старше 60 лет этот показатель равнялся 33%. Особенностью этого исследования явился тщательный анализ числа пациентов, которые получили свыше 90% курсовой дозы каждого из основных химиопрепаратов, включая алкилирующие вещества, алкалоиды барвинка и прокарбазин. Результаты этого анализа, приведенные в табл. 54, свидетельствуют, что толерантность к химиотерапии у больных моложе 60 лет и старше этого возраста существенно различается. Исследование составляют 1—2 первых курса алкилирующих препаратов и алкалоидов барвинка, а также все курсы прокарбазина. В группе больных старше 60 лет значительно чаще наблюдаются лейкопения, тромбоцитопения и неврологические осложнения. По-видимому, у таких больных не только сама болезнь протекает более агрессивно, но и нормальные кроветворные клетки более чувствительны к воздействию химиотерапии. Более чувствительна и нервная ткань таких больных. По данным Peterson, вклад в низкую выживаемость больных пожилого возраста вносили такие факторы, как меньшая частота полной ремиссии и более короткая продолжительность полной ремиссии. Эти результаты противоречат данным De Vita и соавт. (1980), которые не смогли обнаружить каких-либо различий, связанных с возрастом, у больных, лечившихся в Национальном институте рака. Возможно, однако, что причиной отсутствия различий было преобладание среди этих больных лиц более молодого возраста.
Таблица 54. Число пациентов, получивших свыше 90% запланированной курсовой дозы препаратов [Peterson et al., 1982]
а Уровень значимости рассчитан по определению корреляции трендов между увеличением возраста пациента и снижением дозы препарата
Таким образом, при лечении пожилых больных лимфогранулематозом необходимо соблюдать большую осторожность. Если общее состояние больного вполне удовлетворительно, а болезнь носит ограниченный характер, то после тщательного объяснения больному сути терминов «обследование» и «лечение» необходимо принять все меры для точного установления стадии болезни и ее адекватного лечения. Следует помнить, что факторы, влияющие на медикаментозное лечение пожилых больных, касаются не только цитотоксической химиотерапии, но и любого другого лекарственного средства, показанного на данной стадии заболевания. Caird (1983) опубликовал превосходный обзор, посвященный этому вопросу. Фармакокинетика лекарственных средств у пожилых изменяется в связи со снижением массы тела (исключая жировую ткань), уменьшением общего объема воды, падением уровня клубочковой фильтрации и массой других факторов, нарушающих всасывание и экскрецию лекарств. Следует также помнить о возможности довольно частого несоблюдения пожилыми больными назначенного лечения, что может быть важным, но пока недостаточно документированным фактором, влияющим на эффективность пероральных препаратов. Нарушения терморегуляции и лихорадочные состояния при инфекциях могут ввести врача в заблуждение; вероятность этого особенно велика при ведении пожилых пациентов, у которых иммунологический статус и клеточные функции нарушены в результате химиотерапии. Пожилых пациентов с далеко зашедшим заболеванием следует как можно меньше подвергать инвазивным обследованиям, ограничившись в ряде случаев биопсией костного мозга. При любом курсе терапии выживаемость больных в этой группе довольно низка — в большинстве случаев 30—40%. Стоит попробовать лечить таких больных альтернативными курсами химиотерапии с использованием прокарбазина и препаратов, щадящих стволовые клетки, например циклофосфана и этопозида.
Дата добавления: 2015-11-25 | Просмотры: 686 | Нарушение авторских прав |