 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Лимфогранулематоз. Лимфогранулематоз (злокачественная лимфома) – первичное опухолевое заболевание лимфатической системыЛимфогранулематоз (злокачественная лимфома) – первичное опухолевое заболевание лимфатической системы, протекающее с поражением лимфатических узлов и внутренних органов. Причины этого заболевания неизвестны. Пики заболеваемости приходятся на 16–30 и 50 лет и старше. Лимфогранулематоз чаще поражает мужчин, чем женщин: соответственно 3,3 и 2,2 случая на 10 000 мужского и женского населения. Клиническая картина заболевания отличается разнообразием. В большинстве случаев оно начинается с увеличения шейных и надключичных лимфатических узлов, которые плотноэластичны, безболезненны, не спаяны между собой (подвижные), различной величины. В дальнейшем изменяются и другие лимфатические узлы – как правило, соседние. Они становятся плотными, сливаются между собой, нередко некротизируются. Первичное поражение лимфатических узлов брюшной полости сопровождается интоксикацией на фоне лихорадки и проливных потов. Значительно реже наблюдается первичная локализация опухоли в желудке, печени, селезенке и некоторых других органах. Дебют заболевания может характеризоваться общей слабостью, снижением работоспособности, выраженной потливостью, кожным зудом, снижением аппетита, прогрессирующим похудением, повышением температуры тела на фоне увеличения лимфатических узлов. По мере вовлечения в опухолевый процесс различных групп лимфатических узлов повышается выраженность признаков интоксикации, увеличиваются печень и селезенка, развивается гипохромная анемия. Увеличение лимфатических узлов средостения способствует появлению кашля, одышки, боли за грудиной, в области сердца, под лопатками. Эти симптомы обусловлены сдавлением крупных бронхов, венозных и нервных стволов средостения, сердца и пищевода опухолью. Поражение легких, костей (позвонки, грудина, кости таза), нервной системы приводит соответственно к возникновению плевритов, болей в костях, неврологических расстройств. Кожный зуд варьирует от умеренного – в областях увеличенных лимфатических узлов, до генерализованного с развитием дерматита и расчесами по всему телу. Одним из признаков дефекта иммунной системы является опоясывающий лишай (Herpes zoster). Грозное осложнение лимфогранулематоза – амилоидоз почек и кишечника, нередко приводящий к смерти больных. Диагностика. При объективном исследовании медсестра может выявить бледность кожных покровов и слизистых оболочек, явления дерматита, расчесы на коже, увеличение, уплотнение, безболезненность лимфатических узлов различных локализаций, иногда – увеличение селезенки. Объем лабораторных и инструментальных исследований почти соответствует таковому при лейкозе. Дополнительным и важным в диагностическом плане мероприятием является биопсия (пункция) лимфатического узла с последующим гистологическим исследованием ткани, позволяющим поставить диагноз заболевания. Морфологическим субстратом лимфогранулематоза является специфическая гранулема, содержащая гигантские клетки Березовского–Штернберга. При исследовании крови нередко отмечают гипохромную анемию, лейкоцитоз, эозинофилию, лимфопению, увеличение СОЭ, повышение концентрации фибриногена. Сестринская помощь. Медсестра информирует пациента и его родственников о плане лечебных мероприятий и контролирует его выполнение. Тактика сестринского ухода за больными лимфогранулематозом и лейкозом существенно не различается. При динамическом наблюдении за больным лимфогранулематозом медсестра оценивает его общее состояние, вид кожи и слизистых оболочек, величину и плотность лимфатических узлов, степень их изменения под влиянием химиотерапии, оказывает помощь при разнообразных симптомах заболевания (зуд кожи, кашель, одышка, болевой синдром и др.). Действия при кожном зуде:
При появлении симптомов интоксикации в связи с прогрессированием опухолевого процесса или использованием химиотерапии медсестра под контролем врача осуществляет дезинтоксикационное лечение. Она следит за выполнением пациентом рекомендаций, связанных с диетическим и медикаментозным лечением анемии, за функциональным состоянием мочевыделительной системы (необходимы общий анализ мочи, оценка выделительной и концентрационной функций почек, определение содержания электролитов и креатинина в крови). Наиболее важными компонентами сестринского ухода являются мероприятия, направленные на профилактику инфекционных осложнений со стороны слизистой оболочки полости рта, кожи, мочевыделительной системы, органов дыхания, строгое соблюдение санитарно-эпидемиологического режима. В заключение отметим, что успешная борьба с тяжелым заболеванием предполагает объединение усилий медицинских и социальных работников, пациента и его родственников. Тягостные, иногда трудно переносимые клинические проявления гемабластозов, часто проводимые и небезопасные диагностические и лечебные процедуры, существенные и экономические затраты неблагоприятно влияют на психическое и физическое состояние пациентов, нарушают их привычный уклад жизни. Необходимо успокоить больного, убедить его в необходимости и эффективности применяемых лечебно-диагностических мероприятий, поддерживать веру в выздоровление. Нередко требуется психотерапевтическая помощь, использование антидепрессантов и транквилизаторов. Медсестра играет важную роль в организации всесторонней поддержки пациента, необходимых общегигиенических и противоинфекционных мероприятий при уходе за ним в стационаре и на дому. Принципы лечения. При лимфогранулематозе используют лучевую терапию, химиотерапию (инъекции эмбихина и винкристина по схеме, внутрь – натулан и преднизолон) и их комбинацию.
Анемии (от греческого "бескровие") - это патологические состояния, связанные со снижением гемоглобина и/или эритроцитов в периферической крови. Причинами анемии могут быть кровопотери (острые, хронические); нарушения кровообразования (гемопоэза); усиленная деструкция (распад) эритроцитов (см. таблицу).
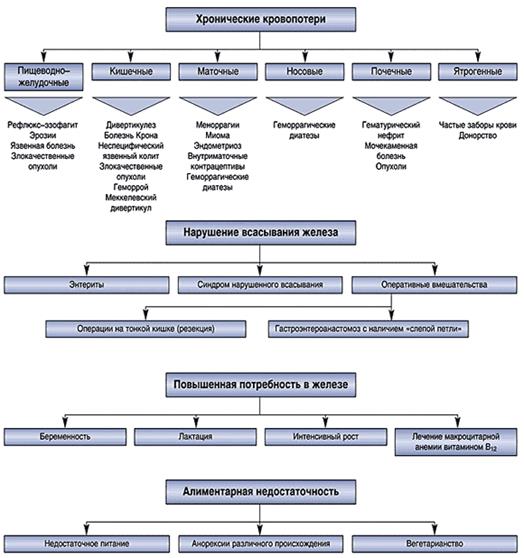
Железодефицитная анемия (ЖДА), так называемая "социальная болезнь", характеризуется наличием небольших бледных эритроцитов и истощением запасов железа в организме (цветовой показатель меньше 0,85). Среди причин ЖДА нарушение потребления железа (несоответствие потребляемого с пищей железа и его расхода в организме); нарушение всасывания железа в организме (заболевания желудка, тонкого кишечника); хронические кровопотери (желудочно-кишечные, маточные кровотечения и др.); повышенная потребность организма в железе. К группе риска по ЖДА относятся молодые люди (усиленный рост); беременные; женщины, кормящие ребенка грудью; пациенты с заболеваниями желудка, тонкого кишечника, печени; пациенты, страдающие хроническими кровотечениями. Общее содержание железа в организме взрослого человека составляет около 5 г, 60-70% которого содержится в гемоглобине, остальное - в депо железа: в печени, мышцах (в виде гемосидерина, ферритина). Железо поступает в организм человека с пищей животного происхождения, где оно уже находится в двухвалентном состоянии (мясо - 22%, рыба - 11%, яйца - 3%), а также с пищей растительного происхождения, где железо находится в трехвалентном состоянии (бобы - 3%, гречка - 3%, яблоки - 3%, гранаты - 3%). Трехвалентное железо, попадая в желудок, соединяется с соляной кислотой и переходит в двухвалентное состояние. Затем оно, пройдя через 12-перстную кишку, всасывается в кровь, соединяется с белком трансферрином, который синтезируется в печени, и поступает в костный мозг, где участвует в гемопоэзе эритроцитов. Потребление железа с пищей, при калорийности 2000-2500 ккал, ежедневно составляет 12-15 мг. При этом усваивается организмом только 2 мг. Ежедневная потеря железа составляет 1 мг (с калом, мочой, потом, выпадением волос, со спущенным эпителием кожи). Во время менструации женщина теряет до 40 мг железа, за месяц количество железа в организме восстанавливается, и это не отражается на состоянии здоровья. При обильных же и длительных кровопотерях содержание железа в организме не восстанавливается до нормального уровня. Среди симптомов, характерных для ЖДА, извращение вкуса (поедание грязи, мела, льда) и обоняния (приятен запах бензина, нафталина); воспаление языка, гиперемия, шелушение и появление трещин в области красной каймы губ; дистрофия ногтей, ломкость волос. Терапия ЖДА предусматривает рациональное питание и назначение пациенту препаратов железа. Рациональное питание предполагает потребление продуктов животного происхождения (мясо, рыба); продуктов, способствующих усвоению железа в организме (с высоким содержанием аскорбиновой кислоты - свежие фрукты, ягоды, соки); исключение из рациона продуктов, способствующих снижению усвоения железа (чай, кофе, свежая выпечка, печень говяжья и свиная, щавель, салат). Переизбыток железа в организме человека опасен для его жизни. Поэтому препараты железа назначаются только врачом. Они принимаются до еды или в перерывах между едой, т.к. прием пищи снижает всасываемость железа. Запивать препараты железа следует водой или фруктовым соком. Побочными явлениями при приеме препаратов железа могут быть тошнота, темная окраска зубов, темная окраска стула. При бесконтрольном приеме препаратов железа (в том числе и витаминов, содержащих железо) у пациентов могут появиться рвота, кровавый понос, судороги. В12-дефицитная анемия характеризуется наличием больших эритроцитов в периферической крови (цветовой показатель больше 1,05). Среди причин В12-дефицитной анемии нарушения питания (при вегетарианстве, хроническом алкоголизме, извращенном рационе); недостаточное всасывание питательных веществ (заболевания желудка, кишечника, наличие в кишечнике паразитов, например широкого лентеца; неэффективная работа печени); повышенная потребность в витамине В12, (например, при гипертиреозе, в молодом возрасте). К группе риска по В12-дефицитной анемии относятся молодые люди; беременные; женщины, кормящие ребенка грудью; пациенты с заболеваниями желудка, кишечника, печени, онкологические больные; пациенты, у которых имеются паразитарные заболевания; хронические алкоголики. Витамин В12 поступает в организм человека с пищей животного происхождения (мясо, печень). Это внешний фактор обмена. Внутренний фактор - это секрет, выделяемый париетальными клетками слизистой желудка. Соединение внутреннего и внешнего фактора обмена витамина В12 происходит в тонком кишечнике. Затем витамин В12 всасывается в кровь и через печень (депо витамина В12) поступает в костный мозг и участвует в гемопоэзе эритроцитов. Симптомы, характерные для В12-дефицитной анемии, связаны с поражением ЦНС, и в первую очередь передних, задних и боковых рогов спинного мозга. Среди них нарушение глубокой чувствительности (не чувствует пола, тапочек и др.), нарушение походки (атаксия); спастические парезы; снижение болевой чувствительности по типу носков, перчаток; нарушение функции тазовых органов; снижение зрения из-за поражения зрительного нерва, воспаление языка, появление трещин на губах, их покраснение и шелушение, депрессия. Лечение В12-дефицитной анемии предполагает рациональное питание (употребление в пищу говядины, телятины, печени в отварном виде) и медикаментозное лечение по назначению врача (парентеральная инъекция витамина В12). Фолиеводефицитные анемии характеризуются наличием больших эритроцитов в периферической крови (цветовой показатель больше 1,05). Среди причин фолиеводефицитной анемии недостаточное поступление фолиевой кислоты с пищей (отсутствие в рационе зеленых овощей, фруктов, молочных продуктов, хронический алкоголизм, исключительно парентеральное питание); недостаточное всасывание фолиевой кислоты (заболевания кишечника, прием лекарственных препаратов, оральных контрацептивов); повышенная потребность в фолиевой кислоте (беременность, кормление ребенка грудью, онкологические заболевания и др.). К группе риска по фолиеводефицитной анемии относятся молодые люди; беременные; женщины, кормящие ребенка грудью; пациенты, принимающие барбитураты, противосудорожные лекарственные препараты; хронические алкоголики; "бутербродники", или лица с неполноценным питанием; лица, принимающие оральные контрацептивы. Витамин В6 (фолиевая кислота) поступает в организм человека с пищей. Он содержится в зеленых овощах и фруктах, дрожжах, печени, картофеле, грибах. Поступая вместе с пищей, фолиевая кислота через тонкий кишечник всасывается в кровь, а затем через печень попадает в костный мозг, где участвует в гемопоэзе эритроцитов. Симптомы, характерные для фолиеводефицитной анемии: тошнота, охриплость голоса, воспаление языка, появление трещин на губах, их покраснение и шелушение, депрессия. Принципы лечения фолиеводефицитной анемии предполагают рациональное питание (употребление в пищу фруктов, зеленых овощей, особенно листьев салата, картофеля, печени, грибов), его регулярность, а также медикаментозное лечение по назначению врача - прием витамина В6 (фолиевой кислоты). Пациенту ни в коем случае нельзя заниматься самолечением. Дата добавления: 2015-11-26 | Просмотры: 1008 | Нарушение авторских прав |
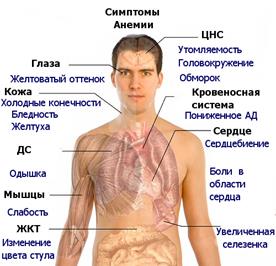 При первичной оценке состояния пациентов с анемиями выявляются как действительные, так и потенциальные проблемы пациентов. Они могут быть связаны с общими симптомами заболевания, характерными для всех анемий: бледностью, сухостью кожи и слизистых оболочек; слабостью, утомляемостью, сонливостью; головокружением, обмороками; снижением аппетита. Проблемы пациента могут быть вызваны и специфическими симптомами, характерными для определенного вида анемий, а также дефицитом знаний о своем заболевании и о причинах, его вызвавших; о факторах риска развития обострений и/или осложнений; о рациональном питании при своем заболевании; о правилах приема лекарственных препаратов, назначенных врачом.
При первичной оценке состояния пациентов с анемиями выявляются как действительные, так и потенциальные проблемы пациентов. Они могут быть связаны с общими симптомами заболевания, характерными для всех анемий: бледностью, сухостью кожи и слизистых оболочек; слабостью, утомляемостью, сонливостью; головокружением, обмороками; снижением аппетита. Проблемы пациента могут быть вызваны и специфическими симптомами, характерными для определенного вида анемий, а также дефицитом знаний о своем заболевании и о причинах, его вызвавших; о факторах риска развития обострений и/или осложнений; о рациональном питании при своем заболевании; о правилах приема лекарственных препаратов, назначенных врачом.