|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Рассеянный склероз.Рассеянный склероз (рассеянный склерозирующий энцефало-миелит)—одно из наиболее распространенных заболеваний головного и спинного мозга, проявляющееся демиели низацией проводящих систем с последующим склерозированием очагов распада миелина и образованием склеротических бляшек и характеризующееся хроническим прогрессирующим течением с ремиссиями. Этиология рассеянного склероза остается невыясненной Клиническая картина рассеянного склероза отличается чрезвычайной полиморфностью и изменчивостью патологических симптомов. Наиболее ранними признаками являются симптомы поражения пирамидных путей: исчезают филогенетически молодые кожные рефлексы (брюшные, подошвенные, кремастерные), повышаются сухожильные и периостальные рефлексы, рано появляется патологический рефлекс Бабинского (с особенно длительной экстензией большого пальца стопы), Оппенгейма, Россолимо и др. Кроме того, появляется чувство тяжести в ногах, утомляемость их при длительной ходьбе. Позже развиваются грубые двигательные расстройства в виде спастических парезов или параличей конечностей, которые могут сочетаться с парезом глазодвигательных мышц (диплопия, птоз, косоглазие). Патология задних столбов спинного мозга проявляется нарушением вибрационной чувствительности (укорочение до 6—8 с вместо 18—24 с в норме). Нередко наблюдаются мозжечковые расстройства Нарушаются функции тазовых (мочеипускание, дефекация) В зависимости от преобладающего поражения того или другого отдела нервной системы выделяют следующие клинические формы рассеянного склероза: церебральную (корковую, гемиплеги-ческую, псевдобульбарную, зрительную), церебеллярную, бульбар-ную, спинальную (пирамидную и заднестолбовую, или паре-тическую и атактическую) и смешанную (цереброцеребеллярную, церебробульбарную, цереброспинальную, церебеллобульбарную, бульбоспинальную)—с поражением периферической нервной системы. Со временем наступает глубокая инвалидизация. Смергь наступает в основном от интеркуррентного заболевания (пневмония, уро-сепсис и др.). Возможен смертельный исход в связи с формированием бляшек на ветвях блуждающего нерва. Спинномозговая жидкость — без патологических изменений. Лечение. Назначают противовоспалительные, десенсибилизирующие, стимулирующие обмен веществ, симптоматические и другие средства: антибиотики, пипольфен, димедрол, супрастин, переливание крови (по 100—150 мл 1 раз в 10 дней—4—5 раз на курс), дезоксирибонуклеазу, никотиновую кислоту, витамины группы В, прозерин, пирогенал.
Билет 2
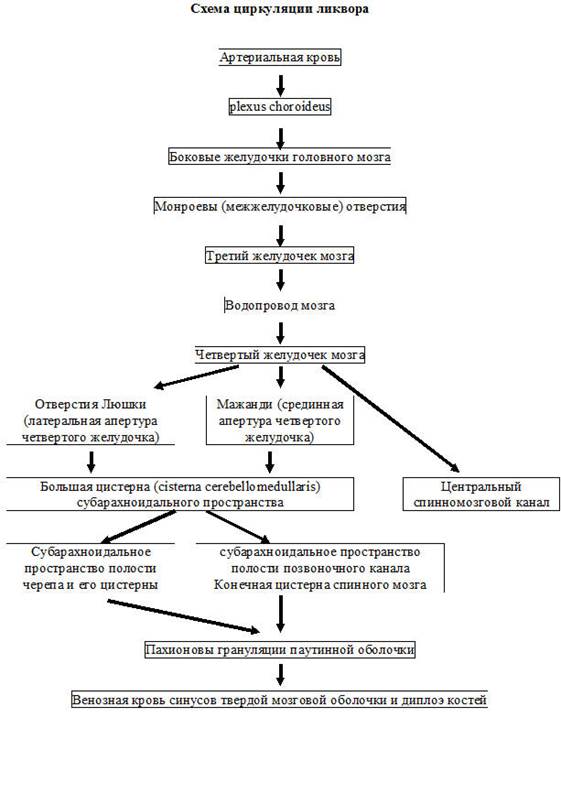
Ликвор заполн. Прав. И лев.бок. Желудочки,в перед.отделе есть отверстие,благодаря которому сообщается с 3-им желудочком,бок.стенки — медиальн.пов-ти зрит.бугров. В 3 желудочке тоже сплетение,выраб.ликвор,но слабее. В зад.отделе 3желудочка водопровод вступает в стовол,окружен кл.ретик.формации. Над ромб.ямкой расш иряется и превращается в 4 желудочек и открывается на основание мозга парным отверстием Южина. Перед. И зад. Парус заключают основание желудочка. В норме центр.канал облитерирован, в нем ликвора нет, из-за задних рогов СМ,т.е.из желудочка ликвор в СМ не поступает. Большая затыл.цистерна мозга ч/з отверстие Рюшка и Мозаити из 4 желудочка проникает в субарах.простр. Субарахн.пр-во СМ и ГМ сообщаются и заканчиваются в термин.мешке конского хвоста. ГМ тесно контактирует с ликвором.Сущ-ют прободные каналы для проник.ликвора внутрь мозга. Ликвор постоянно выр-ся и всас-ся в веноз.с-му,осущ.круп.веноз.стволами,синусами,кост.веноз.лакунами. В норме ликвора 150 мл,50% ГМ и 50%СМ. Гидроцефалия или водянка ГМ — любое ув-е кол-ва ликвора. Восп.заб-я — менингиты,энцефалиты,ув-е ликвора,снижение всасывания. То же самое при ЧМТ. При опухоли — сдавливаются пути отхода ликвора,он скапливается и растягивает желудочки. 2. В иннервации органов таза участвуют симпатическая и парасимпатическая части вегетативной нервной системы, а также спинномозговые нервы. Волокна симпатической части вегетативной нервной системы, иннер-вирующие половые органы, берут начало от аортального и чревного ("солнечного") сплетений, направляются вниз и на уровне V поясничного позвонка образуют верхнее подчревное сплетение (plexus hypogastrics superior). От него отходят волокна, образующие правое и левое нижние подчревные сплетения (plexus hypogastrics sinister et dexter inferior). Нервные волокна от этих сплетений идут к мощному маточно-влагалищному, или тазовому, сплетению (plexus uterovaginal, s.pelvicus). Маточно-влагалищные сплетения располагаются в параметральной клетчатке сбоку и сзади от матки на уровне внутреннего зева и шеечного канала. К этому сплетению подходят ветви тазового нерва (n.pelvicus), относящегося к парасимпатической части вегетативной нервной системы. Симпатические и парасимпатические волокна, отходящие от маточно-вла-галищного сплетения, иннервируют влагалище, матку, внутренние отделы маточных труб, мочевой пузырь. Нарушения функции мочеиспускания и дефекации часто объединяются под общим термином «тазовые расстройства». У мужчин тазовые расстройства могут также проявляться развитием импотенции. Это очень серьезный симптом, свидетельствующий о тяжелом органическом поражении структур нервной системы. Основной причиной его развития являются заболевания или травмы позвоночника, приводящие к нарушению иннервации тазовых органов. Наиболее частой причиной тазовых расстройств является перелом позвоночника с повреждением спинного мозга. Также к развитию нарушения функции тазовых органов могут приводить большие грыжи межпозвонковых дисков, сдавливающие нервные корешки или спинной мозг, некоторые сосудистые заболевания спинного мозга, миеломенингоцеле (осложнение врожденного незаращения дужек позвонка – spina bifida), стеноз позвоночного канала, опухоли позвоночника и спинного мозга и некоторые другие патологические процессы
Различают: · Сообщающуюся (расширение сп.м. канала) нарушения ликворообращения на уровне кранио-вертебрального прехода. · Несообщающуюся (образование кист в толще СП.м. канала в результате травмы или воспалительного процесса)
Клинические проявления сирингомиелии. Начало заболевания, как правило, постепенное. Иногда манифестацию первых симптомов провоцирует кашель, чихание, физическая нагрузка. К наиболее ранним проявлением относятся похудание, слабость мелких мышц кистей рук и утрата чувствительности в ней. В дальнейшем нарушение чувствительности распространяется на другие части тела. Раньше всего возникает утрата болевой и температурной чувствительности, такие больные могут причинять себе глубокие порезы и ожоги, вовремя не отдернув руку или не отстранившись от источника огня. По началу такие травмы игнорируются больными, как бытовые и обыденные, однако патологическая особенность кожи становится очевидной при прогрессировании заболевания. Нередки атипичные формы выпадения чувствительности кожи — в виде «полосок», «пятен», «воротника» на лице, шее, животе. В этом случае участки кожи с отсутствием чувствительности чередуются с нормальными зонами. Ещё одними частыми симптомами являются спонтанные боли, которые могут быть жгучими, острыми или стреляющими. Односторонние боли в лице или руке могут быть даже первыми проявлениями болезни, после которых уже следует нарушение чувствительности. С прогрессированием заболевания появляются двигательные нарушения — слабость и уменьшения объёма мышц. Снижение мышечного тонуса и слабость появляются в кистях и затем распространяются по всей руке. В дальнейшем отмечается похудание мышц предплечья, плеча, грудной клетки. Наряду с двигательными нарушениями, происходит расстройство потоотделения — уменьшение или отсутствие пота. Однако, возможно и патологическое повышение потоотделения, которое происходит спонтанно или рефлекторно при употреблении горячей или острой пищи. Наблюдается изменение структуры суставов и костей — их атрофия и вымывание кальция, — из-за чего кости становятся хрупкими и подвержены переломам и трещинам. При этом повреждения костей и суставов часто безболезненны. Лечение сирингомиелии заключается: в защите нечувствительных участков кожи и раннем лечении случайных порезов и ожогов. При продолжительных и упорных болях назначают анальгетики в сочетании с антидепрессантами или нейролептиками. Хирургическое лечение: 1) резекция дужек 1 и 2 шейных позвонков и миндалин мозжечка при мальфориации Киари. 2) Иссечение стенок и дренирование кисты 4 желудочка при с. Денди-Уокера. Хирургическое вмешательство может способствовать устранению болей, постепенному восстановлению утраченной чувствительности; однако полное выздоровление бывает редко.
Билет 3 1. Кора головного мозга представляет собой тонкий слой нервной ткани, образующей множество складок. Общая поверхность коры составляет примерно 2200 кв.см. Толщина коры в различных частях больших полушарий колеблется от 1,3 до 4,5 мм, а общий объем составляет 600 куб.см. В состав коры входит 10 000 - 100 000 млн нейронов и еще большее число глиальных клеток (точное число которых еще не известно). В коре наблюдается чередование слоев, содержащих преимущественно тела нервных клеток, со слоями, образованными в основном их аксонами. Более 90% всех областей коры имеет типичное шестислойное строение и называется изокортексом. Слои нумеруются с поверхности вглубь: 1. Молекулярный слой коры головного мозга - образован волокнами, сплетенными между собой, содержит мало клеток. 2. Наружный зернистый слой коры головного мозга - характеризуется густым расположением мелких нейронов самой различной формы. В глубине располагаются малые пирамидные клетки (названные так благодаря своей форме). 3. Наружный пирамидный слой коры головного мозга - состоит в основном из пирамидных нейронов разной величины, более крупные клетки лежат более глубоко. 4. Внутренний зернистый слой коры головного мозга - характеризуется рыхлым расположением мелких нейронов различной величины, мимо которых проходят плотные пучки волокон перпендикулярно к поверхности коры. 5. Внутренний пирамидный слой коры головного мозга - состоит в основном из средних и больших пирамидных нейронов, апикальные дендриты которых простираются до молекулярного слоя. 6. Слой веретеновидных клеток коры головного мозга (мультиформная пластинка) - в нем расположены веретеновидные нейроны, глубинная часть этого слоя переходит в белое вещество головного мозга. На основании плотности, расположения и формы нейронов кора головного мозга делится на несколько полей, которые в некоторой степени совпадают с зонами, которым на основании физиологических и клинических данных приписывают определенные функции. С помощью электрофизиологических методов установлено, что в коре можно различить области трех типов в соответствии с функциями, которые выполняют находящиеся в них клетки: · сенсорные зоны коры головного мозга · ассоциативные зоны коры головного мозга · двигательные зоны коры головного мозга. Взаимосвязи между этими зонами позволяют коре большого мозга контролировать и координировать все произвольные и некоторые непроизвольные формы деятельности, включая такие высшие функции, как память, учение, сознание и свойства личности. Функциональная оранизация коры гол.мозга: затылочная область (ф-я зрения), нижняя теменная и верхняя теменная (сложные ассоциативные, интегративные и аналитические ф-ии), постцентральная (чувствительность соматотопическая), прецентральная (произвольные движения), лобная (высшие интегративные и ассоциативные ф-ии), височная (ф-я слухового анализатора), островковая (ф-я речи, анализ обонятельных и вкусовых ощущений), лимбическая (вегетативные ф-ии). Функции некоторых участков коры, в частности обширных передних областей - префронтальных зон коры головного мозга - остаются еще неясными. Эти области, а также ряд других участков мозга, называют немыми зонами коры головного мозга, так как при раздражении их электрическим током не возникает никаких ощущений или реакций. Предполагают, что эти зоны ответственны за наши индивидуальные особенности, или личность. Удаление этих зон или перезку проводящих путей, идущих от них к остальному мозгу (префронтальную лоботомию) применяли для снятия у больных острого возбуждения, но от этого пришлось отказаться из-за таких побочных эффектов, как снижение уровня сознания и интеллекта, способности к логическому мышлениию и способности к творчеству. Эти побочные эффекты косвенно указывают на функции, выполняемые префронтальными зонами. - паралимбические зоны и - лимбические зоны 2. Гепатоцеребральная дистрофия — это аутосомно-рецессивное заболевание, при котором нарушается синтез белка церулоплазмина, участвующего в обмене меди, в результате чего медь в организме не связывается прочно с белками и не выводится из организма в достаточном количестве, а откладывается в тканях, в основном печени, головном мозге и роговице глаза. Заболевание может проявиться в любом возрасте. Чем раньше оно начинается, тем в большей степени поражается у больных печень и тем быстрее наступает летальный исход. Если оно начинается у взрослых, на первый план выступает поражение экстрапирамидной системы; у лиц пожилого возраста преобладает поражение коры большого мозга. В зависимости от преимущественного поражения тех или иных отделов нервной системы и печени Н. В. Коновалов выделяет 5 клинических форм: · брюшную, · ригидно-аритмогиперкинетическую, · дрожательную, · дрожательно-ригидную · экстрапирамидно-корковую. Первые две формы развиваются в детском возрасте, и такие дети обычно погибают в первые годы заболевания. Последняя форма развивается очень редко. Чаще других наблюдаются дрожательно-ригидная и дрожательная формы. Эти формы заболевания начинаются обычно в возрасте 15— 20 лет и проявляются размашистыми гиперкинезами, напоминающими взмах крыльев птицы, и мышечной ригидностью. В дальнейшем ригидность нарастает, присоединяются психические расстройства в виде эмоциональной неустойчивости, благодушия, a в дальнейшем слабоумия. Иногда у больных растормаживаются влечения, что проявляется циничностью, прожорливостью, гиперсексуальностью. Наблюдаются эпилептиформные припадки. Болезнь неуклонно прогрессирует, не сопровождаясь ремиссиями. В головном мозге медь откладывается преимущественно в ядрах экстрапирамидной системы, в основном в скорлупе, в глазу — у лимба роговицы. При исследовании больных щелевой лампой здесь обнаруживается буровато-зеленое кольцо (кольцо Кайзера—Флейшера). Содержание меди в крови больных понижено, а в моче значительно повышено — до 1000 мг% (вместо 50—100 % в норме). Повышено выделение с мочой аминокислот, особенно треонина, цистина, серина, тирозина. В крови понижено содержание церуло-плазмина (альфа-1-глобулин), а также альбуминов, бета-глобулина и фермента тирозиназы. При лечении больных гепатоцеребральной дистрофией с успехом применяют препараты, содержащие сульфгидрильные группы, которые связываются с ионами меди и способствуют выведению ее из организма (унитиол, дикаптол, Д-пеницилламин, купренил, церулоплазмин, натрия тетраборат). Унитиол вводится-внутримышечно по 5 мл 5 % раствора через 3—4 дня (25 инъекций на курс). У отдельных больных хороший эффект оказывает гемодез по 400 мл 3—4 раза через 4—5 дней внутрпвенно капельно. Терапевтический эффект от проведенного курса лечения гемодезом иногда удерживается несколько месяцев. Дрожательный паралич (болезнь Паркинсона) — наследственное заболевание с аутосомно-доминантным типом наследования и неполной пенерантностью. Начинается после 50 лет и имеет хроническое течение. В основе заболевания лежит дегенеративный процесс в черной субстанции, приводящий к уменьшению катехоламин иов и серотонина и относительному увеличению ацетилхолина и гистамина. Клиническая картина заболевания включает в себя акинезию, мышечную ригидность и дрожание. Заболевание начинается с повышения тонуса мышц туловища и конечностей по экстрапирамидному типу. Это сопровождается патологической осанкой: туловище согнуто, голова наклонена вперед и вниз, руки согнуты в локтевых, а ноги — в коленных суставах. Лицо маскообразное, движения замедлены, бедны, содружественные движения отсутствуют. На фоне скованности отмечается тремор в пальцах рук, а затем и в других участках тела. Тремор больше выражен в покое и уменьшается при активных движениях. Нередко под влиянием эмоций больной как бы растормаживается и может совершать быстрые целенаправленные движения. Ригидность и дрожание не у всех больных выражены равномерно: у одних может превалировать ригидность, у других — дрожание. Интеллект обычно не страдает, пирамидных знаков нет, функции сфинктеров не нарушены. Болезнь Паркинсона в популяции встречается с частотой 1:1000, описаны семейные случаи, однако коло 50 % случаев заболевания — спорадические/ Торзионная дистония — редкое заболевание с низкой пенерантностью. Наследуется оно по доминантному типу и может начинаться в различном возрасте. Проявляется тоническими сокращениями мышц туловища и конечностей либо локальными гиперкинезами (кривошея, писчий спазм и др.). Чрезмерное напряжение мышц туловища может приводить к деформациям позвоночника (лордоз, сколиоз, асимметрия скелета и др.). Гиперкинезы в покое отсутствуют, но обычно появляются при активных движениях больного. Заболевание медленно прогрессирует. 3. Остеохондроз -дистрофическое поражение суставного хряща и подлежащей костной ткани. Это длительное заболевание межпозвоночных дисков, продолжающееся десятки лет и поражающее людей в годы их наибольшей активности (75% больных составляют пациенты в возрасте от 30 до 60 лет). С современных позиций этим термином обозначают только дегенеративно-дистрофические заболевания позвоночника, в первую очередь межпозвоночных дисков, сопровождающихся уменьшением их высоты, расслоением и деформацией. При этом расстраиваются и другие системы организма, но особенно ярко проявляются его последствия в позвоночнике. Начало заболевания - постепенное или острое, от незначительных болей до тяжелейшего состояния из-за невыносимых болей. Течение - с частыми или редкими обострениями, без периодов улучшения, с постепенным или быстрым нарастанием тяжести заболевания. Характер болезни зависит от степени, характера и уровня поражения межпозвоночных дисков. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии межпозвонкового диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (протрузия диска), а при разрыве фиброзного кольца - межпозвонковую грыжу. В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Для того чтобы компенсировать деформацию диска или излишнее напряжение мышцы, в позвоночнике начинается разрастание костной и фиброзной ткани: позвоночник как бы пытается снова "выпрямиться", стать более устойчивым и перераспределить нагрузку. Разрастание кости проявляется в утолщении отростков позвонков, с помощью которых они соединяются друг с другом; а разрастание фиброзной ткани - в утолщении и потери эластичности связок, идущих вдоль позвоночника. В итоге позвоночный столб становится более ригидным, менее подвижным. Это вторично может приводить к защемлению спинного мозга, находящегося внутри позвоночника, а так же нервных стволов, отходящих от спинного мозга. В результате больные имеют тупые ноющие боли в спине или шее (при деформации позвонковых сегментов и утолщении кости и связок) или же простреливающие боли в каких-либо частях тела - так называемые, радикулиты (при защемлении нервных корешков спинного мозга). Развитие таких изменений, происходит в первую очередь в поясничном и шейном отделах. Однако если процесс уже запущен, то изменениям подвергается весь позвоночный столб. Поэтому на практике очень редко можно встретить изолированный остеохондроз в шейном (шейный остеохондроз) или поясничном (поясничный остеохондроз) отделах. Как правило, говорят о "шейно-грудном", "пояснично-грудном", "пояснично-сакральном" или "распространенном" остеохондрозе позвоночника, подразумевая патологию двух и более смежных отделов позвоночного столба. Для каждого отдела позвоночника существуют собственные клинические синдромы, вызванные остеохондрозом. Специал исты выделяют более 52 (!) клинических неврологических синдромов заболевания. Так, наиболее распространенными синдромами являются "ишиас", "люмбаго", "поясничный радикулит" (поясничный остеохондроз) и "межреберная невралгия". Каждый из этих синдромов складывается не только из болевых проявлений в позвоночнике, но и вторичных воспалительных изменений в мышцах вблизи пораженного отдела позвоночного столба, а так же симптомов нарушения кровообращения и отека внутренних органов.
Билет 4 Деятельность всех органов и систем постоянно находится под воиянием симпатической и парасимпатической регуляции. В случаях функционального преобладания одной из систем наблюдается симптомы ее пвышенной возбудимости: симпатикотония или ваготония. При исследовании ВНС в неврологической практике особое значение придается следующим функциям ВНС: - Регуляция тонуса сосудов и серд. Деятельности. - Регуляция секреторной деятельности желез - Терморегуляция -Регуляция обменных процессов, ф-и эндокринной системы - иннервация гладкой мускулатуры
Сердечно-сосудистые рефлексы – глазо-сердечный рефлекс Даньини-Ашнера, солярный рефлекс, клиностатическая проба, ортостатическая проба, фармакологические пробы. Кожные вегетативные рефлексы – местный. Рефлекторный дермографизм, пиломоторный рефлекс, возвышенный дермографизм. Терморегуляция и потоотделения – согревание, салицилаты, пилокарпин, проба Минора (крахмал). Дата добавления: 2015-12-16 | Просмотры: 736 | Нарушение авторских прав |